각막 굴절 교정 렌즈 착용 시 유의사항 미준수에 따른 편심률 분석
초록
각막굴절교정렌즈의 착용 후 수면 시간에 따른 편심률과 시력 변화를 확인하고, 순목 운동과 인공누액 사용 여부에 따른 편심률 및 시력 변화를 분석하였다.
각막굴절교정렌즈를 처방받은 262명, 509안을 대상으로 렌즈 착용 전, 착용 후 1개월, 6개월의 시력과 각막 지형도의 편심률을 수집하였으며, 수면시간, 순목운동 여부, 인공누액 사용 여부는 문진을 통한 정보 수집 후 분석하였다.
7시간 미만 수면 시 착용 1개월보다 6개월에서 편심률이 높아져 각막 중심부가 다시 가파르게 변화되었으며, 시력 또한 유의하게 떨어졌다. 9시간 이상 수면 시 착용 6개월에서 편심률이 낮아지고 각막 중심부가 더욱 평평한 형태로 나타났다. 순목 운동을 적게 한 사람은 렌즈 착용 6개월에서 편심률이 약간 증가하였고 시력이 저하되었다. 인공 누액을 사용하지 않은 사람은 편심률과 시력 변화가 없었다.
각막굴절교정렌즈 착용 시 수면 시간과 순목 운동 여부에 따라 편심률과 시력이 변화되며 인공 누액 사용 시 직접적인 영향은 미치지 않았지만 순목 운동과 관련하여 추가적인 연구가 진행되어야 한다.
Abstract
To investigate the changes in eccentricity and visual acuity according to sleep time after wearing orthokeratology lenses, and to analyze the changes in eccentricity and visual acuity according to the use of eye blink exercises and artificial tears.
To collect visual acuity and eccentricity before, 1 month, and 6 months after wearing the lenses from 262 people with 509 eyes who were prescribed orthokeratology lenses, and to collect and analyze sleep time, eye blink exercise, and artificial tears use through questionnaires.
When wearing for less than 7 hours of sleep, eccentricity increased at 6 months compared to 1 month, and the cornea became steeper, and visual acuity also decreased. When wearing it for more than 9 hours of sleep, eccentricity decreased, and the cornea became flat at 6 months. Those who had less eye blink exercise did not change in eccentricity, but visual acuity decreased at 6 months. Those who did not use artificial tears did not change in eccentricity or visual acuity.
Optometrists need to guide the effects of sleep duration, eye movement, etc. on visual acuity changes and lens fitting status when wearing refractive lenses.
Keywords:
Orthokeratology lenses, Eccentricity, Visual acuity, Corneal topography, Eyeblink exercise키워드:
각막 굴절 교정 렌즈, 편심률, 시력, 각막 지형도, 순목 운동서 론
근시는 전 세계적으로 가장 흔히 나타나는 굴절이상 중 하나이며,[1,2] 동아시아 중 한국은 고도근시 유병률이 특히 높게 나타났다.[3] 고도근시로 진행될수록 합병증 발생 위험이 높다. 성인에 비해 근시가 진행되는 학령기 청소년을 대상으로 근시를 억제하기 위한 다양한 방법들이 제시되고 있다.
근시 진행 억제를 위하여 각막굴절교정렌즈 착용, 아트로핀 점안, 다초점 소프트콘택트렌즈 사용 등 다양한 방법들이 사용되고 있다. 그 중 근시를 가진 어린이에게 각막굴절교정렌즈(orthokeratology lens, Ortho-K lens)를 착용시킨 결과, 안축장 길이의 성장 속도가 느려지고 아트로핀을 사용하였을 때보다 근시 진행 억제 효과가 좋았다.[4-8]
각막굴절교정렌즈는 수면 시에 착용하는 굴절이상을 교정하는 렌즈로서 피팅률이 점차 증가하고 있다.[9] 역기하학적 디자인으로 설계되어 각막의 중앙부와 그 주변 부분의 형태를 변화시킨다.[10] 이는 각막 중심부가 평평한 형태로 되어 근시를 교정하고 중심-주변부를 가파른 형태로 만들어 원시성 탈초점을 방지해 나안시력을 개선시키고 안축장 성장을 억제한다.[11]
각막굴절교정렌즈의 처방 후에도 필수적으로 렌즈의 교정 위치, 각막 곡률의 편심률 변화 및 방향과[12] 각막의 굴절력 변화를 확인할 수 있는 것이 각막 지형도이다.[13] 렌즈가 각막 중심부인 교정 영역에 정확히 피팅되면 각막 지형도는 Bull's eye 패턴을 보이지만,[10] 탈중심화 되면 난시와 코마수차를 유발하면서[14] 그 외의 패턴이 나타난다.[15] Bull's eye 패턴을 확인하기 위해서는 렌즈를 착용하는 환자에게 적절한 렌즈 사용 방법을 안내하는 것이 중요하다.
각막굴절교정렌즈는 수면 시에 착용하므로 눈을 감은 상태인 수면 시간과 각막 중심화에 영향을 미치는 순목 운동과 눈물 순환 등에 영향을 받는다.[16,17] 그러나 지금까지각막굴절교정렌즈 처방 시, 이에 대한 유의사항을 환자에게 알려야 한다는 내용만 있을 뿐, 유의사항을 미준수하였을 시에 나타나는 각막 지형도 변화와 시력 변화에 대한 연구는 이루어지지 않았다.
따라서 본 연구에서는 각막굴절교정렌즈 착용 시 수면 시간과 눈 깜빡임, 그리고 눈물 순환 등에 대한 유의사항 미준수 시 각막지형도 및 시력 변화를 분석하고자 한다.
대상 및 방법
1. 연구 대상
2018년 6월부터 2024년 10월까지 안과의원을 내원하여 각막굴절교정렌즈를 처방받은 환자의 데이터를 수집하였다. 처방받은 환자는 총 335명이었으나 20세 이상인 환자, 난시 교정을 위해 렌즈를 처방받은 환자, 안과 질환을 진단 받은 환자, 안과 수술 경험 또는 전신 질환이 있는 환자는 제외하였으며, 단안만 렌즈를 처방 받은 환자는 연구에 포함하여 262명, 509안을 대상으로 하였다. 대상자의 렌즈 착용 전, 착용 후 1개월, 착용 후 6개월의 경과에서 각막 중심부 8mm 영역에서 측정한 각막 지형도의 편심률(Eccentricity, ECC)과 시력을 의원 내 전자차트에서 수집하였고, 수면 시간과 순목 운동 여부, 눈물 순환을 위한 인공 누액 사용 여부는 경과 방문 시 환자에게 문진을 통하여 수집 후 분석하였다. 연구 포함 및 제외 대상을 Table 1에 제시하였으며, 대상자의 정보는 Table 2에 나타내었다.
2. 데이터 수집
본 연구에 사용된 각막굴절교정렌즈는 Contex Ortho-K Lens(Sherman Oaks, CA91403, USA)이며, 렌즈 처방 전 기본 검사로 자동굴절검사(Autorefractor keratometer, ARK-1, NIDEK, Japan), 정적 굴절 상태를 확인 할 수 있는 SPOT(Vision screener, SPOT, Welch Allyn, USA), 각막 지형도 검사(Corneal Topographer, WaveLight Allegro Topolyzer–ver10, Alcon, USA)를 시행하였고, Digital eye chart를 사용하여 시력 검사를 실시하였다. 각막굴절교정 렌즈의 처방은 초기 도수 지정 후 매주 경과를 통해 환자의 착용 습관과 각막의 피팅 상태를 평가하여 의사의 지시로 최종 처방 도수를 확정하였으며, 이 과정은 일반적으로 1~2개월 소요되었다. 최종 처방 후 1개월, 6개월 경과 내원 시 자동 굴절 검사, 각막 지형도 검사, 시력 검사를 실시하였다.
권장 수면 시간과 순목 운동 방법, 인공 누액 사용 방법, 동의서에 대해 렌즈 처방 시 환자와 보호자에게 직접 읽으며 설명을 하는 방식으로 안내하였으며, 서명을 받은 후 렌즈를 지급하였다. Fig. 1에 순목 운동 방법, Fig. 2에 인공 누액 사용 방법이 포함된 렌즈 관리 방법 및 주의사항을 제시하면서 설명하였다. 수면 시간에 따른 비교 분석을 위해 7시간 미만, 7~9시간, 9시간 이상으로 나누었으며, 각 수면 시간 별로 렌즈 착용 전과 내원 시의 편심률, 시력을 수집하였다. 순목 운동과 인공 누액 사용은 렌즈를 착용하면서부터 시행하였기에 렌즈 착용 후 내원 시 안내사항을 시행하였는지, 미시행 하였는지 문진을 통하여 미시행 한 환자를 대상으로 편심률과 시력의 변화를 비교 분석하였다.
2.3. 분석 방법
통계 프로그램으로는 IBM SPSS(Ver.30)을 사용하였으며, 각각의 수면 시간에 따른 렌즈 착용 전과 착용 1개월, 6개월 경과의 편심률과 시력은 반복측정 분산분석(Repeated Measures ANOVA)을 사용하였다. 순목 운동 미시행과 인공 누액 미사용의 분석에 대해서는 렌즈 착용 1개월과 6개월의 차이를 보기 위해 대응 표본 T-test(Paired sample t-test)를 사용하였다. 각 분석 결과의 p<0.05 일 때 통계적으로 유의하다고 정의하였다.
3. 결과 및 고찰
3.1. 수면 시간에 따른 편심률과 시력 변화 분석
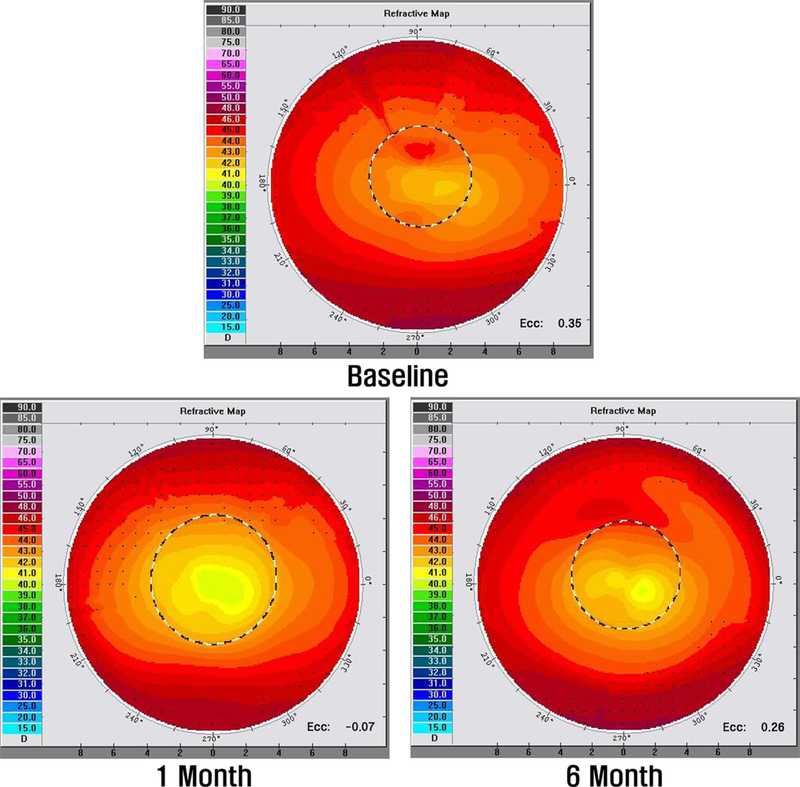
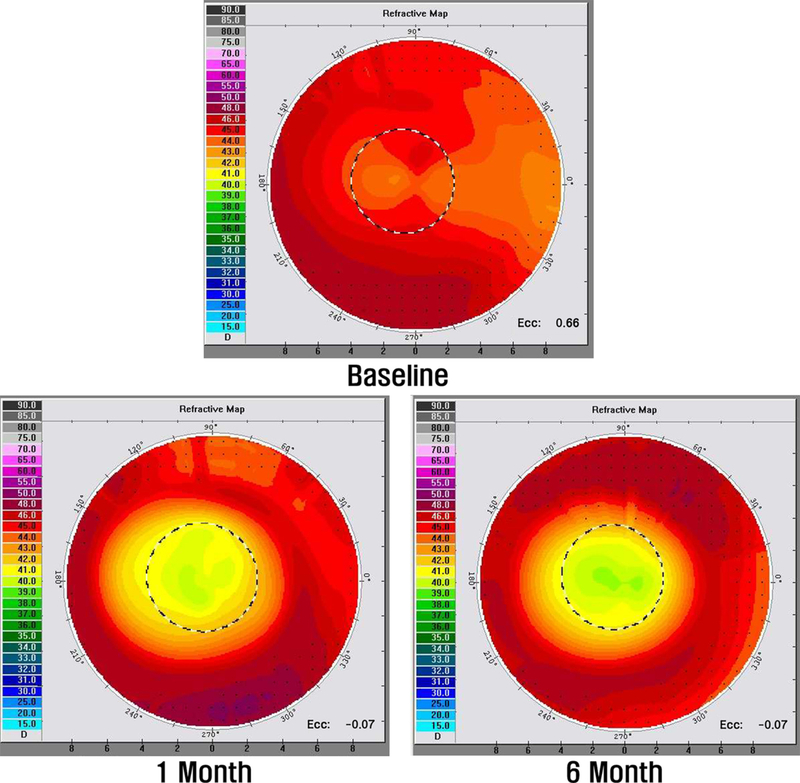
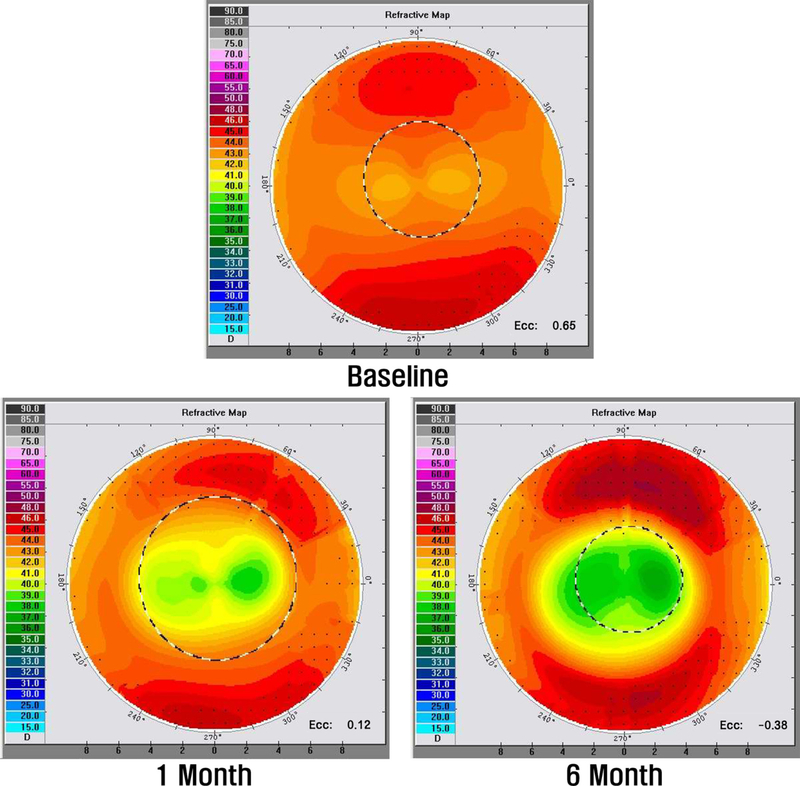
각막굴절교정렌즈를 착용 후 각 수면 시간에 따라 착용 전과 착용 1개월, 착용 6개월의 편심률과 시력을 비교 분석하였다. 수면 시간별 편심률과 시력을 각 Fig. 3과 Fig. 4에 제시하였으며, 각 그래프의 (A)는 7시간 미만, (B)는 안내 사항이었던 7~9시간 미만, (C)는 9시간 이상 수면 시의 렌즈 착용 전, 착용 1개월, 착용 6개월을 나타내었다. 또한, 수면 시간별 각막 지형도 변화에 따른 편심률과 시력의 원자료(raw values)를 대표 증례(단일 대상, N=1)에 대해 Table 3에 나타내었으며, 해당 각막 지형도는 Fig. 5-7에 제시하였다.
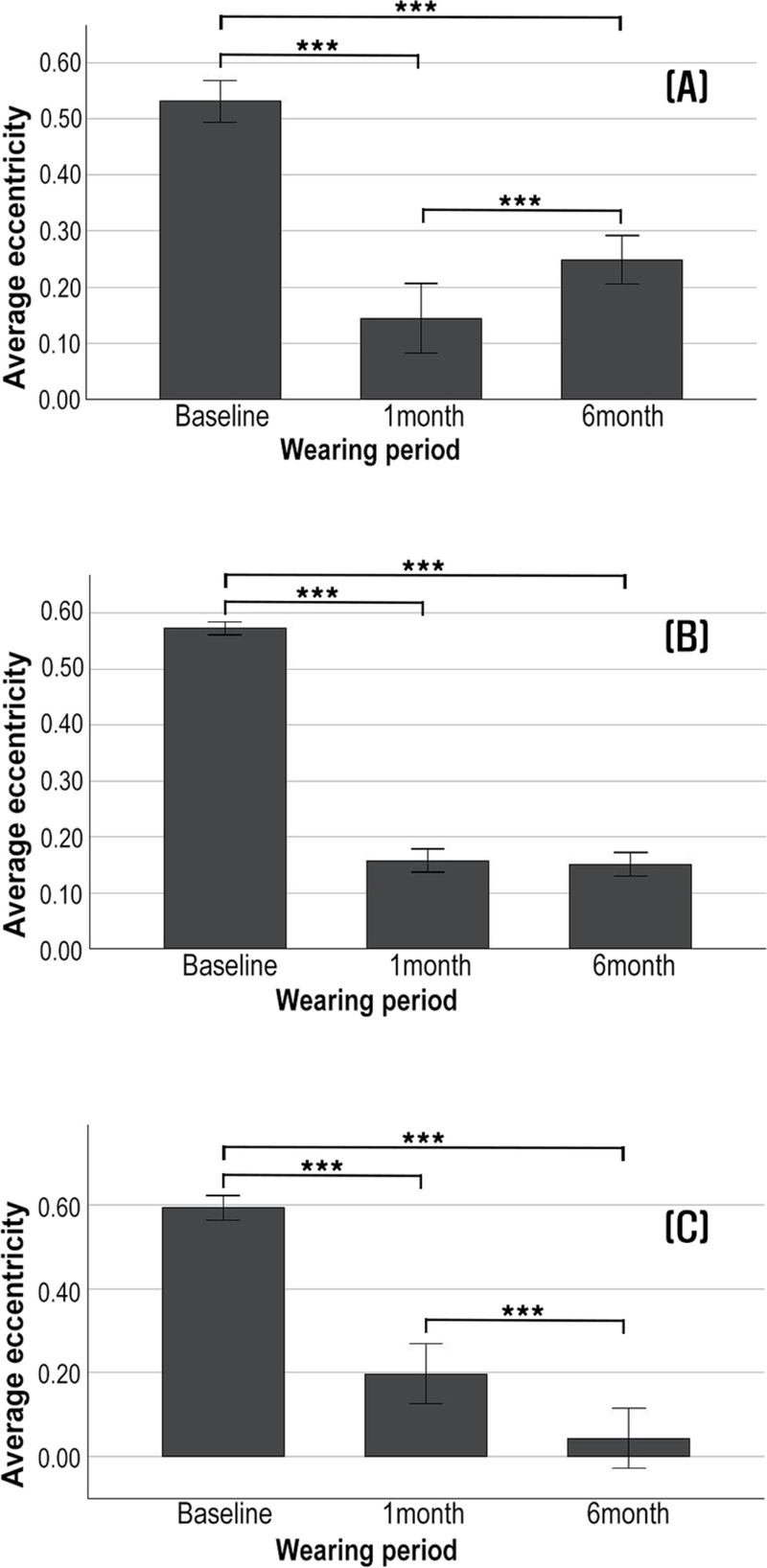
Average eccentricity according to the duration of the Ortho-K lens. (A) Less than 7 hours, (B) 7 to 9 hours, and (C) More than 9 hours. ***p<0.001 (Repeated Measures ANOVA).
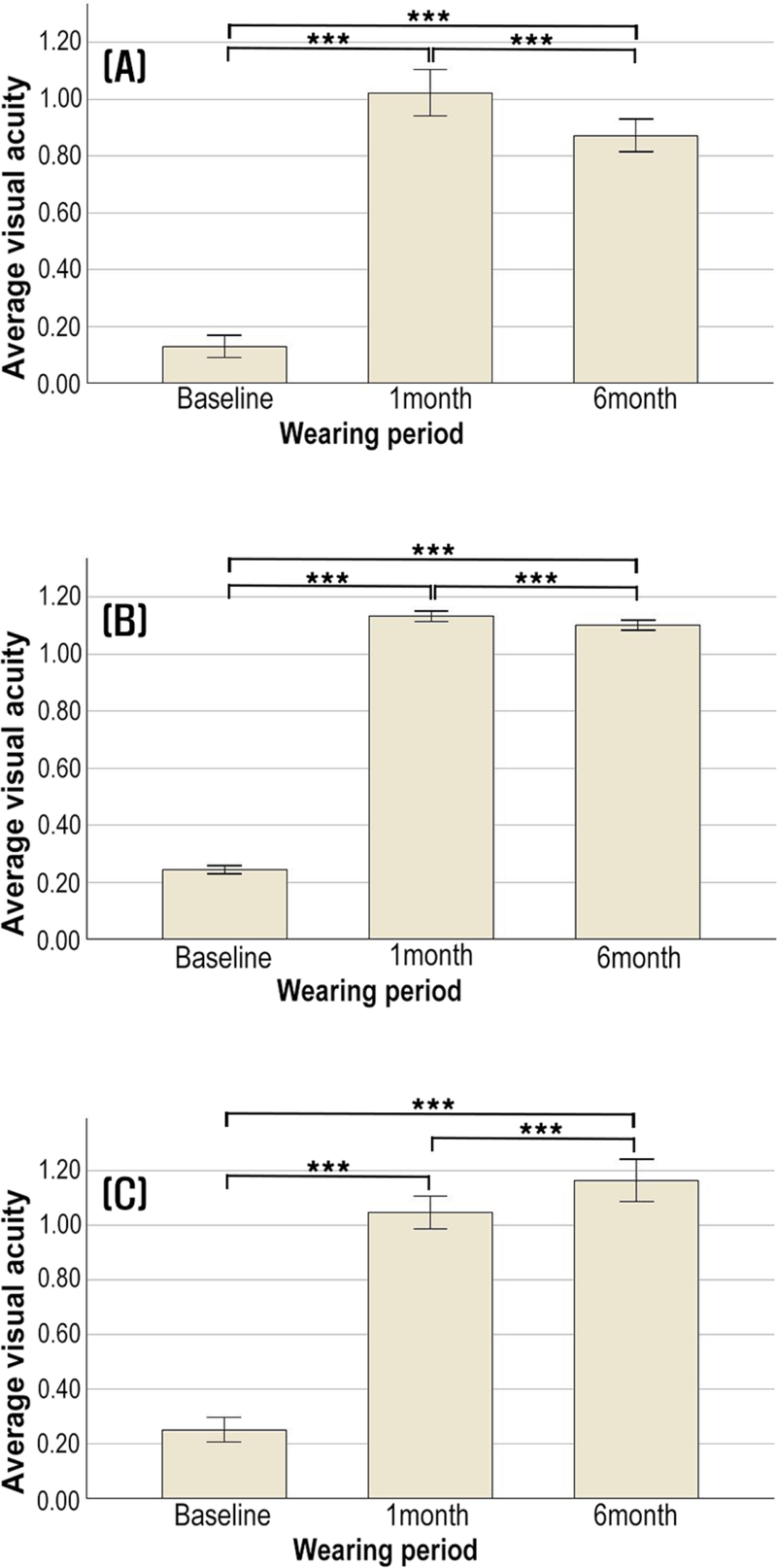
Average visual acuity according to the duration of the Ortho-K lens. (A) Less than 7 hours, (B) 7 to 9 hours, and (C) More than 9 hours. ***p<0.001 (Repeated Measures ANOVA).

Raw eccentricity and visual acuity data according to duration of Ortho-K lens in a representative case(n=1)
7시간 미만의 수면 시간을 가진 사람은 학업 시간이 긴 중, 고등학생이 대부분이었다. 착용 전 편심률이 0.53±0.10에서 착용 1개월 후 0.14±0.18로 0.39만큼 감소하였으며, 시력이 0.90만큼 향상되었다. 착용 6개월 후에는 편심률이 0.24±0.12로 착용 전에 비해 0.29만큼 감소하였으며, 0.75만큼 시력이 향상되었다. 착용 6개월에서는 1개월보다 편심률이 0.10만큼 증가하여 각막이 다시 중심부가 더 가파른 타원체형, 즉 중심부가 주변부보다 steep한 형태로 변화함을 확인 할 수 있었고(p<0.001), 착용 6개월에서 0.15만큼 시력이 떨어짐을 확인할 수 있었다(p<0.001). 각막 지형도의 편심률 변화 또한 착용 전, 1개월, 6개월 착용 후 각각 0.35, –0.07, 0.26으로 나타남으로써 1개월보다 6개월 착용 시 편심률 수치가 향상되었다. 각막 지형도의 중심부에서도 1개월보다 6개월에서 노란색과 연두색의 색깔이 줄어듬으로써 타원체형으로 중심부가 가파르게 변화함을 확인할 수 있다(Fig. 5).
권장 착용 시간이었던 7~9시간 수면 시 편심률이 착용 전 0.57±0.12에서 착용 1개월 후 0.15±0.22로 0.42만큼 감소되었으며, 시력이 0.89만큼 향상되었다. 착용 6개월 후에는 편심률이 0.15±0.22로 착용 전에 비해 0.42만큼 감소되었으며, 시력이 0.86만큼 향상되었다. 착용 1개월과 6개월의 편심률 차이는 없었으며(p=0.442), 시력은 0.03만큼 떨어짐을 확인할 수 있었다(p<0.001). 각막 지형도의 편심률 변화에서 착용 전 편심률은 0.66이었으며, 착용 후 1개월과 6개월은 –0.07로 동일하였고, 각막 지형도의 모양도 비슷하였다(Fig. 6).
Zhang, S[19] 등의 각막굴절교정렌즈 착용 1개월 후, 3개월 후, 6개월 후 시력 변화가 없었다는 결과와 일치하지 않았는데, 이 연구에서 착용 시간은 나와 있지 않았지만, 렌즈 제거 후 신속하게 검사를 요구하였다. 본 연구에서는 렌즈 제거 후 대부분 오후 시간대에 검사를 시행하였기에 시력 변화의 요인이 된 것으로 판단된다.
9시간 이상 수면 시 편심률이 착용 전 0.59±0.08에서 착용 1개월 후 0.19±0.20로 0.40만큼 감소하였으며, 시력은 0.79만큼 향상되었다. 착용 6개월에서 편심률이 0.04±0.20으로 착용 전에 비해 0.55만큼 감소되었으며, 시력은 0.91만큼 향상되었다. 착용 1개월과 비교 시 6개월에서 편심률이 추가로 0.15 감소하여 각막이 더욱 구면화되었고(p=0.001), 시력은 0.12만큼 향상되었다(p<0.001). 각막 지형도에서 착용 전 편심률은 0.65, 착용 후 1개월의 편심률은 0.12로 정상적으로 교정되나 착용 6개월 후에는 –0.38로 더욱 낮아져 각막 중심부가 더 평평한 형태가 관찰되었다. 편심률이 음의 값을 나타냄은 각막굴절교정렌즈를 착용한 후 각막 형태가 중심부는 더 평평하고 주변부는 더 가파르게 변했음을 나타낸다.[18] 각막 중심부 또한 1개월보다 착용 6개월에서 진한 초록색이 많은 면적을 차지하고 있는 모습을 볼 수 있다(Fig. 7).
Yoon, MH[20] 등은 수면 시간을 7시간 이상으로 취침을 권유하여 본 연구의 권장 착용 수면 시간인 7~9시간과 일치하였고, Wu, SY[21] 등은 6~8시간 수면을 기준으로 설문하기도 하였으며, Cheung, SW[22] 등은 7~10시간으로 수면 시간을 제시하여 선택의 폭을 넓혔다.
본 연구에서는 착용 6개월 후의 편심률을 기준으로 7시간 미만 수면 시, 권장 착용 수면 시보다 각막이 더 가파른 형태로 나타났으며, 시력도 0.23만큼 낮게 나타났다. 또한 9시간 이상 수면 시에는 권장 착용 수면 시보다 시력이 0.06만큼 다소 향상되었지만, 편심률이 보다 더 큰 음의 값을 나타내어 각막의 중심부가 더욱 평평한 형태로 나타났다.
3.2. 순목 운동 미이행에 따른 편심률과 시력 변화 분석
각막굴절교정렌즈의 중심화를 위해 렌즈를 착용하기 전, 후 순목 운동이 중요하다. 따라서 순목 운동에 대한 안내사항에 따르지 않은 환자를 대상으로 착용 후 1개월과 착용 후 6개월에서의 편심률과 시력의 변화에 대해 분석하였다. Fig. 8에서 (A)는 착용 후 1개월과 6개월의 편심률 변화를 제시하였으며, (B)는 시력의 변화를 제시하였다.
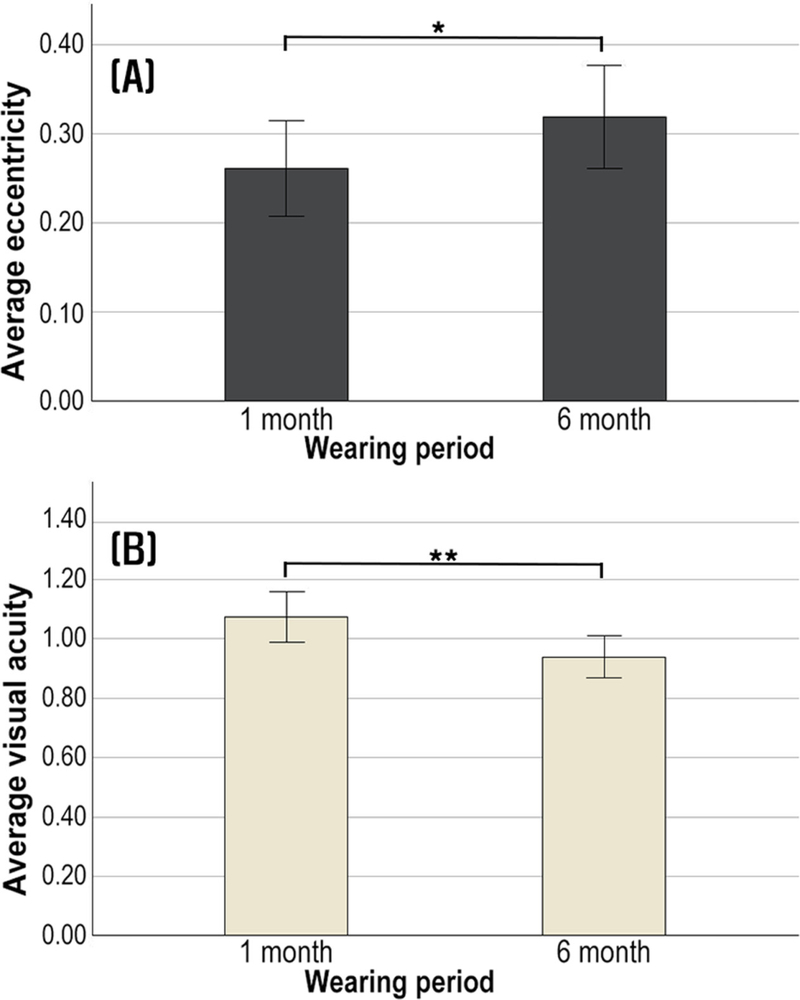
Eccentricity and visual acuity during non-exercise of eye blink exercise. (A) Eccentricity and (B) Visual acuity. *p<0.05, **p<0.01 (paired sample ttest).
순목 운동을 하지 않은 환자의 착용 1개월 후의 편심률은 0.26±0.13이었으며, 6개월 경과에서 0.31±0.14로 0.05만큼 증가하였다. 각막 중심부는 상대적으로 가파른 형태로 변화하였으며, 이러한 변화는 통계적으로 유의하였다(p=0.042). 한편, 시력은 평균적으로 0.14 감소하였으며, 그 변화 역시 통계적으로 유의하였다(p=0.002). 순목 운동 미이행 시 편심률이 증가하여 각막 중심부가 변화되었고, 시력은 감소되어 순목 운동을 통해 렌즈를 중심에 맞추는 행위가 중요하다는 선행 연구의 내용과 일치함을 알 수 있다.[18]
3.3. 인공 누액 미사용에 따른 편심률과 시력
렌즈의 중심화를 위한 눈물 순환을 돕기 위해 인공 누액 사용을 안내하였으나 안내 사항을 따르지 않은 환자를 대상으로 렌즈 착용 후 1개월과 착용 후 6개월에서의 편심률과 시력에 대해 분석하였다. Fig. 9에서 (A)는 착용 후 1개월과 6개월의 편심률 변화를 제시하였으며, (B)는 시력의 변화를 제시하였다.
인공 누액을 사용하지 않은 환자의 착용 1개월 후의 편심률은 0.13±0.12였으며 6개월 경과에서 0.16±0.23로 0.03만큼 증가하였으나 p=0.560으로 유의하지 않았다. 시력 또한 0.08만큼 떨어짐이 나타났으나 p=0.150으로 편심률과 시력 모두 의미 있는 변화를 보이지 않았다.
눈물 순환을 위해 인공 누액을 사용하는 행위가 통계적으로 유의하지는 않았으나, 일부 환자들은 순목 운동 직후 눈이 더 편안하다고 응답하였다. 이는 Carracedo G[23] 등이 보고한 인공 누액이 각막굴절교정렌즈 착용자의 주관적 편안감을 향상시킨다는 결과와 방향성이 유사하다. 그러나 본 연구에서는 대상 수가 제한적이고 표준화된 편안감 평가 척도가 적용되지 않아 두 연구를 직접 비교하기에는 한계가 있다. 인공 누액 효과를 명확히 규명하려면 농도·점안 빈도와 객관적 눈물막 안정성 지표를 순목 운동 횟수와 함께 수집·분석하는 전향적 연구가 필요하다.
결 론
각막굴절교정렌즈는 수면 시간에 착용하는 렌즈인 만큼 수면 시간이 편심률과 시력에 영향을 미친다는 것을 확인할 수 있었다. 7시간 미만 수면 시 편심률이 증가하면서 시력이 떨어지는 것을 확인할 수 있었으며, 9시간 이상 수면 시 편심률이 낮아져 각막 중심부가 더욱 평평한 형태를 나타냄을 확인할 수 있었다. 순목 운동을 통해 렌즈를 중심에 맞추는 행위가 중요하다는 선행 연구를 바탕으로 순목 운동을 하지 않은 환자를 대상으로 한 결과에서 편심률과 시력의 변화를 확인할 수 있었다. 또한 인공 누액의 사용은 편심률과 시력에 직접적인 영향은 미치지 않았지만, 선행 연구에서 환자의 주관적 편안함을 향상시킨다는 결과가 있었기에 추가적으로 연구가 진행되어야할 것으로 사료된다.
본 연구의 제한점으로 안내된 수면 시간을 준수한 피험자군과의 비교를 통해 유의사항 미준수에 따른 변화를 분석하였으나, 수면 시간 외의 변수들인 렌즈 착용 기간, 착용 전 각막의 기저 상태 등에 대한 통제가 충분하지 않아 인과적 해석에 한계가 있었다. 향후 연구에서는 다양한 조건을 철저히 통제한 전향적 설계와 함께, 다기관 및 대조군 기반의 장기 추적 관찰을 통해 본 연구 결과의 외적 타당성을 보완할 필요가 있다.
Acknowledgments
본 연구는 2021년도 정부(교육부)의 재원으로 한국연구재단의 지원을 받아 수행된 기초연구 사업(No. 2021R1F1A106332211)으로 연구되었습니다.
References
-
Resnikoff S, Jonas JB, Friedman D, et al. Myopia–a 21st century public health issue. Invest Ophthalmol Vis Sci. 2019;60(3):Mi-Mii.
[https://doi.org/10.1167/iovs.18-25983]

-
Morgan IG, French AN, Ashby RS, et al. The epidemics of myopia: aetiology and prevention. Prog Retin Eye Res. 2018;62:134-149.
[https://doi.org/10.1016/j.preteyeres.2017.09.004]

-
Baird PN, Saw SM, Lanca C, et al. Myopia. Nat Rev Dis Primers. 2020;6(1):99.
[https://doi.org/10.1038/s41572-020-00231-4]

-
Cho P, Cheung SW, Edwards M. The longitudinal orthokeratology research in children (LORIC) in hong kong: a pilot study on refractive changes and myopic control. Curr Eye Res. 2005;30(1):71-80.
[https://doi.org/10.1080/02713680590907256]

-
Cho P, Cheung SW. Retardation of myopia in orthokeratology (ROMIO) study: a 2-year randomized clinical trial. Invest Ophthalmol Vis Sci. 2012;53(11):7077-7085.
[https://doi.org/10.1167/iovs.12-10565]

-
Hiraoka T, Kakita T, Okamoto F, et al. Long-term effect of overnight orthokeratology on axial length elongation in childhood myopia: a 5-year follow-up study. Invest Ophthalmol Vis Sci. 2012;53(7):3913-3919.
[https://doi.org/10.1167/iovs.11-8453]

-
Kakita T, Hiraoka T, Oshika T. Influence of overnight orthokeratology on axial elongation in childhood myopia. Invest Ophthalmol Vis Sci. 2011;52(5):2170-2174.
[https://doi.org/10.1167/iovs.10-5485]

-
Lee YC, Wang JH, Chiu CJ. Effect of orthokeratology on myopia progression: twelve-year results of a retrospective cohort study. BMC Ophthalmology. 2017;17:1-8.
[https://doi.org/10.1186/s12886-017-0639-4]

-
Morgan PB, Efron N, Woods CA, et al. International survey of orthokeratology contact lens fitting. Cont Lens Anterior Eye. 2019;42(4):450-454.
[https://doi.org/10.1016/j.clae.2018.11.005]

-
Martínez‐Plaza E, López‐de la Rosa A, Molina‐Martín A, et al. Orthokeratology effect on the corneoscleral profile: beyond the bull's eye. Ophthalmic Physiol Opt. 2024;44(4): 757-768.
[https://doi.org/10.1111/opo.13279]

-
Nichols JJ, Marsich MM, Nguyen M, et al. Overnight orthokeratology. Optom Vis Sci. 2000;77(5):252-259.
[https://doi.org/10.1097/00006324-200005000-00012]

-
Lyu Y, Ji N, Fu AC, et al. Comparison of administration of 0.02% atropine and orthokeratology for myopia control. Eye Contact Lens. 2021;47(2):81-85.
[https://doi.org/10.1097/ICL.0000000000000699]

-
Eghbali F, Yeung KK, Maloney RK. Topographic determination of corneal asphericity and its lack of effect on the refractive outcome of radial keratotomy. Am J Ophthalmol. 1995;119(3):275-280.
[https://doi.org/10.1016/s0002-9394(14)71167-5]

-
Vincent SJ, Cho P, Chan KY, et al. BCLA CLEAR-orthokeratology. Cont Lens Anterior Eye. 2021;44(2):240-269.
[https://doi.org/10.1016/j.clae.2021.02.003]

-
Joslin CE, Wu SM, Mcmahon TT, et al. Higher-order wavefront aberrations in corneal refractive therapy. Optom Vis Sci. 2003;80(12):805-811.
[https://doi.org/10.1097/00006324-200312000-00010]

-
Caroline PJ. Contemporary orthokeratology. Cont Lens Anterior Eye. 2001;24(1):41-46.
[https://doi.org/10.1016/s1367-0484(01)80008-4]

-
Soni PS, Nguyen TT, Bonanno JA. Overnight orthokeratology: visual and corneal changes. Eye Contact Lens. 2003;29(3):137-145.
[https://doi.org/10.1097/01.ICL.0000072831.13880.A0]

-
Cho P, Cheung SW, Mountford J, et al. Good clinical practice in orthokeratology. Cont Lens Anterior Eye. 2008;31(1):17-28.
[https://doi.org/10.1016/j.clae.2007.07.003]

-
Zhang S, Zhu H, Zhang L, et al. Effects of orthokeratology on corneal reshaping and the delaying of axial eye growth in children. Heliyon. 2024;10(12):e33341.
[https://doi.org/10.1016/j.heliyon.2024.e33341]

- Yoon MH, Lee KY. A comparative study on the effects of wearing reverse geometry lenses by degrees of myopia. J Korean Ophthalmic Opt Soc. 2012;17(3):265-272.
-
Wu SY, Wang JH, Chiu CJ. Assessment of satisfaction, compliance and side effects among long-term orthokeratology wearers. J Clin Med. 2022;11(14):4126.
[https://doi.org/10.3390/jcm11144126]

-
Cheung SW, Cho P. Subjective and objective assessments of the effect of orthokeratology–a cross-sectional study. Curr Eye Res. 2004;28(2):121-127.
[https://doi.org/10.1076/ceyr.28.2.121.26236]

-
Carracedo G, Villa-Collar C, Martin-Gil A, et al. Comparison between viscous teardrops and saline solution to fill orthokeratology contact lenses before overnight wear. Eye Contact Lens. 2018;44:S307–S311.
[https://doi.org/10.1097/ICL.0000000000000416]