콘택트렌즈 착용자의 안구 건조 및 구강 건조에 대한 앱 기반 안구 운동의 효과
초록
본 연구는 스마트폰 애플리케이션을 활용한 안구 운동 훈련이 콘택트렌즈 착용 상태에서 눈물막 안정성과 구강 점막 수분도에 미치는 영향을 분석하고자 하였다.
20대 성인 13명을 대상으로 소프트 콘택트렌즈 착용 후 4시간 경과 시점에 스마트폰 애플리케이션을 통해 5가지 안구 운동을 수행하도록 하였다. 안구 운동 훈련 전후로 비침습적 눈물막 파괴시간(NIBUT), 눈물띠 높이(TMH), 지질층 두께(LLT), 눈 깜빡임 횟수 및 구강 점막 수분도를 측정하였다.
안구 운동 훈련 후 평균 NIBUT는 유의하게 증가하여 눈물막 안정성의 향상을 나타냈다(p<0.05). 반면, 눈물띠 높이, 지질층 두께 및 눈 깜빡임 횟수는 통계적으로 유의한 변화가 없었다. 구강 점막 수분도는 안구 운동 훈련 후 유의하게 증가하여 구강 건조 증상 완화를 나타냈다(p<0.001).
콘택트렌즈 착용 상태에서 수행한 안구 운동 훈련은 눈물막 안정성과 구강 점막 수분 증가에 긍정적인 효과를 보였다. 이는 안구 건조와 구강 건조 증상 예방을 위한 비약물적 개입 전략으로서 안구 운동 훈련의 가능성을 제시한다.
Abstract
This study analyzed the effects of eye movement exercises using a smartphone application on tear film stability and oral mucosal moisture in individuals wearing contact lenses.
Thirteen adults in their 20s participated in the study. After wearing soft contact lenses for four hours, the participants performed five types of eye movement exercises using a smartphone application. Non-invasive tear film break-up time (NIBUT), tear meniscus height (TMH), lipid layer thickness (LLT), blink frequency, and oral mucosal moisture were measured before and after the exercise.
After the eye movement training, average NIBUT significantly increased (p<0.05), indicating improved tear film stability. In contrast, TMH, LLT, and blink frequency showed no statistically significant changes. Oral mucosal moisture significantly increased after the exercise, indicating alleviation of dry mouth symptoms (p<0.001).
Eye movement training performed while wearing contact lenses showed positive effects on both tear film stability and oral mucosal moisture. These findings highlight the potential of eye movement exercises as a non-pharmacological intervention for the prevention of dry eye and dry mouth symptoms.
Keywords:
Contact lens, Dry eye, Eye movement exercise, Tear film stability, Xerostomia키워드:
콘택트렌즈, 안구 건조증, 안구 운동 훈련, 눈물막 안정성, 구강 건조증서 론
안구 건조증(dry eye syndrome, DES)은 눈물 생성의 감소 또는 눈물막 구성 성분의 불균형으로 인해 발생하는 안구 표면 질환으로, 시각적 불편감, 시력 저하, 안구 자극감 등을 유발하여 삶의 질에 부정적인 영향을 미친다.[1,2] 안구 건조증의 원인은 노화, 호르몬 변화, 환경 요인, 약물 복용, 마이봄샘 기능장애 등 복합적이고 다양한데, 특히 디지털 기기 사용과 콘택트렌즈 착용이 주요 유발 요인으로 주목받고 있다.[3-5]
대학생을 포함한 젊은 층에서 안구건조증을 경험하는 경우 디지털 기기 사용 시 건조감, 이물감, 눈의 피로 및 학업·일상생활에서의 불편함을 더 많이 호소하는 것으로 나타났다.[6] 이러한 디스플레이 기반 활동을 장시간 지속하면 눈 깜빡임 횟수가 감소하고 불완전한 깜빡임이 증가하여 눈물막의 증발이 촉진된다.[7] 특히 콘택트렌즈 착용자의 경우, 비착용자에 비해 건조감과 자극감을 더 강하게 느끼는 것으로 분석되었다.[8]
또한 디지털 기기 사용과 관련된 증상은 안구건조뿐만 아니라 구강에도 영향을 줄 수 있다. 디스플레이 사용 시간이 길수록 구강건조를 높게 느끼는 것으로 나타났으며, 안구건조가 있을 때 구강건조를 높게 느끼는 것으로 나타났다.[9] 이는 작업 시 집중으로 인한 호흡 패턴 변화나 구강 개방 유지 상태의 지속으로 인해 타액 분비가 감소할 수 있으며, 누선과 타액선의 분비를 함께 조절하는 안면신경 경로의 자율신경 기능 이상이 안구와 구강 점막의 건조를 동시에 유발할 수 있다.[10]
기존 연구들은 대부분 안구 건조 증상에만 초점을 맞추고 있으며, 구강 점막 수분 상태까지 포함한 통합적 생리 반응을 평가한 연구는 매우 제한적이다. 안구 운동 훈련은 반복적 눈 깜빡임과 시선 이동, 눈 주위 근육의 이완을 유도하여 눈의 피로를 경감하고 안구건조증상을 완화할 수 있다고 알려져 있으므로,[11,12] 디지털 기기를 활용한 안구 운동 훈련이 눈물막 안정성과 구강 점막 수분도에 미치는 영향을 분석하여 안구 운동이 체액 항상성에 긍정적인 영향을 줄 수 있음을 확인하고자 하였다.
대상 및 방법
1. 연구대상
본 연구는 안질환 및 전신질환이 없고, 최근 6개월 이내 콘택트렌즈 착용 경험이 있는 20대의 건강한 성인(남자 5명, 여자 8명)의 총 26안을 대상으로 하였으며, 평균 연령은 23±1.66세였다.
2. 연구방법
본 실험에서는 오전 8시에 콘택트렌즈(DNA Shiny star, MTPR, Republic of Korea)를 착용한 후 4시간이 경과한 시점에 안구 운동 훈련을 실시하였다. 안구 운동 훈련 전후에 눈물막의 구조적 분석은 안진단 검사기기(IDRA, SBM, Italy)를 사용하여 초기 및 평균 눈물막 파괴 시간(non-invasive tear film break-up time, NIBUT), 눈깜빡임 횟수, 지질층 두께, 눈물띠 높이를 측정하였고, 또한 구강 수분도는 구강 점막 수분 측정기기(MUCUS, Life Co., Ltd, Japan)를 이용하여 안구 운동 훈련 전후의 변화를 평가하였다. 착용한 렌즈는 HEMA 소재로 함수율 38%의 1일 착용 렌즈였으며, 함수율이 낮아 장시간 착용 시 안구 건조를 유발하기 쉬운 특성을 가지므로 눈물막 안정성에 대한 안구 운동 훈련의 효과를 민감하게 검증할 수 있는 조건으로 적합하다고 판단했다. 또한, 모든 검사는 일상적인 착용 환경을 반영하기 위해 콘택트렌즈 착용 상태에서 수행하였다.
안구 운동 훈련은 ‘Eye exercise-eye care plus’ 애플리케이션을 활용하여 5가지 안구 운동 훈련을 5분간 실시하였다. 훈련은 애플리케이션의 가이드를 따라 수행하였으며, 각 훈련은 다음과 같이 구성되었다.
① Palming: 따뜻한 손으로 눈을 감싸 안구를 진정시키는 동작 (5회 반복)
② Wave move: 머리를 고정한 채 눈만 움직여 움직이는 물체를 따라가는 동작
③ Blinking: 진동이 발생할 때마다 빠르게 눈을 깜빡이는 동작 (6회 반복)
④ Closing tight: 눈을 질끈 감았다가 뜨는 동작 (10회 반복)
⑤ Close eye move: 눈을 감은 상태에서 좌우·상하 방향으로 눈을 움직이는 동작 (10회 반복)
안구 운동 동작이 콘택트렌즈 착용 시 이물감, 렌즈 이탈을 유발할 수 있으므로 훈련 직후 대상자 전원에게 착용감에 대한 구두 확인을 실시하였으며, 불편감, 통증, 렌즈 이탈 등의 이상 반응은 보이지 않았다.
눈물막 파괴시간 측정은 검사기기의 Placido ring projection 시스템을 활용하여 진행되었다. 피험자는 두 번 깜빡인 후 가능한 한 눈을 뜬 상태로 유지하도록 유도하였으며, 이 과정에서 영상이 녹화되었다. 초기 눈물막 파괴시간(first NIBUT)은 마지막 완전한 눈깜빡임 이후 첫 번째 눈물막 파괴 지점까지의 시간(초)을 의미하며, 평균 눈물막 파괴 시간(average NIBUT)은 전체 촬영 시간인 20초 동안 발생한 모든 눈물막 파괴 지점의 시간을 평균값으로 계산하여 자동으로 저장하였다.
눈물띠 높이는 비침습 영상 기반 측정법으로 하안검 경계선을 따라 눈물띠의 높이를 정량화하였다. 하안검의 눈물띠를 촬영하여 획득된 이미지에서 눈물띠 높이를 mm 단위로 계산하였다.
지질층 두께는 interferometry 모드를 통해 평가되었다. 백색광이 각막 표면에 투사되었으며, 반사된 간섭 패턴을 기반으로 지질층 두께가 Dr. Guillon의 등급 체계에 따라 nm 단위로 자동 산출하였다.
눈깜빡임은 검사기기의 blink analysis 모듈을 통해 측정 영상에서 피험자의 총 깜빡임 수를 자동으로 추출하였다. 분석은 20초간 녹화된 영상 데이터를 기반으로 수행되었다.
구강 점막 수분을 측정하기 위해 측정 부위는 혀 끝에서 약 10 mm 떨어진 점막 중앙부로 설정하였으며, 센서에는 일회용 폴리에틸렌 커버를 씌운 후 약 200 g의 압력으로 접촉하여 3회 반복 측정한 후 평균값을 사용하였다. 구강 점막 수분 측정기기의 결과값이 28.0점 미만일 경우 임상적으로 구강 건조 상태로 분류하였다.
3. 통계처리
본 연구에서는 안구 운동 훈련 전후의 눈물막 안정성과 구강 수분도의 변화를 비교하기 위해 Shapiro-Wilk 검정을 통해 정규성을 확인한 후, 결과에 따라 비침습적 눈물막 파괴시간(NIBUT), 눈깜빡임 횟수, 눈물띠 두께, 구강 수분도에 대해서는 paired t-test를 수행하고, 지질층 상태는 Wilcoxon signed-rank test를 수행하여 결과를 비교 분석하였다. 각 항목별 분석에서는 신뢰수준 95%를 기준으로 하였으며, 유의확률(p-value)이 0.05 미만인 경우 통계적으로 유의한 차이가 있는 것으로 판단하였다.
결과 및 고찰
본 연구는 렌즈 착용 상태에서 안구 운동 훈련 전후의 초기 및 평균 비침습적 눈물막 파괴 시간, 눈물띠 높이, 지질층 두께, 눈깜빡임 횟수, 구강 점막 수분도를 비교하였다.
초기 NIBUT는 안구 운동 훈련 전 4.78±0.60초에서 훈련 후 4.74±0.96초로 변화가 미미하였고 통계적으로 유의하지 않았다(p=0.0879). 반면, 평균 NIBUT는 훈련 전 7.53±0.88초에서 훈련 후 8.21±1.44초로 약 0.7초 증가하였으며, 이 변화는 통계적으로 유의한 차이를 보였다(p<0.05)(Fig. 1).
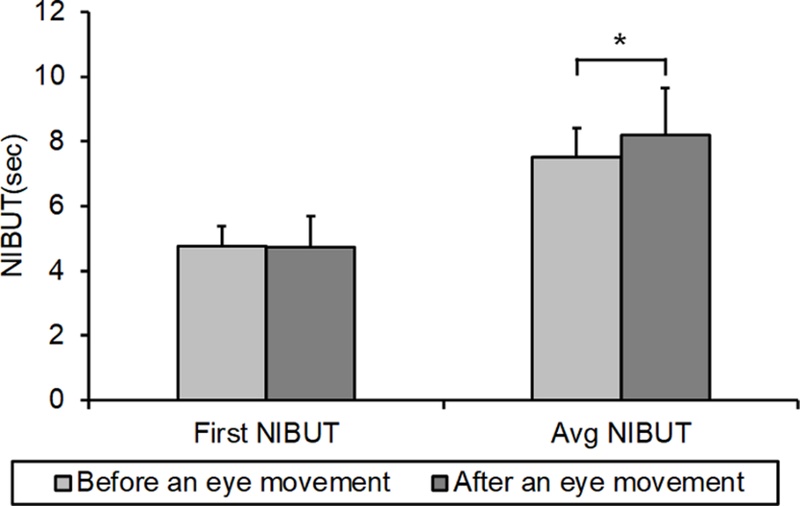
Changes in first and average non-invasive tear break-up time (NIBUT) before and after eye movement exercises. *p<0.05.
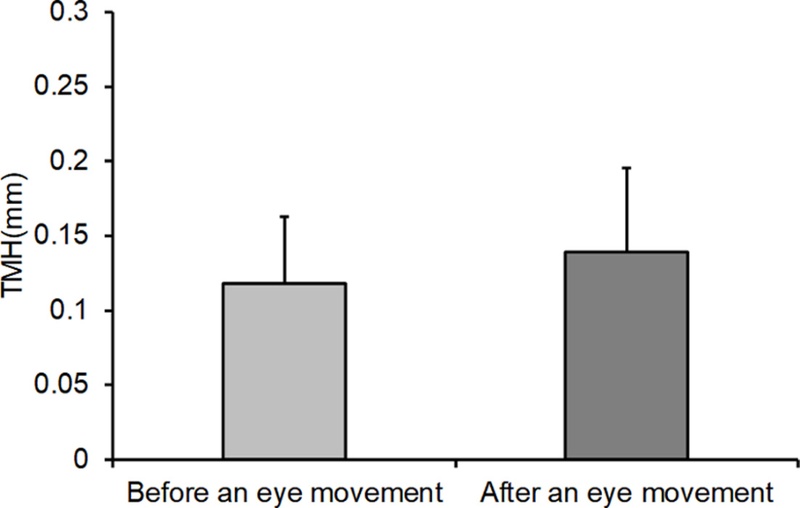
눈물띠 높이는 안구 운동 훈련 전 0.12±0.04 mm에서 훈련 후 0.14±0.06 mm로 증가하였으나, 통계적으로 유의한 차이는 없었다(p=0.060)(Fig. 2).
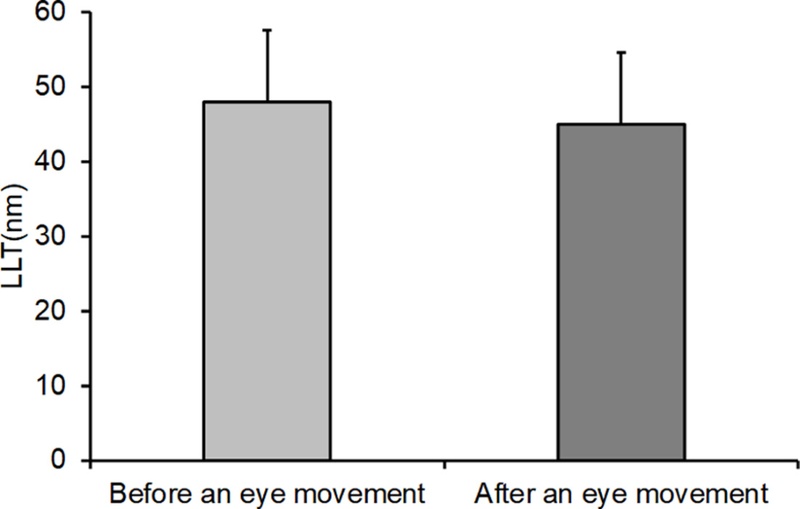
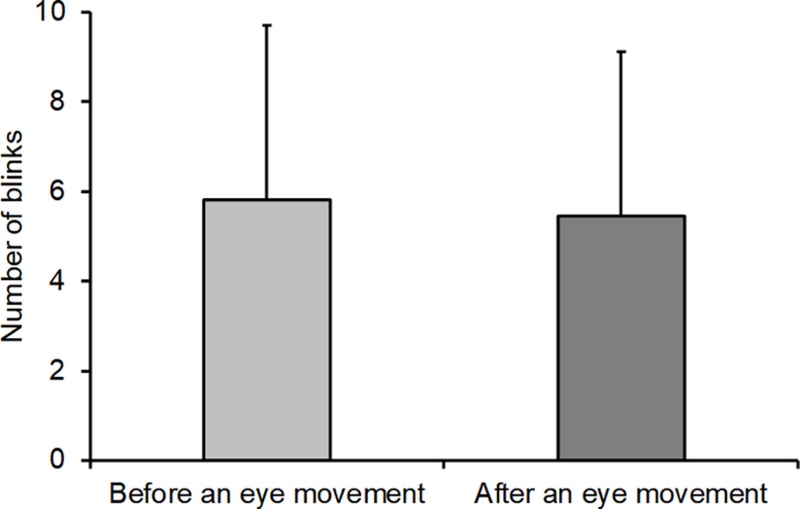
지질층 두께는 훈련 전 48.04±9.58 nm에서 훈련 후 45.08±9.60 nm로 약 3 nm 감소하였으며(Fig. 3), 눈깜빡임 횟수는 5.81±3.90회에서 5.46±3.66회로 약 0.35회 감소하였다(Fig. 4). 그러나 지질층 두께 및 눈깜빡임 횟수 두 항목 모두 통계적으로 유의한 차이를 보이지 않았다(p=0.225).
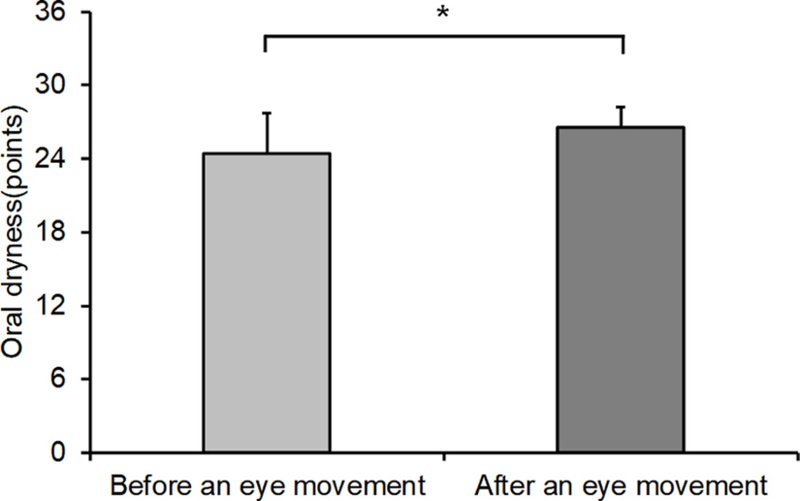
구강 점막 수분도는 훈련 전 24.42±3.30점에서 훈련 후 26.54±1.71점으로 유의하게 증가하였으며(p<0.001)(Fig. 5), 이는 안구 운동이 구강 점막의 수분 상태 개선에 긍정적인 영향을 미친 것으로 나타났다.
본 연구는 콘택트렌즈 착용 상태에서 디지털 기기를 활용한 안구 운동 훈련이 눈물막과 구강 점막의 생리적 안정성에 미치는 영향을 평가하였다. 훈련 후 평균 비침습적 눈물막 파괴 시간(NIBUT)과 구강 점막 수분도가 유의하게 증가한 반면, 눈물띠 높이(TMH), 지질층 두께(LLT), 눈깜빡임 빈도에서는 통계적으로 유의한 변화가 나타나지 않았다.
눈물막은 점액층, 수성층, 지질층의 세 층으로 구성되며, 각 층은 각각 각막 부착, 수분 유지, 증발 방지 기능을 담당한다. 본 연구에서 분석에 활용된 주요 지표들은 각각 눈물막 구조의 특정 층과 관련되어 있으며, NIBUT는 주로 점액층 및 전체 눈물막의 안정성을, LLT(lipid layer thickness)는 지질층의 두께를, TMH(tear meniscus height)는 수성층의 부피를 반영한다.[13] 본 연구에서는 모든 피험자가 콘택트렌즈를 착용한 상태에서 측정을 진행하였다. 이는 렌즈 착용 환경에서 안구 운동이 눈물막 및 건조 증상에 미치는 영향을 보다 실제적인 조건에서 평가하기 위함이었다. 콘택트렌즈는 착용 시 결막과의 지속적인 기계적 마찰을 유발하며 이로 인해 점액 분비 감소가 발생할 수 있다. 동시에, 마이봄샘의 손상과 관련되어 지질층의 합성 또한 저해된다. 또한 눈물막 두께가 감소하여 눈물막의 증발을 증가시키고 눈물막 안정성을 저하한다. 이러한 변화는 눈물막의 구조적 불균형을 초래하며, 결국 안구건조 증상의 악화로 이어질 수 있다.[14]
본 연구에서 안구 운동 훈련은 손바닥으로 눈 감싸기, 시선 이동, 눈 깜빡임 등의 동작으로 구성되었으며, 이는 눈 깜빡임을 유도하고 안구 주변 근육의 이완을 통해 눈물막 분포와 안정성 유지에 기여하는 데 목적이 있다. 평균 NIBUT의 유의한 증가는 이러한 반복적 눈 깜빡임 유도가 눈물막의 안정성을 개선했음을 시사한다. 기존 연구에서도 눈 깜빡임은 눈물 분비와 지질층의 고른 분포를 촉진하여 눈물막의 파괴 시간을 연장하는 데 중요한 역할을 하는 것으로 보고된 바 있다.[15,16]
TMH는 훈련 전후 증가 경향을 보였으나 통계적으로 유의하지는 않았으며, 이는 단기간의 안구 운동만으로 수성층의 부피를 직접적으로 증가시키기 어렵다는 점을 시사한다. LLT와 눈깜빡임 빈도 또한 유의한 변화는 나타나지 않았으며, 이는 안구 운동이 눈물막의 분포에는 영향을 줄 수 있으나 지질의 실제 분비 자체에는 제한적인 효과를 가진다는 것을 의미한다. 지질층은 마이봄샘의 분비에 의해 형성되며, 온열 마사지, 펄스광선(IPL) 치료 등 물리적 자극을 동반한 접근이 보다 효과적인 것으로 알려져 있다.[4,17] 또한 Kim 등의 연구에서는 눈 깜빡임 훈련이 불완전한 깜빡임 빈도를 감소시키고 비침습적 눈물막 파괴시간 및 자각적 안구건조 증상을 개선시키는 효과는 있었지만, LLT나 TMH에는 유의한 변화가 없었다고 보고되었다. 이는 안구 운동이 눈물막의 안정성이나 깜빡임 개선에는 기여할 수 있으나, 수성층의 양적 증가나 지질 분비와 같은 구조적 개선에는 한계가 있음을 보여준다. 따라서 향후 눈물막 구성 요소의 개선을 위해서는 안구 운동과 더불어 물리적 중재를 병행하는 복합적 접근이 필요할 것으로 판단된다.[12]
한편, 구강 점막 수분도는 안구 운동 훈련 후 유의하게 증가하였다. 이는 안구 운동이 자율신경계의 교감 및 부교감 신경을 자극하여 타액선의 기능을 활성화하고, 결과적으로 구강 내 체액 분비를 증가시켰을 가능성을 시사한다. 자율신경계는 눈물 및 타액 분비를 포함한 체액 분비 조절에 핵심적인 역할을 하며, 특히 안구 및 구강 점막에 광범위하게 분포되어 있다.[18] 구강 건조는 단순한 불편함을 넘어 감염, 염증, 면역 기능 저하 및 심혈관계 질환과도 연관되므로, 구강 점막 수분도의 증가는 임상적으로 유의미한 결과라 할 수 있다.[19,20]
본 연구의 제한점으로는 소규모 표본을 기반으로 하였고, 콘택트렌즈 착용 전의 기초 눈물막 지표를 포함하지 않았기 때문에 결과 해석에 제한이 있다. 향후에는 충분한 표본 수를 확보하여 착용 전·후 상태를 분석한다면 보다 명확한 인과관계를 규명할 수 있을 것이다.
안구 운동 훈련은 시각 기능 개선뿐 아니라 노인성 황반변성, 파킨슨병, 뇌졸중 등 다양한 질환군에서 균형, 자세 조절, 인지 기능 개선 등에 활용되고 있다는 점에서 전신적인 건강 증진 효과도 함께 기대할 수 있다.[21-23] 본 연구 결과는 이러한 생리학적 연관성의 기초를 보완하는 실증적 근거로 적용할 수 있을 것이다.
결 론
본 연구는 안구 운동 훈련이 눈물막 안정성과 구강 점막 수분에 미치는 영향을 분석하였다. 그 결과, 평균 비침습적 눈물막 파괴 시간과 구강 점막 수분도는 통계적으로 유의한 증가를 보였으며, 이는 안구 운동이 눈물막의 생리적 안정성과 구강 내 체액 분비에 긍정적인 영향을 미칠 수 있음을 시사한다. 반면, 눈물띠 높이(TMH), 지질층 두께(LLT), 눈깜빡임 빈도에서는 유의한 차이가 나타나지 않아, 단기간의 안구 운동만으로 눈물의 수성층이나 지질층의 구조적 개선을 기대하기는 어려움을 보여주었다.
이러한 결과는 안구 운동이 눈물막의 안정성을 개선하고 자율신경계 자극을 통해 구강 건조 증상을 완화할 수 있음을 보여줌으로써, 실제 적용 가능성과 임상적 활용 가능성을 제시하였다는 점에서 의의가 있다. 또한 안구 운동이 디지털 기기 사용이 일상화된 현대 사회에서 접근성이 높은 비약물적 건강 증진 방법으로 활용될 수 있음을 시사한다.
향후 연구에서는 콘택트렌즈의 종류와 착용 시간, 대상자의 특성 등 다양한 변수들을 고려하고, 착용감 등 자각적 증상에 대한 평가를 진행하여 안구 운동의 효과를 종합적으로 분석할 필요가 있다. 또한, 본 연구는 소규모 표본을 기반으로 하였고, 콘택트렌즈 착용 전의 기초 눈물막 지표를 포함하지 않았기 때문에 결과 해석에 제한이 있다. 향후에는 충분한 표본 수를 확보하여 착용 전·후 상태를 분석한다면 보다 명확한 인과관계를 규명할 수 있을 것이다.
Acknowledgments
본 과제(결과물)는 2025년도 교육부 및 강원특별자치도의 재원으로 강원RISE센터의 지원을 받아 수행된 지역혁신중심 대학지원체계(RISE)의 결과입니다(2025-RISE-10-001).
References
-
Tsubota K, Yokoi N, Shimazaki J, et al. New perspectives on dry eye definition and diagnosis: a consensus report by the Asia Dry Eye Society. Ocul Surf. 2017;15(1):65-76.
[https://doi.org/10.1016/j.jtos.2016.09.003]

-
Bron AJ, de Paiva CS, Chauhan SK, et al. TFOS DEWS II pathophysiology report. Ocul Surf. 2017;15(3):438-510.
[https://doi.org/10.1016/j.jtos.2017.05.011]

-
Nelson JD. Dry eye. Br J Ophthalmol. 1997;81:426.
[https://doi.org/10.1136/bjo.81.6.426]

-
Sheppard JD, Nichols KK. Dry eye disease associated with meibomian gland dysfunction: focus on tear film characteristics and the therapeutic landscape. Ophthalmol Ther. 2023;12(3):1397-1418.
[https://doi.org/10.1007/s40123-023-00669-1]

-
Talens-Estarelles C, García-Marqués JV, Cerviño A, et al. Dry eye–related risk factors for digital eye strain. Eye Contact Lens. 2022;48(10):410-415.
[https://doi.org/10.1097/ICL.0000000000000923]

-
Kim H. Impacts of dry eye symptoms on daily life among university students. J Korean Ophthalmic Opt Soc. 2022;
27(2): 145-151.
[https://doi.org/10.14479/jkoos.2022.27.2.145]

-
Cardona G, Argilés M, Pérez-Cabré E. Loss of blink regularity and its impact on ocular surface exposure. Diagnostics. 2023;13(14):2362.
[https://doi.org/10.3390/diagnostics13142362]

-
Meyer D, Rickert M, Kollbaum P. Ocular symptoms associated with digital device use in contact lens and non-contact lens groups. Cont Lens Anterior Eye. 2021;44(1):42-50.
[https://doi.org/10.1016/j.clae.2020.07.007]

-
Jung YY. Effects of lifestyle on dry mouth and dry eyes. J Korea Soc Comput Inform. 2022;27(12):259-266.
[https://doi.org/10.9708/jksci.2022.27.12.259]

- Pramanik T, Ghising R. Salivation induced better lacrimal gland function in dry eyes. Nepal Med Coll J. 2009;11(4):258-260.
-
Arita R, Fukuoka S, Matsumoto R, et al. Effects of blinking exercises on palpebral fissure height and tear film parameters. Ocul Surf. 2025;36:237-243.
[https://doi.org/10.1016/j.jtos.2025.02.003]

-
Kim AD, Muntz A, Lee J, et al. Therapeutic benefits of blinking exercises in dry eye disease. Cont Lens Anterior Eye. 2021;44(3):101329.
[https://doi.org/10.1016/j.clae.2020.04.014]

-
Lee JM, Jeon YJ, Kim KY, et al. Ocular surface analysis: a comparison between the lipiview® II and IDRA®. Eur J Ophthalmol. 2020;31(5):2300-2306.
[https://doi.org/10.1177/1120672120969035]

-
Huang R, Su C, Fang L, et al. Dry eye syndrome: comprehensive etiologies and recent clinical trials. Int Ophthalmol. 2022;42(10):3253-3272.
[https://doi.org/10.1007/s10792-022-02320-7]

-
Wang TMT, Tien L, Han A, et al. Impact of blinking on ocular surface and tear film parameters. Ocul Surf. 2018;16(4):424-429.
[https://doi.org/10.1016/j.jtos.2018.06.001]

-
Sun C, Chen X, Huang Y, et al. Effects of aerobic exercise on tear secretion and tear film stability in dry eye patients. BMC Ophthalmol. 2022;22(1):9.
[https://doi.org/10.1186/s12886-021-02230-9]

-
Kuo YK, Lin IC, Chien LN, et al. Dry eye disease: a review of epidemiology in Taiwan, and its clinical treatment and merits. J Clin Med. 2019;8(8):1227.
[https://doi.org/10.3390/jcm8081227]

-
Kapourani A, Kontogiannopoulos KN, Manioudaki AE, et al. A review on xerostomia and its various management strategies: the role of advanced polymeric materials in the treatment approaches. Polymers. 2022;14(5):850.
[https://doi.org/10.3390/polym14050850]

-
López-Pintor RM, Martínez-Acitores LR, Valle JS, et al. Xerostomia and hyposalivation. Oral Health and Aging. 2022;85-108.
[https://doi.org/10.1007/978-3-030-85993-0_5]

-
Al Hamad A, Lodi G, Porter S, et al. Interventions for dry mouth and hyposalivation in sjögren’s syndrome: a systematic review and meta‐analysis. Oral Dis. 2019;25(4):1027-1047.
[https://doi.org/10.1111/odi.12952]

-
Hilal A, Bazarah M, Kapoula Z. Benefits of implementing eye-movement training in the rehabilitation of patients with age-related macular degeneration: a review. Brain Sci. 2022;12(1):36.
[https://doi.org/10.3390/brainsci12010036]

-
Son CH, Sim GW, Kim K. A study on the effects of a self-administered eye exercise program on the balance and gait ability of chronic stroke patients: a randomized controlled trial. J Pers Med. 2024;14(6):595.
[https://doi.org/10.3390/jpm14060595]

-
Mildner S, Hotz I, Kübler F, et al. Effects of activity-oriented physiotherapy with and without eye movement training on dynamic balance, functional mobility, and eye movements in patients with parkinson’s disease: an assessor-blinded randomised controlled pilot trial. PLoS One. 2024;19(6):e0304788.
[https://doi.org/10.1371/journal.pone.0304788]