온열 안대 사용 실태와 연속 사용에 따른 건성안 평가
초록
본 연구에서는 온열 안대를 7일간 연속 사용하였을 때, 건성안에 미치는 영향을 NIBUT와 OSDI 점수를 통해 평가하고자 하였다.
온라인 설문을 통해 20대 이상 114명의 온열 안대 사용 실태를 조사하였고, 그 중 건성안이면서 실험 참여에 동의한 25명을 대상으로 7일간 하루 20분씩 온열 안대 사용 실험을 진행하였다. 피검자들은 1, 4, 7일 차에 방문하도록 하여 NIBUT 측정과 OSDI 설문을 실시하였다.
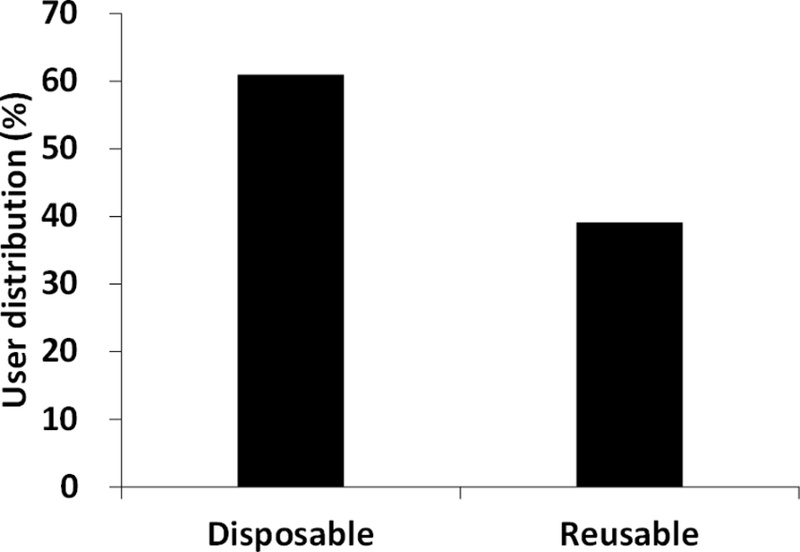
설문 결과, 온열 안대를 사용한 경험이 있는 인원들 중 중복 응답을 허용한 총 92건의 응답 중 일회용이 60.9%, 다회용이 39.1%였으며, 사용 경험자 중 87.2%가 재사용 의사가 있다고 답하였다. 사용경험이 없는 자들이 향후 온열 안대를 사용해 볼 이유와 사용경험이 있는 자들이 가장 도움을 많이 받은 부분은 모두 ‘피로감 개선’으로 나타났다. 모든 방문에서 피검자들의 NIBUT 값은 온열 안대 사용 후 유의하게 증가하였으며 OSDI 점수는 7일 차에서만 유의하게 감소한 것으로 나타났다. 온열 안대 사용 7일 차에는 과반수 피검자의 NIBUT 값이 정상 범위로 회복되었으며, OSDI 설문의 세부 항목에서는 빛에 민감한 정도가 가장 개선된 것으로 나타났다.
본 연구 결과 온열 안대의 연속 사용에 따라 NIBUT 값과 OSDI 점수가 개선되었다. 온열 안대의 연속 사용은 건성안 증상 완화와 관리에 도움을 줄 수 있으며, 향후 건성안 예방 관리 방법으로 활용 가능함을 시사한다.
Abstract
This study aimed to evaluate the effects of consecutive use of a heated eye mask for 7 days on dry eye, using non-invasive breakup time (NIBUT) and the Ocular Surface Disease Index (OSDI).
An online survey was conducted to investigate the usage patterns of heated eye masks among 114 adults aged ≥20 years. Among them, 25 participants with dry eye who consented to participate in the experimental study were enrolled. Participants wore a heated eye mask for 20 minutes daily for 7 consecutive days and visited the laboratory on days 1, 4, and 7 for NIBUT measurement and OSDI assessment.
Among 92 responses from participants with prior experience using heated eye masks, 60.9% reported using disposable types and 39.1% reported using reusable types, and 87.2% expressed willingness to reuse them. Participants without prior experience indicated that their main reason for considering future use was relief from eye fatigue, whereas those with prior experience identified this as the most significant perceived benefit. In the experimental study, NIBUT values increased significantly at all visits after mask use, whereas OSDI scores decreased significantly on days 4 and 7. By day 7, more than half of the participants had NIBUT values within the normal range, and among OSDI sub-items, improvement in light sensitivity was most notable.
Consecutive use of a heated eye mask improved NIBUT and OSDI scores, suggesting that it may help relieve and manage dry eye symptoms and serve as a preventive management strategy for dry eye.
Keywords:
Heated eye mask, NIBUT, OSDI, Usage survey, Dry eye키워드:
온열 안대, 실태 조사, 건성안서 론
건성안은 눈물막의 항상성 상실로 안구 증상들을 동반하는 다요인성 질환이다.[1] 눈물막 및 안구표면학회(Tear Film and Ocular Surface Society, TFOS)에서 발표한 TFOS DEWS II(Dry Eye Workshop II) 보고서에 따르면 여러 연구들을 종합한 결과 전 세계 인구의 건성안 유병률은 5%에서 50%의 범위로 나타났으며, 진단 기준을 징후에 둔 연구의 경우 일부 집단에서는 최대 75%에 이르기도 한 것으로 나타났다.[2] 이러한 건성안은 환자에게 자각적으로 건조감뿐만 아니라 가려움, 이물감, 까끌거림, 충혈, 흐림, 광민감성, 통증과 같은 다양한 증상을 나타나게 한다.[3] 또한, 건성안은 눈물이 증발하면서 눈물막이 고삼투압 상태가 되며 불안정해져서 안구 표면의 이상을 유발하고, 이러한 문제가 다시 질환의 정도를 악화시키는 악순환을 특징으로 한다.[4,5] 이러한 증상들을 모두 해결하기는 어렵지만, 지속적으로 악화되는 순환을 차단하고 안구표면과 눈물막의 항상성을 정상 상태로 회복시키는 것이 건성안 개선에서 중요한 부분이라고 할 수 있다.
건성안은 눈물 분비량이 부족하여 발생하는 수성층 부족형 건성안(aqueous-deficient dry eye)과 마이봄샘의 이상으로 눈물의 증발이 비정상적으로 잘 되어 발생하는 마이봄샘 기능이상(meibomian gland dysfunction)이 있다.[6] 건성안의 치료 방법에는 눈물량을 보충해 주는 인공눈물 점안, 눈물점 폐쇄를 통해 눈물의 배출량을 줄여 잔류하는 눈물량을 늘려주는 눈물점 폐쇄술, 그리고 굳은 마이봄샘을 녹이고 주변 혈액순환을 높여주는 온열치료 등이 존재한다.[7] 특히 건성안의 약 85% 이상은 마이봄샘 기능이상으로 인해 발생하는데, 마이봄샘 기능이상 환자의 경우 기능이 정상인 사람에 비해 마이봄의 녹는점이 유의하게(약 4°C) 높다.[8] 마이봄샘 기능이상의 초기 치료에는 굳은 마이봄을 열로 녹여서 지질층 분비를 활성화시키기 위하여 온열치료가 권장된다.[6,9] 이러한 온열치료는 간편하고 경제성이 우수하며 안전하다는 장점이 있으나, 따뜻한 수건으로 지속적인 온열치료를 할 경우 지속적으로 수건을 갈아주어야 하고 온도를 일정하게 유지하기 어렵다는 단점이 있다.[7,9] 이러한 단점을 해결할 수 있는 방법으로는 온열 안대가 있다. 온열 안대는 일정한 온도를 일정 시간 동안 지속적으로 유지해 주며 교체를 하지 않아도 된다는 장점이 있다. 선행 연구들에서는 온열 안대의 효과가 입증되었다고 보고하였으나, 사용 시간이 하루 10분 내외로 길지 않으며 시간에 따른 지속적인 변화를 관찰하지 않아서 사용 시간과 기간에 따라 온열 안대가 눈물막 안정성과 자각증상에 미치는 지속적인 변화 양상을 알기는 어려운 실정이다.[10,11]
따라서 본 연구에서는 온열 안대를 20분씩 일주일간 사용 후 비침습적 눈물막 파괴시간(이하 NIBUT, non-invasive tear break up time)에 주는 영향을 알아보고, 온열 안대의 사용 실태와 자각증상의 변화를 알아보고자 하였다.
연구 대상 및 방법
1. 연구 대상
본 실험은 안질환이 없고 시력 교정술을 받지 않았으며, 건성안인 사람을 대상으로 하였다. NIBUT 측정값의 3회 평균이 10초 미만인 경우 건성안으로 분류하여 제외하였으며, 만 20~29세(평균 23.68±2.29세)의 건성안인 남녀 25명(남 7명, 여 18명), 44안을 대상으로 진행되었다. 측정은 동일한 장소에서 온도 24°C를 유지하며 진행하였다. 콘택트렌즈를 착용한 피검자의 경우 렌즈 제거 후 15분간 안정화 시간을 가지게 한 뒤 측정을 진행하였다. 본 연구에 참여한 피검자들에게 모두 실험에 대한 설명을 진행하였으며, 설명을 들은 후 자발적으로 실험 참여에 동의한 자만을 실험 대상자로 설정하였다.
2. 연구 방법
2024년 5월 10일부터 24일까지 온라인상 설문으로 20대 이상 114명을 대상으로 온열 안대 사용경험에 대한 실태를 조사하였다(Table 1). 질문 항목은 온열 안대 사용경험, 사용한 온열 안대의 종류와 자각증상 개선 효과, 앞으로의 사용 여부, 사용해 보지 않았다면 사용해 볼 의사와 그에 따른 이유로 총 6가지 항목이었으며 중복 응답하게 하였다.
본 연구에서는 제품 설명에 ‘건조한 눈에 도움을 줄 수 있음’이라고 명시된 일회용 온열 안대(Natural day heating eye mask, Natural day, Gyeonggi-do, Korea)를 20분간 사용시켰다. 이 과정은 매일 1회씩 일주일간 반복하도록 지시하였다. 온열 안대의 사용 간격은 최소 14시간 이상으로 하였으며 NIBUT 측정 및 ocular surface disease index(OSDI) 설문지를 이용한 자각증상의 평가는 1, 4, 7일 차에 진행하였다. 실험의 순서는 OSDI와 NIBUT 측정을 먼저 진행하고, 온열 안대를 20분 사용시켰다. 그 후 면봉으로 마이봄샘 표면을 닦아준 뒤 OSDI와 NIBUT 측정을 다시 진행하였다. 사용된 온열 안대의 개봉 후 20분간 최고 온도는 43.5°C였다.
Keratometer(OM-4, Topcon, Japan)를 이용하여, 순목 직후부터 대상 안의 각막으로부터 반사된 마이어상이 최초로 깨지거나 뒤틀린 순간까지의 시간을 3회 반복 측정하여 평균값을 사용하였다. 10초 이상일 경우 정상안으로 판단하였다.
자각증상 평가는 OSDI 설문지를 이용하였다. 설문지는 증상이 없는 0점부터 항상 증상이 있는 4점까지 총 5점 척도로 구성되어 있으며 점수 계산은 설문지의 계산 가이드라인에 따라 다음과 같은 수식으로 진행하였다.
3. 통계 처리
통계분석을 위해 SPSS statistics for Windows, version 25.0 (IBM Corp., New York, USA) 프로그램을 사용하였다. 온열 안대 사용 전후의 NIBUT와 자각증상 평가를 위해 대응표본 t 검정(paired t-test)을 이용하였으며 사용 기간에 따른 차이를 비교하기 위해 반복측정 분산분석(repeated measures ANOVA)을 이용하였다. p<0.05 일 때 통계적으로 유의한 값을 갖는 것으로 판단하였으며 모든 실험 결과와 그래프는 평균±표준편차로 나타내었다.
결과 및 고찰
1. 온열 안대 사용 실태
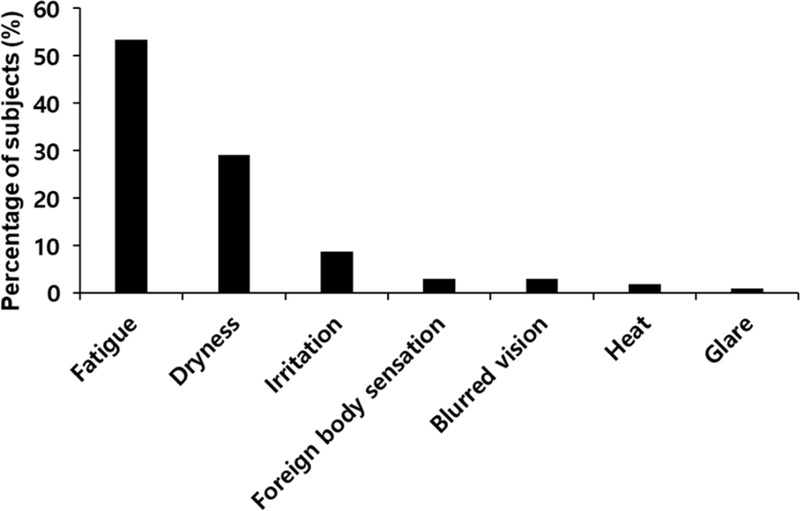
온열 안대를 사용한 경험이 있는가에 대한 설문 결과 전체 응답자의 72.8%(83명)가 사용경험이 있다고 답하였다. 해당 인원들이 사용한 온열 안대의 종류를 중복 응답한 것을 모두 포함하여 총 92건으로 분류하였을 때 일회용이 60.9%(56명), 눈 마사지기와 같은 다회용이 39.1%(36명)로 나타났다(Fig. 1). 또한, 사용경험이 있는 응답자의 87.2%(75명)가 재사용 의사가 있다고 응답하였으며 경험이 없는 응답자의 77.4%(24명)는 사용해 볼 의사가 있는 것으로 나타났다. 사용경험이 없는 응답자들이 향후 온열 안대를 사용해 볼 이유로는 ‘피로감 개선’이 53.4%로 가장 높았으며 ‘건조감 개선’이 29.1%로 두 번째로 높았고, ‘눈부심 개선’이 0.97%로 가장 낮았다(Fig. 2). 온열 안대를 사용한 경험이 있는 응답자들이 가장 많은 도움을 받은 부분은 ‘피로감 개선’이 89.2%로 가장 높았으며 ‘건조감 개선’이 27.7%였으며 ‘시야 흐림 개선’이 2.4%로 가장 낮았다.
2. 눈물막 안정성 평가 및 자각증상 변화
1일 차 방문에서 온열 안대 사용 전 평균 NIBUT는 6.34±1.95초에서 사용 후 10.75±5.32초로 69.56% 증가하였으며 이는 통계적으로 유의한 차이였다(p=0.000)(Table 2). 4일 차 방문에서 NIBUT 값은 사용 전 6.99±2.42초에서 사용 후 9.79±3.69초로 40.06% 증가하였으며 통계적으로 유의하였다(p=0.000). 마지막으로 7일차 방문의 사용 전 NIBUT 값은 8.15±4.49초, 사용 후 10.78±4.93초로 32.27% 증가하였으며 통계적으로 유의하였다(p=0.001).
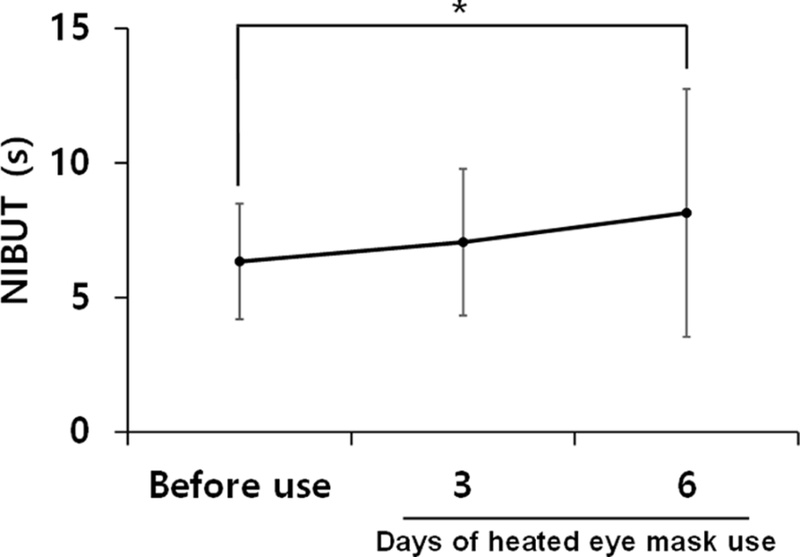
이러한 온열 안대 사용 직후의 NIBUT 비교는 온열 안대에 의한 순간적인 눈물막 안정성 개선을 판단하는 데에는 적절하나 온열 안대를 사용하지 않았을 때에도 눈물막 안정성이 유지될 수 있는지를 파악하는 데 한계가 있다. 따라서 4일 차 및 7일 차에 온열 안대를 사용하기 전의 NIBUT를 온열 안대 최초 사용 전의 NIBUT와 비교하여 온열 안대의 효과가 지속적인지를 분석하였다. 최초 사용 전의 NIBUT 값에서 4일 차 사용 전의 값까지 3일간 사용 후 10.25% 증가하였으나 유의하지 않았고 7일 차 사용 전의 값까지는 최종적으로 28.55% 증가하였으며 이는 통계적으로 유의하였다(p=0.008)(Fig. 3).
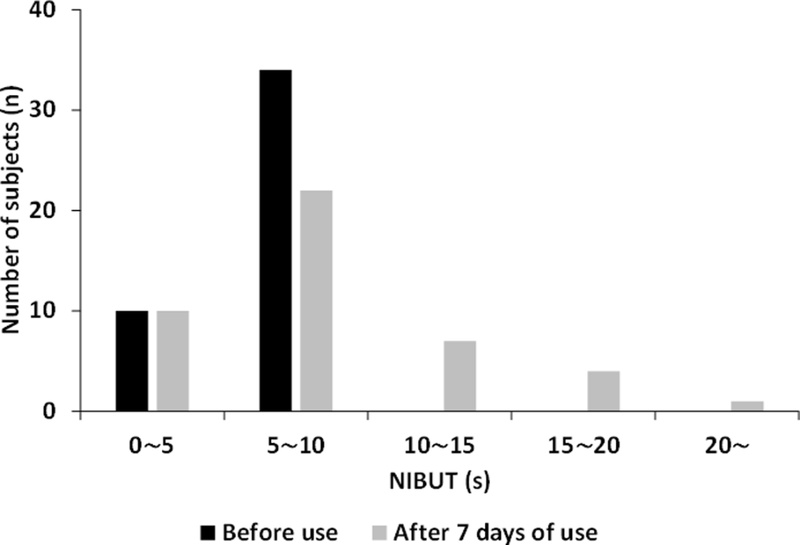
온열 안대 사용 전후의 건성안과 정상안의 NIBUT 값의 분포 정도를 5초 단위로 나누어 살펴보았다. 사용 전에는 5초 미만이 10안, 5초 이상 10초 미만이 34안으로 나타났다(Fig. 4). 그러나 사용 7일 차의 실험 시작 전에는 5초 미만이 6안, 5초 이상 10초 미만이 15안으로 모두 감소하였으며, 10초 이상 15초 미만은 13안, 15초 이상 20초 미만은 8안, 20초 이상은 2안으로 나타났다. 건성안을 기준으로 보았을 때 사용 전과 사용 7일 차에는 전체의 52.27%에 해당하는 23안이 정상안 범위에 포함되는 것으로 나타났다.
첫 방문에서 실험을 시작하기 전 OSDI 점수는 19.61±12.63점이었으며, 사용 후 13.70±17.53점으로 30.15% 감소하였다(Table 3). 4일 차 방문에서는 사용 전 18.18±13.00점에서 사용 후 11.09±12.52점으로 38.99% 감소하였으며, 7일 차에는 사용 전 14.41±12.95점에서 7.17±11.66점으로 50.24% 감소하였다. 1일 차 방문에서는 사용 전후에 유의한 차이가 없었으며(p=0.087), 4일 차와 7일 차는 모두 통계적으로 유의하게 감소하였다(p=0.000).
온열 안대 누적 사용으로 인한 OSDI 점수의 변화를 보았을 때 최초 사용 전의 값에서 3일간 사용 후 7.29% 감소한 값이 나타났으며 6일간 사용 후에는 26.51% 감소하였다(Fig. 5). 사용 전과 3일간 및 6일간 사용 후에는 유의한 차이가 없었으며 3일간 사용 후의 OSDI 점수와 6일간 사용 후의 점수에는 유의한 차이가 나타났다(p=0.034).
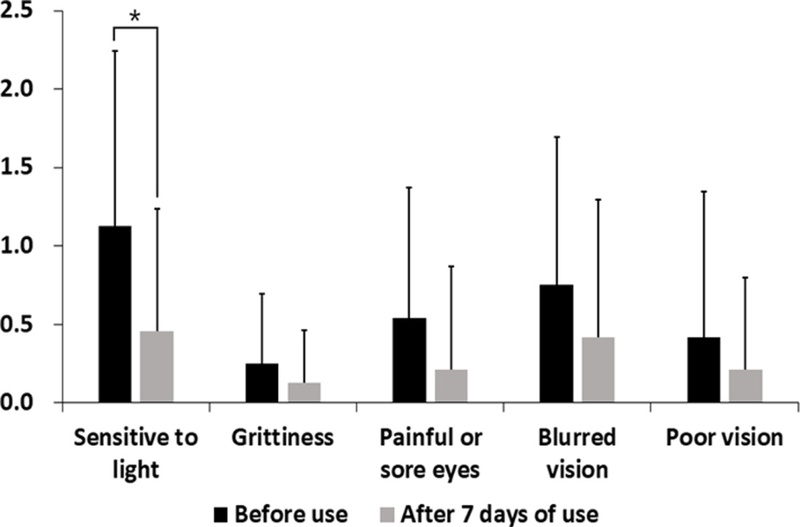
Comparison of OSDI sub-items before heated eye mask use and after 7 days of use. (*p<0.01, repeated measures ANOVA)
온열 안대 사용에 따라 세부적으로 어떤 자각증상에 도움이 되었는지 OSDI 문항에서 빛에 민감한지를 묻는 1번부터 시력 저하에 대한 5번까지의 항목에 대해 점수를 분류하여 최초 사용 전과 최종 사용 후의 점수를 비교 분석하였다(Fig. 5). 빛에 민감한 정도의 점수는 1.13±1.12점에서 0.46±0.78점으로 유의하게 감소하였다(p=0.003). 거친 느낌에 관한 점수는 0.25±0.44점에서 0.13±0.34점으로 감소하였으며 통증에 관한 점수는 0.54±0.83점에서 0.21±0.66점으로 감소하였다. 시야 흐림 점수는 0.75±0.94점에서 0.42±0.88점으로, 시력 저하 점수는 0.42±0.93점에서 0.21±0.59점으로 감소하였으나 통계적 유의성은 관찰되지 않았다.
본 연구에서는 총 114명을 대상으로 온열 안대의 사용실태를 조사하고 그 중 실험 참여 의사가 있는 25명을 대상으로 임상적 효과를 평가하였으며, 연구 대상의 평균 연령은 23.68±2.29세로 젊은 성인 집단에 해당하였다. 선행연구들에서 중·장년층에서 마이봄샘 기능 저하와 건성안 유병률이 증가하는 것으로 보고되어 왔으나, 본 연구에서는 상대적으로 젊은 연령층에서도 온열 안대 사용 후 NIBUT 및 OSDI의 유의한 개선이 확인되었다. 이는 온열 안대가 연령 관련 마이봄샘 퇴행이 본격적으로 나타나기 이전 단계의 집단에서도 충분한 효과를 나타낼 수 있음을 시사한다.[12-14] 즉, 젊은 성인 집단은 마이봄샘 기능이 중·장년층에 비해 상대적으로 보존되어 있음에도 불구하고, 온열 안대 사용을 통해 조기 예방적 차원 및 증상 완화의 임상적 의미를 가질 수 있다고 해석할 수 있다. 성별 분포 또한 건성안의 유병률에 영향을 미칠 수 있는 요인으로 알려져 있으나, 본 연구에서는 성별 차이에 따른 별도의 분석은 시행하지 않았다.[13]
대중적 사용 실태를 조사해 보았을 때, 응답자의 70% 이상이 온열 안대 사용경험을 가지고 있었으며, 사용 경험자 중 87.2%가 재사용 의사가 있다고 응답하였다. 이는 온열 안대에 대한 높은 수용성과 만족도를 시사하며, 이러한 수용성이 실제 객관적(NIBUT) 및 주관적(OSDI) 증상 개선과도 일관되게 연결되었다고 볼 수 있다.
먼저, NIBUT 값은 1, 4, 7일 차 검사에서 모두 사용 전 대비 유의한 개선 효과를 보였고, 최초 사용 전과 6일간 연속 사용 후 비교에서도 유의미한 개선이 관찰되었다. 이러한 결과는 온열 자극으로 인해 마이봄의 점도가 감소하고 분비가 촉진되어 눈물막 안정성이 향상된다는 기존의 선행연구와 일치하는 결과이다.[10,15] 또한, OSDI 점수 역시 사용 4일 차와 7일 차에서 모두 유의한 감소가 나타났는데, 이러한 NIBUT 및 OSDI 점수의 개선은 마이봄샘 기능이상 환자를 대상으로 온열마사지 치료기기의 효과를 평가한 김 등의 선행연구와도 일치하는 결과를 보였다.[16] 선행연구에 따르면 소실된 마이봄샘이 호전되는 것이 명확하게 관찰되지 않았더라도 NIBUT와 OSDI 점수의 지표의 향상이 마이봄샘 기능이 치료 후 정상에 가깝게 회복된 것으로 보인다고 하였으며 본 연구에서도 같은 기전으로 눈물막 안정성이 개선된 것으로 생각된다. Ballesteros-Sánchez 등[17]의 연구에서도 여러 선행 연구들을 종합해 보았을 때 온열 안대 사용 후 OSDI 점수가 유의하게 감소하였다고 보고하였으며, 본 연구도 같은 양상으로 나타났다. 그러나 세부 항목 분석에서는 빛 민감도 항목만 유의하게 개선되었고, 그 외의 독서, 운전, 화면 사용 등의 다른 항목에서는 유의한 차이가 없는 것으로 나타났다. 이처럼 자각적 증상(OSDI)과 타각적 징후(NIBUT)의 변화 양상이 일치하지 않는 현상은 건성안 연구 분야에서 흔히 보고되며, 증상과 징후 간 낮은 상관관계는 여러 임상 연구에서 보고된 바 있다.[18,19] 즉, 증상과 징후는 서로 독립적인 정보를 제공하며, 각기 다른 기전 또는 개개인의 감각 및 인지 경로에 영향을 받을 수 있기에 본 연구에서도 측정된 징후가 피검자가 경험하는 증상들과 동일한 상관관계가 나타나지 않은 것으로 생각된다.
그러나, 자각적 증상에 해당하는 OSDI 점수와 타각적 징후에 해당하는 NIBUT 값의 변화 양상은 모두 건성안의 개선을 나타내고 있는 것으로 나타났다. 특히, NIBUT 값을 5초 단위로 분류하여 보았을 때, 모두 건성안에 해당하던 피검자들은 온열 안대 사용 후 과반수가 정상안 기준 범위 안으로 들어온 것을 확인할 수 있었다. OSDI 점수의 경우 시간 단위로 측정하지는 않았으나 온열 안대 사용 후 빛에 민감한 정도의 점수가 유의하게 개선되는 것으로 나타났다. 눈부심은 건성안 환자들에게서 흔하게 나타나는 증상으로, 각막 표면의 눈물층이 불안정하여 생기는 빛의 산란으로 발생한다.[20] 따라서 온열 안대 사용으로 인해 마이봄샘이 자극되고 활성이 증진되어 건성안이 개선되면서 눈부심 증상이 자각적으로 개선되었다고 볼 수 있다.[9] 또한, 불안정한 눈물층은 눈부심뿐만 아니라 시력의 변동, 흐림, 이물감 등의 불편감을 초래하며 눈의 피로감까지도 불러일으킬 수 있다.[21] 온열 안대의 사용은 이러한 피로감을 개선할 수 있다고도 볼 수 있으며 본 연구에서도 온열 안대 사용경험이 있는 사람들을 대상으로 한 설문에서 가장 많은 도움을 받은 부분이 ‘피로감 개선’으로 나타났고, 사용경험이 없는 사람들의 향후 온열 안대를 사용해 볼 이유도 ‘피로감 개선’이 가장 높게 나타나서 이러한 사용자들의 요구를 충족시킬 수 있을 것으로 판단된다.
본 연구에는 다음과 같은 제한점들이 존재한다. 첫째로, 본 연구에서는 수성층 부족형 건성안과 마이봄샘 기능이상형 건성안으로 분류하여 실험을 진행하지 않았다. 따라서 온열 안대의 사용이 마이봄샘 기능이상에만 영향을 준다고는 볼 수 없으나, 마이봄샘 기능이상으로 인한 건성안이 더 많은 것으로 보고된 바 있다.[8] 둘째로, 온열 안대 사용 전후의 눈물 지질층 두께를 측정하지는 않았기 때문에 눈물막 안정성 개선의 정확한 기전 분석에는 한계가 있다. 마지막으로, 콘택트렌즈를 착용하던 피검자들의 경우 마이봄샘의 형태 및 기능에 영향을 받았을 수 있다.[22,23] 향후 연구에서는 이러한 한계들을 보완하여 정밀한 기전 규명과 다양한 환자군에 대한 효과 검증을 수행하는 것이 필요할 것으로 사료된다.
결 론
본 연구에서는 온열 안대의 사용 실태와 자각적 및 타각적 효능에 대해 알아보고자 하였다. 기존 연구에서는 온열 안대 사용 직후의 즉각적 효과가 보고된 바 있으나, 본 연구에서는 하루 20분씩 1주일간 사용 후에도 NIBUT 값의 개선 효과가 지속적으로 유지됨을 확인하였으며, OSDI 역시 지속적 개선이 관찰되었다. 특히 설문 조사에서는 대상자의 과반수가 온열 안대 사용경험이 있으며, 높은 만족도를 나타내어 높은 임상적 활용 가능성과 대중적 수용성을 시사하였다. 이러한 결과는 젊은 성인에서도 온열 안대가 조기 예방적 및 증상 완화적 의미를 가지며, 마이봄샘 기능이 상대적으로 보존된 젊은 성인층에서도 충분한 임상적 효과를 나타낼 수 있음을 보여준다. 따라서 온열 안대는 일상적인 건성안 관리 및 증상 개선뿐만 아니라, 향후 장기적으로 눈물막 안정성을 유지하고 건성안 발생을 예방하는 관리 방법으로 활용될 수 있을 것으로 기대된다.
Acknowledgments
본 논문의 일부내용은 2024년 한국안광학회 동계학술대회에서 구연으로 발표되었음
References
-
Craig JP, Nichols KK, Akpek EK, et al. TFOS DEWS II definition and classification report. Ocul Surf. 2017;15(3):276-283.
[https://doi.org/10.1016/j.jtos.2017.05.008]

-
Stapleton F, Alves M, Bunya VY, et al. TFOS DEWS II epidemiology report. Ocul Surf. 2017;15(3):334-365.
[https://doi.org/10.1016/j.jtos.2017.05.003]

-
Farrand KF, Fridman M, Stillman IÖ, et al. Prevalence of diagnosed dry eye disease in the United States among adults aged 18 years and older. Am J Ophthalmol. 2017;182:90-98.
[https://doi.org/10.1016/j.ajo.2017.06.033]

-
Bron AJ, de Paiva CS, Chauhan SK, et al. TFOS DEWS II pathophysiology report. Ocul Surf. 2017;15(3):438-510.
[https://doi.org/10.1016/j.jtos.2017.05.011]

-
Lemp MA, Baudouin C, Baum J, et al. The definition and classification of dry eye disease: report of the definition and classification subcommittee of the International Dry Eye WorkShop(2007). Ocul Surf. 2007;5(2):75-92.
[https://doi.org/10.1016/s1542-0124(12)70081-2]

-
Sheppard JD, Nichols KK. Dry eye disease associated with meibomian gland dysfunction: focus on tear film characteristics and the therapeutic landscape. Ophthalmol Ther. 2023;12(3):1397-1418.
[https://doi.org/10.1007/s40123-023-00669-1]

-
Jones L, Craig JP, Markoulli M, et al. TFOS DEWS III: management and therapy. Am J Ophthalmol. 2025;279:289-386.
[https://doi.org/10.1016/j.ajo.2025.05.039]

-
Borchman D, Foulks GN, Yappert MC, et al. Human meibum lipid conformation and thermodynamic changes with meibomian-gland dysfunction. Invest Ophthalmol Vis Sci. 2011;52(6):3805–3817.
[https://doi.org/10.1167/iovs.10-6514]

-
Geerling G, Tauber J, Baudouin C, et al. The international workshop on meibomian gland dysfunction: report of the subcommittee on management and treatment of meibomian gland dysfunction. Invest Ophthalmol Vis Sci. 2011;52(4):2050-2064.
[https://doi.org/10.1167/iovs.10-6997g]

-
Uchino M, Kawashima M, Yamanishi R, et al. The effects of a steam warming eye mask on the ocular surface and mental health. Ocul Surf. 2021;21:129-133.
[https://doi.org/10.1016/j.jtos.2021.05.007]

- Yamanishi R, Uchino M, Kawashima M, et al. Effectiveness of a steam warming eye mask on the ocular surface and quality of life. Invest Ophthalmol Vis Sci. 2020;61(7):382.
-
Schaumberg DA, Dana R, Buring JE, et al. Prevalence of dry eye disease among US men: estimates from the physicians' health studies. Arch Ophthalmol. 2009;127(6):763-768.
[https://doi.org/10.1001/archophthalmol.2009.103]

-
Schaumberg DA, Sullivan DA, Buring JE, et al. Prevalence of dry eye syndrome among US women. Am J Ophthalmol. 2003;136(2):318-326.
[https://doi.org/10.1016/S0002-9394(03)00218-6]

-
Arita R, Itoh K, Maeda S, et al. Proposed diagnostic criteria for obstructive meibomian gland dysfunction. Ophthalmology. 2009;116(11):2058-2063.e1.
[https://doi.org/10.1016/j.ophtha.2009.04.037]

-
Vigo L, Pellegrini M, Carones F, et al. Short-term effects of a novel eye mask producing heat and vibration for the treatment of meibomian gland dysfunction: a pilot study. J Ophthalmol. 2021;2021:1370002.
[https://doi.org/10.1155/2021/1370002]

-
Kim DW, Kwon YA, Song SW, et al. Clinical usefulness of a thermal-massaging system for treatment of dry eye with meibomian gland dysfunction. J Korean Ophthalmol Soc. 2013;54(9):1321-1326.
[https://doi.org/10.3341/jkos.2013.54.9.1321]

-
Ballesteros-Sánchez A, Rocha-de-Lossada C, Sánchez-González JM. Efficacy of eyelid warming devices as first-step treatment in meibomian gland dysfunction: a systematic review with meta-analysis. Ocul Surf. 2025;37:33-46.
[https://doi.org/10.1016/j.jtos.2025.02.008]

-
Sullivan BD, Crews LA, Messmer EM, et al. Correlation between commonly used objective signs and symptoms for the diagnosis of dry eye disease: clinical implications. Acta Ophthalmol. 2014;92(2):161-166.
[https://doi.org/10.1111/aos.12012]

-
Mizuno Y, Yamada M, Miyake Y, et al. Association between clinical diagnostic test and heatlh-related quality of life surveys in patients with dry eye syndrome. Jpn J Ophthalmol. 2010;54:259-265.
[https://doi.org/10.1007/s10384-010-0812-2]

-
Huang FC, Tseng SH, Shih MH, et al. Effect of artificial tears on corneal surface regularity, contrast sensitivity, and glare disability in dry eyes. Ophthalmology. 2002;109(10):1934-1940.
[https://doi.org/10.1016/S0161-6420(02)01136-3]

-
Koh S. Mechanisms of visual disturbance in dry eye. Cornea. 2016;35(11):S83-S88.
[https://doi.org/10.1097/ICO.0000000000000998]

-
Ifrah R, Quevedo L, Gantz L. Topical review of the relationship between contact lens wear and meibomian gland dysfunction. J Optom. 2023;16(1):12-19.
[https://doi.org/10.1016/j.optom.2022.03.004]

-
Osae EA, Jones L, Nichols JJ. The impact of contact lenses on meibomian gland morphology. Ocul Surf. 2022;24:148-155.
[https://doi.org/10.1016/j.jtos.2022.04.001]