각공막 측면부가 소프트 콘택트렌즈 피팅에 미치는 영향에 관한 연구

초록
본 연구의 목적은 세극등 현미경으로 확인된 각공막 측면부의 형태에 따라 소프트 콘택트렌즈 피팅 차이를 비교 분석하여 콘택트렌즈 피팅 시 각공막 측면부의 중요성과 연관성에 대해 알아보고자 하였다.
각막굴절 교정수술을 받지 않고 눈에 안질환이 없는 33명(65안)을 대상으로 상, 하측 각공막 측면부 형태를 확인한 후 다중커브 구면 소프트 콘택트렌즈로 피팅하였다. 각공막 측면부 형태에 따라 그룹을 분류하고 편심, 순목 후 움직임, 래그, 푸쉬업 검사를 진행하였다. 분류된 그룹들은 검사 항목에 따라 비교하였고, 피팅 상태를 확인하였다.
각공막 측면부 상측 이행부위가 부드러운 볼록 혹은 접선 그룹이 상측 이행부위가 뚜렷한 볼록 혹은 접선 그룹보다 순목 후 움직임(p = 0.000), 이측 래그(p = 0.003), 비측 래그(p = 0.001), 하측 래그(p = 0.021)에서 유의하게 더 컸고, 상대적으로 느슨한 피팅 상태를 보여주었다(p = 0.041). 각공막 측면부 하측 이행부위가 부드러운 볼록 혹은 접선 그룹이 하측 이행부위가 뚜렷한 볼록 혹은 접선 그룹보다 순목 후 움직임(p = 0.000), 비측 래그(p = 0.001), 하측 래그(p = 0.049)에서 유의하게 더 컸고, 상대적으로 느슨한 피팅 상태를 보여주었다(p=0.021).
각공막 측면부 형태를 고려하여 소프트 콘택트렌즈 후면 디자인을 결정하면 보다 적절한 피팅 상태를 제공할 수 있을 것으로 사료된다.
Abstract
The purpose of this study was to investigate the importance and correlation of the corneoscleral profile (CSP) with contact lens fitting by comparing and analyzing the differences in soft contact lens fitting based on the corneoscleral shape profile identified on slit-lamp images.
Thirty-three subjects (65 eyes) with no history of refractive keratoplasty or eye diseases were fit with multi-curve spherical soft contact lenses after identifying the corneoscleral shape profiles on the superior and inferior ocular surfaces. The subjects were categorized under groups based on the corneoscleral shape profile, and decentration, post-blink movement, lag, and push-up test were examined. The groups were compared based on the test items, and the fitting statuses were checked.
On the superior ocular surface, the group with a fluid convex or tangential corneoscleral transition showed significantly larger post-blink movement (p = 0.000) and temporal (p = 0.003), nasal (p = 0.001), and inferior (p = 0.021) lags, and relatively loose fitting (p = 0.041) compared to the group with a marked convex or tangential corneoscleral transition. On the inferior ocular surface, the group with a fluid convex or tangential corneoscleral transition showed significantly larger post-blink movement (p = 0.000) and nasal (p = 0.001) and inferior (p = 0.049) lags, and relatively loose fitting (p = 0.021) compared to the group with a marked convex or tangential corneoscleral transition.
Designing the back surface of a soft contact lens based on the corneoscleral shape profile provides a more appropriate fitting condition.
Keywords:
Aspheric soft contact lenses, Corneoscleral profile, Multi curve spherical soft contact lenses, Single curve spherical soft contact lenses키워드:
비구면 소프트 콘택트렌즈, 각공막 측면부, 다중커브 구면 소프트 콘택트렌즈, 단일커브 구면 소프트 콘택트렌즈서 론
소프트 콘택트렌즈는 각막 표면에 직접적인 영향을 주기 때문에 각막의 생리적 기능이 적절하게 유지되고 통증, 이물감, 건조함, 눈부심, 충혈 등을 최소화해야 한다.[1] 적절한 피팅을 통한 렌즈 움직임은 대사 분비물 제거 및 적절한 눈물 교환을 돕는다.[2,3]
소프트 콘택트렌즈 피팅은 눈꺼풀 틈새 간격(palpebral aperture, PA)[4] 콘택트렌즈의 재질 및 중심 두께(central thickness, CT),[5,6] 중심부 각막 곡률(keratometry, K)값으로 결정되는 베이스커브(base curve, BC)[7,8]와 수평 가시홍채직경(horizontal visible iris diameter, HVID)에 의해 결정되는 소프트 콘택트렌즈 전체 직경(total diameter, Dia),[9-11] 시상 깊이(sagittal depth, Sag)[12-16] 및 각막 이심률(e-value, e)[17,18] 등에 의해 영향을 받는다.
하지만 위와 같은 요소들만으로는 소프트 콘택트렌즈 피팅을 상당 부분 예측할 수 있지만 완전하게 설명하지는 못한다. Meier[19,20]는 위에 언급한 요소들 이외에 기존 공막 렌즈 피팅에서 중요시되던 각공막 측면부(corneoscleral profile, CSP) 형태가 소프트 콘택트렌즈에서도 중요한 피팅 요소라고 보고하였다. 각막 곡률반경 평균값은 약 7.8 mm이고 공막은 더 편평한 약 13 mm이기 때문에 각막에서 공막으로 넘어가는 이행 부위인 각공막 측면부가 존재한다. 이행 영역인 각공막 측면부의 직경은 13.4 mm이고 홍채의 평균 가시직경 11.8 mm 보다 약 1.3 mm 더 큰 것으로 보고되었다.[21-23] Hall 등[23]의 연구에서 OCT 이미지로부터 분석된 각공막 측면부는 각막곡률계 및 각막지형계와 비교하여 소프트 콘택트렌즈 피팅의 예측에 유의하게 도움을 주었다고 보고하였다.
따라서 각공막 측면부 형태는 각막 곡률과 각막 형태만으로 예측한 것보다 소프트 콘택트렌즈 피팅에 일정 부분 영향을 줄 것으로 예상되며, 더불어 각막 곡률이 비슷한 눈들 사이에서 소프트 콘택트렌즈 피팅 상태가 서로 다른 것에 대해 부분적으로 설명이 가능할 수 있다고 예상된다. 하지만 관련 연구들은 이론에만 국한되어있고 실제 눈에서의 소프트 콘택트렌즈 피팅 평가가 이루어진 연구는 거의 없는 실정이다. 임상에서는 수직 방향의 각공막 측면부 형태는 세극등 혹은 돋보기와 손전등을 통해서도 관찰 가능한 것으로 보고되었다.[21] Meier[19]와 Müller[21]는 수평 방향의 경선에서 귀, 코 방향의 각공막 측면부 각 차이는 유의하게 컸기 때문에 수직 방향의 각공막 측면부 형태 확인만으로도 소프트렌즈 피팅에서는 도움이 될 수 있다고 보고하였다.
본 연구에서는 세극등으로 확인된 상, 하측 각공막 측면부 형태를 그룹별로 분류한 후 각공막 측면부 형태에 따른 소프트 콘택트렌즈 피팅 차이를 비교 분석하여 소프트콘택트렌즈 피팅과의 연관성에 대해 알아보고자 하였다.
대상 및 방법
1. 실험대상
본 연구의 취지에 동의하고 전신질환 및 안질환이 없고, 굴절이상 교정 수술을 받지 않은 20대 총 33명(65안)을 대상으로 연구를 진행하였다. 자동굴절력계를 사용한 타각적 굴절검사를 통해 난시 굴절력이 –0.50 D 이하이거나 4:1법칙(난시 굴절력이 구면 굴절력의 1/4 이하)에 해당하여 등가구면 교정 렌즈 착용 시 원거리 시력이 0.9 이상인 자를 대상으로 하였다. 대상자 평균 연령은 21.8 ± 1.12세이며, 구면 굴절력 평균값은 −2.84 ± 2.50 D이고 난시 굴절력 평균값은 –0.52 ± 0.25 D이었고, 수평방향 가시홍채직경은 11.48 ± 0.42 mm이었다. 눈꺼풀 틈새 평균 간격은 9.76 ± 0.47 mm이었고, 각막중심곡률반경 평균값은 가파른 경선은 7.86 ± 0.24 mm, 편평한 경선은 7.79 ± 0.28 mm이었다. 그리고 각막 이심률 평균값은 수평방향은 0.31 ± 0.15, 수직방향은 0.34 ± 0.13이었다(Table 1). 모든 검사과정과 규약은 생명윤리심의위원회(Institutional Review Board, IRB, 승인번호: KYU-2018-162-01)의 승인을 받아 실시하였다.
2. 실험재료
3. 실험방법
자동굴절력계(KR-1, Topcon, Japan)를 사용하여 굴절력을 3회 반복 측정한 후 평균값을 사용하였다.
세극등에 내장되어있는 카메라를 이용해 사진 촬영 후 디지털 자(MB-Ruler pro(version 5.1), picpick(version 5.0.6))를 사용하여 총 3번 측정한 후 평균값을 사용하였다.
피검자가 편한 자세에서 정면을 주시하였을 때 수직 방향으로 상안검에서 하안검까지의 거리를 PD(pupillary distance) 자를 사용하여 3번 측정한 후 평균값을 사용하였다.
자동굴절력계(KR-1, Topcon, Japan)를 사용하여 3번 측정한 후 평균값을 사용하였다.
각막지형계(CT-1000, Shin-Nippon, Japan)를 사용하여 수평 및 수직 방향의 각막 이심률을 측정하였다.
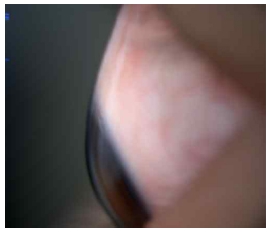
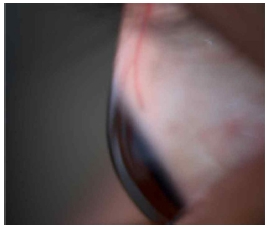
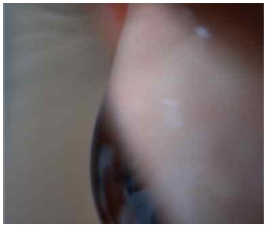
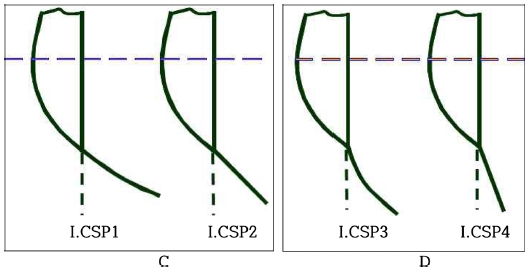
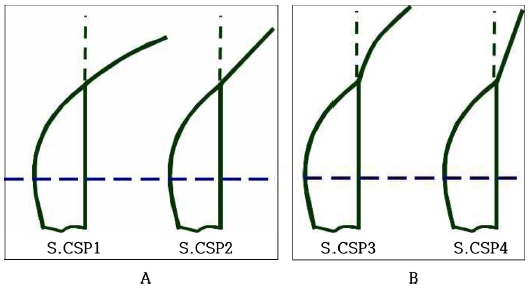
세극등(DC-1, Topcon, Japan)을 이용하여 피검자에게 상, 하 동일한 위치의 타깃을 주시하도록 하고 상, 하측 각공막 측면부를 세극등에 내장된 카메라를 이용하여 사진 촬영하였다. 촬영된 사진은 Meier와 Gaggioni[20]의 분류(Fig. 1)를 참고하여 부드러운 볼록(CSP1), 부드러운 접선(CSP2), 뚜렷한 볼록(CSP3), 뚜렷한 접선(CSP4)(Fig. 2, 3, 4, 5) 형태로 분류하였다.
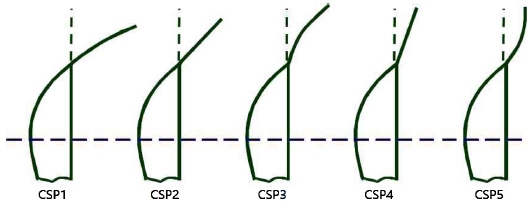
Classification of the corneoscleral profile (CSP) according to Gaggioni and Meier[20]: fluid convex (CSP1), fluid tangential (CSP2), marked convex (CSP3), marked tangential (CSP4), and concave (CSP5).
눈꺼풀 틈새 간격이 9~11 mm인 경우는 렌즈 전체 직경 선택 시 영향을 주지 않지만 그렇지 않은 경우에는 전체 직경을 조정하도록 보고되었다.[4] 본 연구에서 피검자들 눈꺼풀 틈새 간격이 9~11 mm 내에 있었기 때문에 추가 조정 없이 수평 가시홍채직경에 2 mm 더하는 방법으로 1차 렌즈 전체 직경을 선택했다.[4] 콘택트렌즈 베이스커브 결정 시 편평한 각막경선에 0.6~1.0 mm를 더하여 베이스커브를 결정한다고 하였다.[7] 본 연구는 그룹 사이에 상대적인 피팅 상태를 비교하는 것이기 때문에 일정한 피팅 상태 유지가 중요한 요소이기 때문에 처음 렌즈 선택은 편평한 각막 경선에 0.6 mm를 더하여 첫 번째 베이스 커브를 결정하였다. 실험에 사용된 렌즈 전체 직경은 14 mm로 고정되었기 때문에 피팅 상태 유지를 위하여 전체 직경 0.5 mm 변화 시 베이스커브를 0.3 mm 조정하는 관계를 이용하여 콘택트렌즈 전체 직경 및 베이스커브를 최종 선택하였다.
예시) 수평방향 가시 홍채 직경: 11.5 mm, Flat K: 8.0 mm
1차 소프트 콘택트렌즈: Dia 13.5 mm, BC 8.6 mm
최종 소프트 콘택트렌즈: Dia 14.0 mm, BC 8.9 mm
콘택트렌즈 굴절력은 자동굴절력계로 측정된 구면 굴절력 값을 이용하여 정점간거리를 보정해 결정하였고, −0.50D나 4:1 법칙에 해당하는 난시 굴절력은 등가구면 후에 정점간거리를 보정하여 최종 콘택트렌즈 굴절력을 결정하였다.
소프트 콘택트렌즈가 각막에서 안정화되는 시간을 고려하여 10분 뒤 5 m 원거리에서 시력 확인 시 0.9 이상인지 확인 후 피팅 평가는 세극등(DC-1, Topcon, Japan)을 16배율 및 확산조명으로 이용하였다. 동영상 촬영은 세극등에 내장된 카메라 촬영 기능을 이용하여 CF 메모리 카드(Transcend CF400X 32GB)에 저장하였다. 저장된 영상을 객관적인 소프트 콘택트렌즈의 피팅 평가를 위해 아래와 같은 요소들을 측정 및 평가하였다. 각 피팅 검사항목을 3번 반복 측정하였다.
(1) 편심
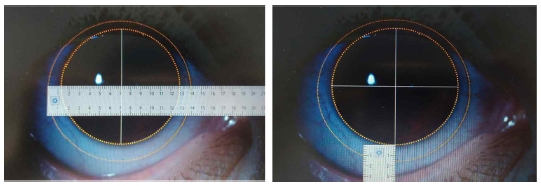
소프트 콘택트렌즈의 경계와 가시홍채의 경계를 디지털자를 이용해 원으로 표시한 후에 두 경계 사이의 거리를 상, 하, 좌, 우 각각 측정 후(Fig. 6)에 비측과 이측의 차이, 상측과 하측의 차이 값을 각각 수평, 수직 편심량으로 하였으며 비측 편심은(+), 이측 편심은(–), 상측 편심은(+), 하측 편심은 (−)로 표시하였다(Fig. 6).
(2) 순목 후 움직임
제 1안위 상태에서 하안검을 잡고 순목 시 렌즈 움직임을 영상으로 촬영 후 Adobe Primere Pro CC(version 2018) 프로그램을 이용하여 영상 속도를 30%로 늦춰서 순목하는 순간 렌즈가 원래 위치에서 가장 멀어졌을 때의 렌즈 가장자리부터 가시 홍채 가장자리까지 거리를 디지털 자를 이용하여 측정하였고, 렌즈가 다시 원래 위치로 돌아와서 더 이상 움직임이 없을 때의 렌즈 가장자리부터 가시홍채 가장자리까지 거리를 디지털 자를 이용하여 측정 후 그 차이를 렌즈 움직임 값으로 하였다(Fig. 7).
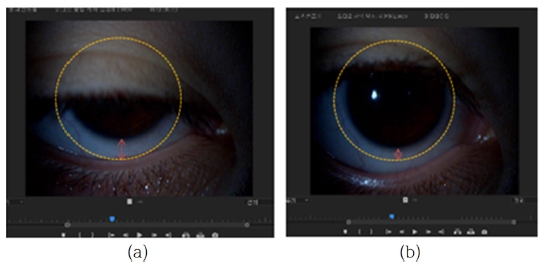
Measurement of post-blink movement with the soft contact lens using the Adobe Premiere Pro CC program (a) immediately after blinking and (b) after stabilization.
(3) 래그
상, 하, 좌, 우 4방향을 주시하고 렌즈의 움직임을 동영상 촬영하여 Adobe Primere Pro CC 프로그램과 디지털자를 이용하여 순목 후 움직임과 유사한 방식으로 측정하였다(Fig. 8).
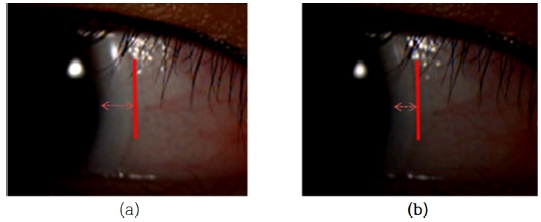
Measurement of lag with the soft contact lens (a) immediately after eye movement and (b) after stabilization.
(4) 푸쉬업(push up) 검사
면봉을 사용하여 아래 눈꺼풀을 압박하여 렌즈를 수직으로 움직인 후 콘택트렌즈가 이동되는 상대적인 용이성과 원래 위치로 회복되는 정도를 %로 평가하였다.
CSP1(부드러운 볼록), CSP2(부드러운 접선) 그룹 및 CSP3(뚜렷한 볼록), CSP4(뚜렷한 접선) 그룹을 각각 유사한 형태로 분류하였다.[4] 본 연구에서 오목한 형태인 CSP5가 0 안이었으므로 상측 CSP1, 상측 CSP2 그룹을 A 그룹(S.CSP12)으로 상측 CSP3, 상측 CSP4 그룹을 B 그룹(S.CSP34)으로 분류하였고, 하측 CSP1, 하측 CSP2 그룹을 C그룹(I.CSP12)으로 하측 CSP3, 하측 CSP4 그룹을 D 그룹(I.CSP34)으로 분류하였다(Fig. 9, 10). 또한 상측 CSP12, 하측 CSP12인 경우 1 그룹, 상측 CSP12, 하측 CSP34인 경우 2 그룹, 상측 CSP34, 하측 CSP12인 경우 3 그룹, 상측 CSP34, 하측 CSP34인 경우 4 그룹으로 분류하여 각공막 측면부 형태에 따른 피팅 상태를 그룹 별 비교 분석하였다.
Group A with corneoscleral profiles 1 and 2 on the superior ocular surface and group B with corneoscleral profiles 3 and 4 on the superior ocular surface.
4. 통계 처리
그룹 사이 비교 결과 값 검정은 SPSS(version 21.0)의 one-way ANOVA test와 사후검정으로 Bonferroni를 이용하였고, 두 그룹사이 비교는 paired t-test를 이용하여 95% 신뢰수준에서 양측검정으로 유의성을 판정하였다. p<0.05 일 경우는 *, p<0.01 인 경우 **, p<0.001인 경우는 ***로 표시하였다.
결과 및 고찰
1. 각공막 측면부 형태 분포
세극등을 사용하여 분류한 CSP1, 2, 3, 4, 5번 형태 비율은 Table 3에 나타냈다.
2. 그룹 별 피팅 평가 비교
(1) 편심 및 순목 후 움직임
수평 및 수직 편심량에서 A 그룹이 더 컸지만 두 그룹 사이에서 유의한 차이가 없었다. 순목 후 움직임은 A 그룹에서 0.57 ± 0.17 mm, B 그룹에서 0.41 ± 0.15 mm로 A 그룹에서 더 많은 움직임을 보였고 유의한 차이가 있었다(p = 0.000)(Table 4).
(2) 래그 및 푸쉬업 검사
A 그룹(n = 33)과 B 그룹(n = 32)의 이측 래그 비교 시 각각 0.46 ± 0.22 mm, 0.32 ± 0.15 mm로 A 그룹에서 유의하게 더 컸고(p = 0.003), 비측 래그에서도 각각 0.47 ± 0.19 mm, 0.31 ± 0.19 mm로 A 그룹에서 유의하게 더 컸다(p = 0.001)(Table 5). 상측 래그에서는 유의한 차이가 없었으며, 하측 래그에서는 각각 0.52 ± 0.18 mm, 0.40 ± 0.22 mm로 A 그룹에서 유의하게 더 컸다(p = 0.021)(Table 5). 푸쉬업 검사에서는 각각 45.61 ± 8.36%, 49.06 ± 9.20%로 A 그룹에서 상대적으로 느슨한 경향이 있었다(p = 0.041)(Table 5).
A 그룹에서 순목 후 움직임, 이측, 비측, 하측 래그가 유의하게 더 컸고, 푸쉬업 검사는 A 그룹에서 유의하게 상대적으로 느슨한 피팅을 보였다. 이러한 결과는 CSP12 그룹에서 CSP34 그룹보다 각공막 측면부 형태가 상대적으로 덜 편평한 형태를 갖기 때문에 착용된 다중커브 구면 소프트 콘택트렌즈 주변부가 상대적으로 눈을 덜 지지한 것으로 생각된다. 따라서 CSP34 그룹보다 느슨한 피팅 상태를 유발하여 더 많은 움직임이 있는 것으로 사료되고, 푸쉬업 검사에서도 상대적으로 느슨한 피팅 상태를 보인 것으로 사료된다.
(1) 편심 및 순목 후 움직임
수평 및 수직 편심량에서 C 그룹이 더 컸지만 유의한 차이가 없었다. 순목 후 움직임에서 C 그룹은 0.55 ± 0.16 mm, D 그룹은 0.42 ± 0.16 mm로 C 그룹에서 움직임이 더 컸으며 유의한 차이가 있었다(p = 0.000)(Table 6).
(2) 래그 및 푸쉬업 검사
C 그룹(n = 35)과 D 그룹(n = 30)의 이측 래그 비교 시 유의한 차이가 없었고, 비측 래그에서는 각각 0.46 ± 0.18 mm, 0.31 ± 0.22 mm로 C그룹에서 유의하게 더 컸다(p = 0.001)(Table 7). 상측 래그에서는 유의한 차이가 없었으며, 하측 래그에서는 각각 0.51 ± 0.21 mm, 0.41 ± 0.19 mm로 C 그룹에서 유의하게 더 컸다(p = 0.049)(Table 7). 푸쉬업 검사에서는 각각 44.47 ± 9.16%, 52.00 ± 10.95%로 C그룹이 상대적으로 느슨한 피팅 상태를 보였다(p = 0.021)(Table 7).
C 그룹에서 순목 후 움직임, 비측, 하측 래그가 유의하게 더 컸고, 푸쉬업 검사는 C 그룹에서 유의하게 상대적으로 느슨한 피팅을 보였다. A, B 그룹 비교 시와 동일한 경향의 결과로 CSP12 그룹에서 각공막 측면부 형태가 상대적으로 덜 편평한 형태를 갖기 때문에 다중커브 구면 소프트 콘택트렌즈 착용 시 렌즈 주변부가 눈을 덜 지지하여 CSP34 그룹보다 움직임이 더 발생한 것으로 사료된다.
(1) 수평 편심
이측 편심량은 3 그룹에서 −0.38 ± 0.22 mm로 가장 컸고 4 그룹에서 −0.23 ± 0.15 mm로 가장 작았지만 그룹 사이에서 유의한 차이가 없었고, 비측 편심량은 4 그룹에서 0.13 ± 0.06 mm로 가장 작았지만 유의한 차이는 없었다(Table 8).
(2) 수직 편심
하방 편심량은 1그룹에서 −0.32 ± 0.16 mm로 가장 컸고, 4 그룹에서 −0.15 ± 0.08 mm로 가장 작았지만 그룹 사이에서 유의한 차이는 없었다(Table 9). 상방 편심량은 3 그룹에서 0.27 ± 0.20 mm 가장 컸지만 그룹 사이에서 거의 차이가 없었다(Table 9).
(3) 순목 후 움직임
순목 후 움직임은 1 그룹에서 0.58 ± 0.18 mm, 4 그룹에서 0.31 ± 0.08 mm로 4 그룹에서 가장 작았고 1 그룹에서 가장 컸다(p = 0.000)(Table 10). 사후검정 결과 4 그룹과 1(p = 0.000), 2(p = 0.000), 3(p = 0.000) 그룹에서 각각 유의한 차이가 있었다(Table 10).
(4) 수평 래그
이측 래그는 1 그룹에서 0.46 ± 0.25 mm, 4 그룹에서 0.30 ± 0.15 mm로 1 그룹에서 가장 컸고 4 그룹에서 가장 작았다(p = 0.044)(Table 11). 비측 래그는 1 그룹에서 0.50 ± 0.17 mm, 4 그룹에서 0.19 ± 0.09 mm로 1 그룹에서 가장 컸고 4 그룹에서 가장 작았다(p = 0.000)(Table 11). 사후검정 결과 비측 래그에서 4그룹과 1(p = 0.000), 2(p = 0.000), 3(p = 0.001) 그룹에서 각각 유의한 차이가 있었다(Table 11).
(5) 수직 래그
상측 래그는 1 그룹에서 0.34 ± 0.23 mm, 4 그룹에서 0.23 ± 0.09 mm로 1 그룹에서 가장 컸고 4 그룹에서 가장 작았지만 유의한 차이가 없었다(Table 12). 하측 래그는 2 그룹에서 0.56 ± 0.16 mm, 4 그룹에서 0.28 ± 0.09 mm로 2 그룹에서 가장 컸고 4 그룹에서 가장 작았다(p = 0.000)(Table 12). 사후검정 결과 하측 래그에서 4 그룹과 1(p = 0.005), 2(p = 0.000), 3(p = 0.001) 그룹에서 각각 유의한 차이가 있었다(Table 12).
(6) 푸쉬업 검사
푸쉬업 검사는 1 그룹에서 45.00 ± 8.82%, 2 그룹에서 46.43 ± 7.95%, 3 그룹에서 46.00 ± 9.83%, 4 그룹에서 53.13 ± 6.55%로 1, 2, 3 그룹이 4 그룹보다 상대적으로 느슨한 피팅 상태를 보였고 그룹 사이에서 유의한 차이가 있었다(p = 0.021)(Table 13). 사후검정 결과 1 그룹과 4 그룹(p = 0.036) 및 3 그룹(p = 0.049)에서 각각 유의한 차이가 있었다(Table 13).
순목 후 움직임은 1 그룹(상측 CSP12 /하측 CSP12)에서 유의하게 가장 컸고, 4 그룹(상측 CSP34/하측 CSP34)에서 유의하게 가장 작았다. 이측 및 비측 래그는 1 그룹에서 유의하게 가장 컸고 4 그룹에서 유의하게 가장 작았다. 이러한 결과는 1 그룹에서 상대적으로 덜 편평한 상방 및 하방 CSP12 형태를 갖기 때문에 다중커브 구면 소프트 콘택트렌즈 착용 시 렌즈 주변부가 눈을 덜 지지하여 움직임이 더 발생한 것으로 사료된다. 4 그룹에서는 CSP12 그룹보다 각공막 측면부 형태가 상대적으로 더 편평한 CSP34 형태를 갖기 때문에 다중커브 구면 소프트 콘택트렌즈 착용 시 렌즈 주변부가 눈의 형태와 상대적으로 더 일치하여 적절한 주변부 지지가 발생하여 상대적으로 움직임이 덜 발생한 것으로 사료된다.
1 그룹(상측 CSP12 /하측 CSP12)과 2 그룹(상측 CSP12/하측 CSP34) 및 3 그룹(상측 CSP34/하측 CSP12) 비교 시 순목 후 움직임, 수평 및 수직 방향 래그, 푸쉬업 검사에서 거의 모두 유의한 차이가 없었지만 대부분의 값들은 1 그룹에서 더 큰 경향을 보였고, 푸쉬업 검사에서도 1 그룹에서 상대적으로 느슨한 피팅 경향을 보였다. 이러한 결과는 1 그룹에서 더 많은 CSP12 형태를 갖기 때문인 것으로 사료된다.
1 그룹(상측 CSP12/하측 CSP12), 4 그룹(상측 CSP34/하측 CSP34) 비교 시 순목 후 움직임, 비측 및 하측 래그는 1 그룹에서 더 많은 유의한 움직임을 보여주었고, 푸쉬업 검사에서도 유의하게 상대적으로 느슨한 피팅 상태를 보여 주었다. 4 그룹은 1 그룹에 비해 중심안정이 잘 되어 편심이 발생하지 않는 경우가 더 많았다. 4 그룹에서는 CSP12 그룹보다 각공막 측면부 형태가 상대적으로 더 편평한 CSP34 형태를 갖기 때문에 다중커브 구면 소프트 콘택트렌즈 착용 시 렌즈 주변부가 눈의 형태와 상대적으로 더 일치하여 적절한 주변부 지지가 발생하여 상대적으로 움직임이 덜 발생한 것으로 사료된다. 더불어 상, 하측 모두 1 그룹은 CSP12 형태이고 4 그룹은 CSP34 형태이기 때문에 그룹간의 차이가 더 큰 것으로 사료된다.
2 그룹(상측 CSP12 /하측 CSP34), 3 그룹(상측 CSP34/하측 CSP12) 비교 시 순목 후 움직임, 수평 및 수직 방향 래그, 푸쉬업 검사에서 모두 유의한 차이가 없었고, 두 그룹간의 값의 차이도 가장 작았다. 이러한 결과는 두 그룹 모두 동일하게 각각 CSP12 및 CSP34 형태를 갖기 때문에 다중커브 구면 소프트 콘택트렌즈 착용 시 렌즈 주변부의 눈의 지지 정도가 두 그룹에서 유사하게 발생하였기 때문인 것으로 사료된다.
2 그룹(상측 CSP12 /하측 CSP34), 4그룹(상측 CSP34/하측 CSP34) 비교 시 순목 후 움직임, 비측 및 하측 래그는 2 그룹에서 유의하게 더 컸고, 푸쉬업 검사에서도 2 그룹이 상대적으로 느슨한 피팅 경향을 보여주었다. 이러한 결과는 2 그룹에서 상측 CSP12 형태가 존재하고, 4 그룹에서는 CSP12 형태가 없기 때문인 것으로 사료된다.
3 그룹(상측CSP34/하측CSP12), 4 그룹(상측 CSP34/하측 CSP34) 비교 시 순목 후 움직임, 비측 및 하측 래그는 3그룹에서 유의하게 더 컸고, 푸쉬업 검사에서도 3 그룹에서 상대적으로 느슨한 피팅 경향을 보여 주었다. 이러한 결과는 3 그룹에서 하측 CSP12 형태가 존재하고, 4 그룹에서 CSP12 형태가 없기 때문인 것으로 사료된다.
대부분의 그룹에서 부드러운 볼록, 접선의 각공막 측면부 형태가 위치하는 방향으로 편심이 발생하였고 편심량 또한 상대적으로 컸다. 그리고 상, 하측 양쪽 모두 혹은 어느 한쪽에 부드러운 볼록, 접선의 각공막 측면부 형태가 존재하는 그룹이 그렇지 않은 그룹보다 순목 후 움직임 및 래그가 상대적으로 컸고, 푸쉬업 검사 시 상대적으로 느슨한 피팅 상태를 보였다. 따라서 각공막 측면부 형태가 소프트렌즈 피팅에 영향을 미치는 것을 확인하였다.
본 연구에서 렌즈 움직임량 및 편심량은 대부분 허용범위 안에 속했다. 하지만 동일한 눈 조건 및 동일한 콘택트렌즈 조건에서 서로 다른 양상의 피팅 상태를 보여 주는 경우가 발생할 수 있다. 본 연구에서는 콘택트렌즈 베이스커브 결정 시 선택할 수 있는 가장 작은 베이스 커브(Flat K + 0.6 mm)를 선택하였기 때문에 조금 더 큰 베이스 커브를 선택하였다면 CSP12 그룹에서 허용범위를 벗어나는 경우가 좀 더 발생하였을 것이라 예상된다.
최근 보고에 따르면 각공막 측면부 형태가 중요한 피팅 요소라고 하였다.[19,20,22-26] 각막지형과 안구 길이에 따라서로 다른 각공막 측면부 형태가 존재하고, 이러한 다양한 형태는 1987년 Meier와 Gaggioni가 부드러운 볼록(fluid convex), 부드러운 접선(fluid tangential), 뚜렷한 볼록(marked convex), 뚜렷한 접선(marked tangential), 오목한(concave) 형태의 5가지로 처음으로 보고하였다.[20]
오목한 형태는 부드러운 형태로만 존재하기 때문에 6번째 형태인 뚜렷한 오목한 형태는 생략된다.[21] 가장 빈번한 형태는 부드러운 접선 형태이다.[23,26,27] Hall 등[23]의 100개의 눈을 통한 연구에서 각공막 측면부 각(각공막 연결부위각)을 광간섭단층영상기(optical coherence tomography, OCT)로 평가하였다(Fig. 11). 코 방향의 각공막 측면부 각은 다른 삼사분면의 각보다 유의하게 작았고, 이러한 이유는 내직근이 각막에 가장 가깝게 부착되기 때문이라고 설명하였다.[23]
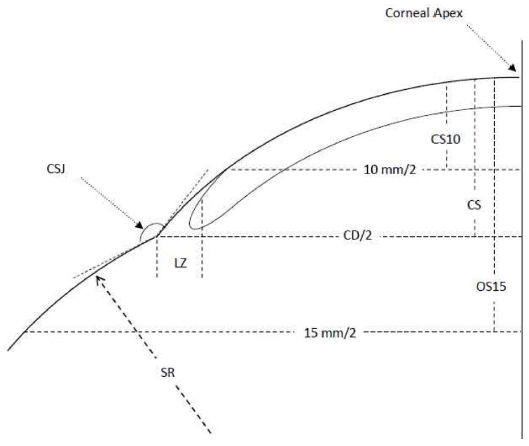
Scheme to describe the corneoscleral angle. CSJ = corneoscleral junction; LZ = limbal zone; SR = scleral radius; CD = corneal diameter; CS = corneal sagittal height; OS = ocular sagittal height[23].
CSJ = corneoscleral junction; LZ = limbal zone; SR = scleral radius; CD = corneal diameter; CS = corneal sagittal height; OS = ocular sagittal height[23]
퍼시픽 옵토메트리 대학(Pacific college of optometry)의 공막 형태 연구소(Scleral shape study)에서도 유사한 연구결과를 보여주었다.[28] 48명의 96 개의 눈에서 OCT를 사용하여 각막 윤부의 8개 영역을 측정하였다. 가설은 윤부 영역의 측면 형태는 각막과 공막의 서로 다른 곡률반경 때문에 오목한 형태를 갖는 것으로 세웠다. 실제로 이행부위는 대부분 부드러운(fluid) 형태이었고, 25%에서만 오목한 형태이었다.[28] 공막의 진행 부위는 직경 15~20 mm 사이에서 관찰되었고, 볼록한 형태로 예상되었지만 대부분 지속적인 접선 형태이었고 1/3 이하에서만 볼록한 형태와 매우 적은 경우에서 오목한 형태를 보였다.[28] 각막윤부 접선 각은 직경 10~15 mm 사이에서 측정되었고, 공막의 접선 각은 직경 15~20 mm 사이에서 측정되었다. 각막윤부 각은 경선 방향들에서 경미한 차이가 있었지만, 공막 각에서는 귀 방향과 코 방향에서 명백한 차이가 있었고, 특히 코 방향과 귀, 아래 방향에서 명백한 차이가 있었다.[28]
각공막 측면부는 특히 소프트 콘택트렌즈와 연관성을 갖는다. 왜냐하면 소프트 콘택트렌즈는 대부분 약 14 mm의 직경을 갖고 이러한 크기는 각막을 넘어서 각공막 측면부를 포함하기 때문이다. 그리고 경선들의 서로 다른 각공막 측면부 각에서 콘택트렌즈는 가장 편평한 각공막 측면부 각으로 편심 될 수 있다. 따라서 많은 경우에 소프트콘택트렌즈는 귀 방향으로 편심 될 수 있다.
적절한 피팅을 위해 각공막 측면부 형태에 따라 서로 다른 소프트 콘택트렌즈의 후면 디자인이 추천될 수 있다. 각막 이심률이 경미하면서 부드러운 볼록 형태 및 부드러운 접선 형태에서는 각공막 측면부 형태의 뚜렷한 변화가 없기 때문에 단일커브 구면 소프트 콘택트렌즈가 추천될 수 있다. 하지만 다중커브 혹은 비구면 소프트 콘택트렌즈로 피팅 시 렌즈 주변부가 눈을 상대적으로 덜 지지하여 경우에 따라 중심안정에 문제가 발생할 수 있다.[4,21] 뚜렷한 볼록 형태 및 뚜렷한 접선 형태에서는 이중 혹은 삼중 커브 구면 소프트 콘택트렌즈 또는 비구면 소프트 콘택트렌즈가 추천될 수 있다.[4,21] 하지만 단일커브 구면 소프트 콘택트렌즈로 피팅 시 렌즈 주변부가 눈을 압박하여 중심 안정은 양호할 수 있지만, 매우 경미한 렌즈 움직임이 발생할 수 있다.[4,21]
따라서 안경원에서 자동굴절력계 또는 확대경을 사용하여 각공막 측면부 형태를 확인하여 단일 커브 구면 소프트 콘택트렌즈 혹은 다중커브 구면 소프트 콘택트렌즈 또는 비구면 소프트 콘택트렌즈 디자인으로 후면 디자인을 결정하여 피팅을 시도하는 것이 추천될 수 있다고 사료된다.
결 론
1. 각공막 측면부 상측 형태가 부드러운 볼록, 접선 그룹과 뚜렷한 볼록, 접선 그룹의 순목 후 움직임을 비교 시상측 형태가 부드러운 볼록, 접선 그룹에서 유의하게 더 컸다(p = 0.000).
2. 각공막 측면부 상측 형태가 부드러운 볼록, 접선 그룹과 뚜렷한 볼록, 접선 그룹의 래그 및 푸쉬업 검사 결과를 비교 시 상측 형태가 부드러운 볼록, 접선 그룹에서 이측 래그(p = 0.003), 비측 래그(p = 0.001), 하측 래그(p =0.021)가 유의하게 더 컸고, 상대적으로 유의하게 느슨하게 피팅되었다(p = 0.041).
3. 각공막 측면부 하측 형태가 부드러운 볼록, 접선 그룹과 뚜렷한 볼록, 접선 그룹의 순목 후 움직임을 비교 시 하측 형태가 부드러운 볼록, 접선 그룹에서 유의하게 더 컸다(p = 0.000).
4. 각공막 측면부 하측 형태가 부드러운 볼록, 접선 그룹과 뚜렷한 볼록, 접선 그룹의 래그 및 푸쉬업 검사 결과를 비교 시 하측 형태가 부드러운 볼록, 접선 그룹에서 비측 래그(p = 0.001), 하측 래그(p = 0.049)가 유의하게 더 컸고, 상대적으로 유의하게 느슨하게 피팅되었다(p = 0.021).
각공막 측면부 상, 하측 양쪽 모두 혹은 어느 한쪽에 부드러운 볼록, 접선 형태가 존재할 때 상, 하측 양쪽 모두 뚜렷한 볼록, 접선 형태가 존재하는 경우와 비교 시 래그와 순목 후 움직임, 푸쉬업 검사에서 유의한 차이들이 발생하였다.
본 연구에서는 다중커브 구면 소프트 콘택트렌즈를 착용하였기 때문에 각공막 측면부 상, 하측 양쪽 모두 혹은 어느 한쪽에 부드러운 볼록, 접선 형태가 존재할 때 래그와 순목 후 움직임에서 더 큰 값 및 푸쉬업 검사에서 상대적으로 느슨한 피팅을 보여준 것으로 사료된다.
따라서 각공막 측면부 형태에 따라 콘택트렌즈 피팅 상태가 달라질 수 있기 때문에 콘택트렌즈 피팅 시 각공막 측면부 형태를 고려하여 소프트 콘택트렌즈 후면 디자인을 결정하게 되면 부적절한 피팅 상태를 개선하여 보다 적절한 피팅 상태를 제공할 수 있을 것으로 사료된다.
REFERENCES
- Lee EH, Kim DS. Fitting of soft contact lenses. J Korean Ophthalmic Opt Soc. 2000;5(1):173-180.
- Lin MC, Graham AD, Polse KA, et al. Measurement of post-lens tear thickness. Invest Ophthalmol Vis Sci. 1999; 40(12):2833-2839.
-
Muntz A, Subbaraman LN, Sorbara L, et al. Tear exchange and contact lenses: a review. J Optom. 2015;8(1):2-11.
[https://doi.org/10.1016/j.optom.2014.12.001]

- Billert R. Die praxisnahe Kontaktlinsenanpassung, 2nd Ed. Diez: Optonia, 2014;92.
-
Roseman MJ, Frost A, Lawley ME. Effects of base curve on the fit of thin, mid-water contact lenses. Int Contact Lens Clin. 1993;20(5-6):95-101.
[https://doi.org/10.1016/0892-8967(93)90124-A]

- Lowther GE, Snyder C. Contact lenses: procedures and techniques, 2nd Ed. Boston: Butterworth-Heinemann, 1992;24-28.
-
González-Cavada J, Corral O, Niño A, et al. Base curve influence on the fitting and comfort of the senofilcon A contact lens. J Optom. 2009;2(2):90-93.
[https://doi.org/10.3921/joptom.2009.90]

- Seong JS, Kim JM. Influence of base curve on the fit of soft contact lenses. J Korean Ophthalmic Opt Soc. 1998; 3(1):33-37.
-
Hom MM, Bruce AS. Manual contact lens prescribing and fitting, 3rd Ed. St. Louis: Butterworth-Heinemann, 2006; 275-323.
[https://doi.org/10.1016/B978-0-7506-7517-8.50021-3]

- Douthwaite WA. Initial selection of soft contact lenses based on corneal characteristics. CLAO J. 2002;28(4): 202-205.
- Caroline PJ, Andre MP. Contact Lens Case Reports: The Effect of Corneal Diameter on Soft Lens Fitting, 2002. https://www.clspectrum.com/issues/2002/april-2002/contact-lens-case-reports, (15 July 2019).
-
Young G. Ocular sagittal height and soft contact lens fit. J Brit Contact Lens Assoc. 1992;15(1):45-49.
[https://doi.org/10.1016/0141-7037(92)80031-T]

-
van der Worp E, Mertz C. Sagittal height differences of frequent replacement silicone hydrogel contact lenses. Cont Lens Anterior Eye. 2015;38(3):157-162.
[https://doi.org/10.1016/j.clae.2015.01.004]

- Hall L. What You Need to Know about Sagittal Height and Scleral Lenses, 2015. https://www.clspectrum.com/issues/2015/may-2015/what-you-need-to-know-about-sagittal-height-and-sc, (20 July 2019).
-
Garner LF. Sagittal height of the anterior eye and contact lens fitting. Am J Optom Physiol Opt. 1982;59(4):301-305.
[https://doi.org/10.1097/00006324-198204000-00003]

- Caroline PJ, Andre MP. Contact Lens Case Reports: Three Rules of Scleral Fitting, 2011. https://www.clspectrum.com/issues/2011/september-2011/contact-lens-case-reports, (15 August 2019).
- Caroline PJ, Andre MP. Contact Lens Case Reports: Elevating Our Knowledge of the Corneal Surface, 2001. https://www.clspectrum.com/issues/2001/april-2001/contact-lens-case-reports, (01 August 2019).
-
Young G. Evaluation of soft contact lens fitting characteristics. Optom Vis Sci. 1996;73(4):247-254.
[https://doi.org/10.1097/00006324-199604000-00006]

- Meier D. Das corneo-skleral-profil-ein kriterium individueller kontaktlinsenanpassung. Die Kontaklinse. 1992;26(10): 4-11.
- Gaggioni M, Meier D. Das Corneo-Skleral-Profil. Neues Optiker Journal. 1987;29(1):66-71.
- Müller Treiber A. Kontaktlinsen Know-how, 2nd Ed. Heidelberg: DOZ Verlag, 2010;27-282.
-
Hall LA, Hunt C, Young G, et al. Factors affecting corneoscleral topography. Invest Ophthalmol Vis Sci. 2013;54(5): 3691-3701.
[https://doi.org/10.1167/iovs.13-11657]

-
Hall LA, Young G, Wolffsohn JS, et al. The influence of corneoscleral topography on soft contact lens fit. Invest Ophthalmol Vis Sci. 2011;52(9):6801-6806.
[https://doi.org/10.1167/iovs.11-7177]

- van der Worp E, Graf T, Caroline PJ. Exploring Beyond the Corneal Borders, 2010. https://www.clspectrum.com/issues/2010/june-2010/exploring-beyond-the-corneal-borders, (01 July 2019).
- Kempgens C. Anpassung individueller weicher Kontaktlinsen. Die KONTAKTLINSE. 2017;51(4):6-11.
- Bretschneider N. Die Messungen im Vorfeld einer Contactlinsen-Anpassung. Teil 2, 2010. https://www.galifa.ch/die-messungen-im-vorfeld-einer-contactlinsen-anpassung-teil-2, (10 June 2019).
- van der Worp E. A Guide to Scleral Lens Fitting, 2010. https://commons.pacificu.edu/cgi/viewcontent.cgi?article=1003&context=mono, (13 June 2019).
- Allmoslechner A. Das OCT im praktischen Einsatz. Deutsche Optikerzeitung. 2013;5:74-77.