난시검사 시표의 자각적 인지도 비교 연구



초록
방사선 시표와 막대정렬 시표를 사용한 난시 검사를 실시하여 두 시표의 자각적 인지도 차이를 비교하였다.
근시성 난시가 있는 안경사 40명을 대상으로 방사선 시표와 막대정렬 시표를 사용하여 난시의 축과 굴절력을 직접 측정하게 하였다. 그리고 시표 선의 선명도 변화가 없는 구간을 측정하고 결과값을 비교하였다.
난시도가 0.25 D인 5명 중에서 선들의 선명도 변화를 인지한 경우는 방사선 시표에서는 굴절력은 2명, 축은 2명으로 나타났고 막대정렬 시표에서의 굴절력은 4명, 축은 2명으로 나타났다. 난시 축 검사에서는 방사선 시표의 경우에 평균 12.10±6.22o, 막대정렬 시표는 평균 8.20±4.46o범위에서 시표의 선명도 변화가 없는 것으로 인지하였다. 난시 굴절력에서는 방사선 시표의 경우에 평균 0.16±0.43 D, 막대정렬 시표는 평균 0.08±0.12 D 범위에서 시표의 선명도 변화가 없는 것으로 인지하였다.
피검사자들은 방사선 시표보다 막대정렬 시표에서 더 높은 인지도를 보였다. 난시의 민감도가 높은 피검사들에게 좀 더 정밀한 처방을 하기 위해서는 막대정렬 시표를 추가로 사용하는 것이 임상에서 효과적이라 판단한다.
Abstract
This study aimed to compare the visual perception differences between a clock dial chart and an aligned line chart in astigmatism tests.
Forty optometrists with myopic astigmatism were recruited for direct measurement of cylinder axis and refractive power using both clock dial and aligned line chart. Subsequently, measurements were taken within intervals where no perceptible changes in line clarity occurred on the charts. A comprehensive comparative analysis was done on the acquired data to discern potential distinctions in the outcomes.
Among the five participants with cylinder of 0.25 D, those who perceived changes in line clarity were identified. In the clock dial chart group, two participants exhibited changes in refractive power, and two in axis perception. In the aligned line chart group, four participants showed changes in refractive power, and two in axis perception. In cylinder axis assessment, the average range for perceiving no change in line clarity was 12.10±6.22o for the clock dial chart and 8.20±4.46o for the aligned line chart. In cylinder refractive power assessment, the average range for perceiving no change in line clarity was 0.16±0.43 D for the clock dial chart and 0.08±0.12 D for the aligned line chart.
Participants demonstrated higher perceptual sensitivity in the aligned line chart compared to the clock dial chart. To provide more precise prescriptions for individuals with high astigmatism sensitivity, the additional use of bar alignment charts is considered effective in clinical practice.
Keywords:
Astigmatism test chart, Clock dial chart, Acuity charts with aligned lines키워드:
난시검사 인지도, 방사선 시표, 막대정렬 시표서 론
국민건강영양조사에 따르면 0.75 D 이상의 난시 유병률은 40세 이상에서 17년도 64.9.۫3%에서 2020년도 69.5±0.90%로 매년 0.4%에서 2.9%까지 증가한 것으로 조사되었고, 2021년에 10세에서 59세까지 난시유병율은 68.2.۪8%로 0.75 D 이상의 난시를 가지고 있는 것으로 조사되었다.[1]
kim과 Park은 20대의 경우에 대부분 복합 근시성 직난시와 낮은 교정 굴절력을 가지고 있으며 좌, 우안의 경우에 서로 유의한 난시도를 가지고 있다고 보고하였다.[2]
미교정 난시를 가지는 경우에 교정시력의 저하와 원거리 명소시와 박명시 시력이 감소하고 눈부심이 발생되고 입체시가 감소하는 경향을 보인는 것으로 나타났다. 또한 두통과 조절력 개입을 유도하게 되어 안정피로를 유발하는 원인으로 작용을 한다.[3-5]
안경사들은 대부분 방사선시표를 이용하여 자각적 검사를 시행하고 있다. 그러나 방사선 시표의 단일선은 10o 또는 15o 간격으로 위치하고 이는 피검자의 주요 경선과 정확히 일치하지 않을 경우에 부정확한 측정값의 원인이 될 수 있다. 이러한 오류는 또 다른 난시룰 유발하게 된다. 난시의 교정 축의 미세한 어긋남은 시력 저하의 근본적인 원인이 된다.[6-8] 안경사들은 난시검사에서 이러한 오차를 줄이기 위해 자동굴절력 측정기를 사용하여 그 결과 값을 기초로 사용하거나 크로스 실린더(Cross Cylinder)를 사용하지만 오류가 발생하는 경우가 존재한다.[9,10]
Jung은 현재 대부분 사용하고 있는 방사선 시표의 단점으로 보완하기 위해서 막대정렬 선들을 이용하여 방사선시표와 비슷한 구조의 시표를 제시하였다.[11]
자각적 난시의 굴절검사에서는 시표 선들의 선명도를 피검사자가 어느 정도 인지가 가능한가에 따라서 검사의 결과가 다르게 나타날 수 있다.
본 연구에서는 난시 시표에 대한 피검사자들의 인지도가 처방에 매우 중요하게 작용하게 되므로 방사선 시표와 막대정렬 시표를 사용하여 두 시표의 자각적 인지 차이의 결과를 비교하고자 한다.
대상 및 방법
1. 대상
현재 서울, 경기지역 안경원에 근무하고 있는 20대에서 50대의 안경사 중에서 0.25 D 이상의 근시성 난시를 가지고 있고, 시력 교정 수술 경력이 없으며 교정시력이 1.0 이상으로 난시검사에 자각적 표현이 가능한 대상자 40명을 대상자로 조사하였다.
2. 방법
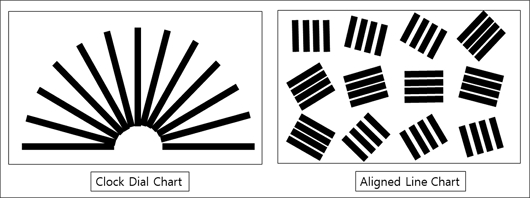
난시 검사에는 Fig. 1과 같이 Jung이 제시한 막대정렬시표와 방사선 시표를 사용하였으며[11], 두 시표 선들의 두께는 동일하게 설정하였다.
모든 피검사자에게 기준 검사와 영역 검사를 1회씩 자각적으로 실시하였다.
기준 검사는 시표의 선 진하기 또는 선명도를 이용하여 축방향 검사를 한 후 축을 기준으로 난시 굴절력을 검사하였다.
영역 검사는 기준 검사에서 측정된 값을 장입한 상태에서 시표의 선명도 변화가 없는 구간의 축 영역과 굴절력 영역을 피검사자 스스로 검사하게 하였다. 영역 검사에서는 검사의 정확도를 높이기 위해 진행 방법을 설명한 후 연구자의 개입을 제외 시켰으며, 피검사자 스스로 포롭터의 조정장치(Controller)를 직접 조정하게 하였다. 검사 시작 전 근시도가 높아서 검사시표를 볼 수 없는 경우에는 구면 굴절력을 장입하여 0.3~0.5의 교정시력을 확보한 후에 시표를 주시하도록 하였고, 구면 굴절력의 장입 없이도 시표를 볼 수 있는 경우에는 그대로 진행하였다. 이때 후 초선이 망막을 지나서 과교정 영역에 놓이지 않게 하여 복성 상태를 유지하게하였다.
두 시표를 각각 5 m거리에 위치시킨 상태에서 피검사들이 시표에 모든 선들의 선명도를 동시에 확인하게 하였다.
방사선 시표는 시표 전체의 선 중에서 선명하거나 진하게 보이는 선들의 수와 방향을 확인하게 하였다.
막대정렬 시표는 방사선 시표와 같이 선명하거나 진하게 보이는 선들의 수와 방향을 확인하면서 동시에 막대정렬 선들 간에 사이가 떨어져 보이지 않거나 회색으로 보이는 것을 같이 인지하도록 하였다.
선명해 보이는 선이 1개 이상인 경우에는 중간값을 기준 축으로 사용하였고, 선들의 축은 10o 간격은 배열 하였다(예, 1시와 1시 반 방향으로 두 선이 선명한 경우 35축으로 설정).
난시 기준 축을 설정된 후 시표를 주시하게 하고 시표선들이 전체적으로 모두 동일하게 진하게 보일 때 까지 원주 굴절력을 증가시키도록 하였다. 이 경우에도 막대 정렬시표의 경우에는 막대선 간 사이 흰색 바탕의 선명도를 함께 이용하도록 하였다.
(1) 난시 축 영역
1)과 2)의 결과를 포롭터에 장입한 후에 다시 두 시표를 이용하여 검사를 진행하였다. 기준 축을 중심으로 1o 단위로 (−)방향과 (+)방향으로 피검사자들이 조정하면서 두 시표들의 전체적인 선명도가 유지되는 구간을 조사하였다.
(2) 난시 굴절력 영역
(1)의 영역 중에서 중간값을 축을 설정하고 원주 굴절력을 증감 시키면서 두 시표들의 전체적인 선명도가 유지되는 구간을 조사하였다.
결과 및 고찰
1. 난시 축 범위
난시 축 범위는 시표의 선들이 모두 선명해 보이는 교정상태에서 난시 축을 1o씩 조정하여 시표의 선명도에 변화가 없는 축 구간을 조사하였다.
(1) 방사선시표에서 축 범위
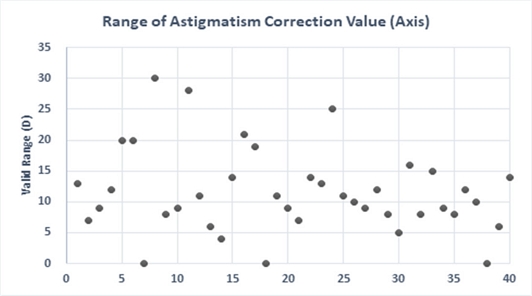
최초 방사선 시표를 이용하여 난시 축을 5o단위로 기준값을 설정을 한 후 결정된 축을 기준으로 1o 단위로 재검사를 실시하였다. 검사 방법은 모든 선들의 선명도가 동일하게 유지되는 동안의 축 범위를 검사하였다. 그 결과는 Fig. 2와 같이 0.25 D 난시안 5명 중에서 3명에서 선명도 변화를 못 느끼는 것으로 나타났고, 0.50 D 이상의 난시 안에서는 5o이내 범위가 2명, 6o~10o가 15명, 11o~15o가 12명, 16o~20o가 4명, 20o이상은 3명으로 나타났으며 조사된 범위에서는 모든 선들의 선명도 변화가 없다고 인지하였다. 전체 평균 범위는 12.1±5.55o로 나타났다. 피검사자들의 방사선 시표 선들의 자각적 인지는 4o~30o의 축 범위에서 다양하게 나타났으며 이는 검사자의 난시 민감도에 따라 측정 값의 정확성과 관련된다고 볼 수 있다.
(2) 막대정렬 시표에서 축 범위
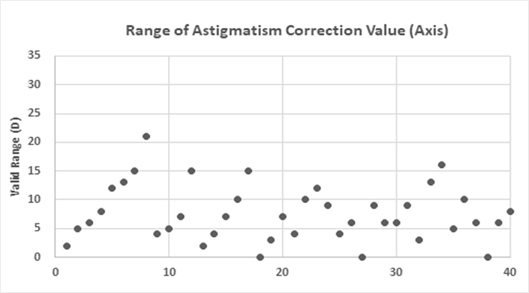
방사선 시표 검사에 사용한 최초 난시 축을 기준값으로 설정을 하였고 결정된 축을 기준으로 모든 선들의 선명도가 동일하게 유지되며 동시에 선들 사이의 공간이 선명하게 유지되는 동안의 축 범위를 1o단위로 검사하였다. 그 결과는 Fig. 3과 같이 0.25 D 난시안 5명 중에서 3명에서 선명도 변화를 못 느끼는 것으로 나타났고, 5o이내 범위가 11명, 6o~10o가 17명, 11o~15o가 8명, 16o~20o가 2명, 20o이상이 1명으로 나타났다. 위 범위에서는 모든 선들의 선명도와 막대정렬 선들간 사이 공간의 선명도 변화가 없다고 인지 하였다. 전체 평균 범위는 8.6±4.73o로 나타났다. 피검사자들의 막대정렬 시표 선들의 자각적 인지는 2o~21o의 축 범위로 나타났으며 방사선 시표와 비교하여 좁은 범위로 나타났다. 이는 난시 축 검사의 정확성이 방사선 시표와 비교하여 좀 더 정확성을 가진다고 할 수 있다.
2. 난시 굴절력 범위
난시 굴절력 범위는 시표의 선들이 모두 선명해 보이는 교정상태에서 난시 굴절력을 0.25 D씩 변화를 주면서 시표의 선명도에 변화가 없는 굴절력 구간을 조사하였다.
(1) 피검사자들의 난시 굴절력 정도
40명의 피검사자들의 난시 정도는 Table 1과 같이 0.50 D~1.00 D 구간에서 15명, 1.25 D~2.00 D 구간에서 13명, 2.25 D~3.00 D에서 6명, 0.25 D에서 5명, 3.25 D 이상에서 1명 순으로 나타났다.
방사선 시표를 이용하여 선들의 선명도가 동일하게 유지되는 동안의 굴절력 범위를 검사하였다. 그 결과는 Table 2와 같이 0.25 D 난시의 경우에는 대상자 중 4명에서 반응이 없었고, 정확히 하나의 굴절력을 인식한 경우가 18명, 0.25 D 간격이 13명, 0.50 D 간격이 3명, 1.00 D 이상의 간격이 1명으로 나타났다. 전체 평균은 0.16 D로 나타났다. 이는 방사선 시표를 사용했을 때 교정시력이 좋은 피검사들의 자각적 반응이 평균 0.16±0.43 D내에 있다고 할 수 있다(Table 2).
인지 범위에서 Non은 모두 0.25 D 난시안으로 굴절력 변화에 시표 반응이 없거나, 더 안 좋아지는 반응이 나온 경우로 4명이었고, 0.00 D는 정확히 하나의 굴절력에서 시표변화의 구분이 가능한 경우로 18명으로 가장 많았고, 0.25 D는 두 개 굴절력에서 시표의 변화가 동일했던 경우로 13명, 세 개 굴절력에서 시표변화가 없는 경우가 3명, 1.00 D 이상인 1명은 여섯 굴절력에서 시표의 변화를 인지하지 못 하였다.
(2) 막대정렬 시표
막대정렬 시표를 이용하여 모든 선들의 선명도가 동일하게 유지되는 동안의 굴절력 범위를 검사하였다. 그 결과는 Table 3과 같이 0.25난시의 경우에 1명만이 반응이 없었고, 정확히 하나의 굴절력을 찾은 경우가 18명, 0.25 D 간격이 27명, 0.50 D 이상은 없는 것으로 나타났다. 전체 평균은 0.08 D로 나타났다. 이는 막대정렬 시표를 사용했을 때 교정시력이 좋은 피검사들의 자각적 반응이 평균 0.08±0.12 D 내에 있다고 할 수 있다.
인지 범위에서 Non은 0.25 D 난시안으로 위에서 언급한 방사선 시표와 같은 반응이 나온 경우로 1명이었고, 0.00 D는 정확히 하나의 굴절력에서 시표변화의 구분이 가능한 경우로 18명으로 가장 많았고, 0.25 D는 두 개 굴절력에서 시표의 변화가 동일했던 경우로 27명으로 모두 두 개의 굴절력 내에서 시표의 변화를 인지 하였다.
결 론
본 연구는 총 40명의 안경사를 대상으로 방사선 시표와 막대정렬 시표의 인지 반응 정도를 알아보았다. 난시 축 방향의 경우에 시표 선들의 선명도 인지 변화는 방사선 시표에서 평균 12.1±5.55o로 약 12o범위에서 시표 선들의 변화를 인지하지 못하였고, 막대정렬 시표에서는 평균 8.6±4.73o로 약 9도 범위에서 시표의 변화를 인지 하는 것으로 나타났다. 이 결과는 막대정렬 시표에서 더 좁은 범위로 축 검사가 가능하다는 의미가 된다. 생리적 난시에 해당하는 0.25 D 난시안에서는 시표의 인지 반응이 동일하게 나타났다. 난시 굴절력의 경우에 시표 선들의 선명도 변화와 굴절력 변화에서는 한 개의 굴절력에서 시표 변화가 없는 경우는 두 시표 모두 동일하게 나타났으며, 두 개 굴절력에서 시표 변화를 인지하지 못한 경우는 방사선 시표에서 13명, 막대정렬 시표에서 27명으로 나타났다. 이 결과에서도 막대정렬 시표가 조금 더 높은 인지 판별이 가능한 시표라 할 수 있다. 비정시안의 경우에 난시 미교정으로 안정피로를 호소할 가능성이 높다. 특히 난시도에 민감한 대상자의 경우 편두통을 호소할 수 있기 때문에 피검사자 민감도를 최대한 이용하여 난시교정을 해야한다. 따라서 난시 시표는 민감도 인지가 많을수록 완전 교정에 유리하다고 볼 수 있다. 본 연구에 의하면 방서선 시표보다 막대정렬 시표가 선들의 선명도와 선들 간 사이 간격의 공간을 검사에 이용할 수 있어 민감도가 더 높게 나타났다고 판단된다. 자각적 굴절검사에 여러 가지 시표 디자인을 계속적으로 개발하고 연구할 필요가 있을 것으로 생각한다.
Acknowledgments
이 논문은 2023년도 신한대학교 학술연구비 지원으로 연구되었음.
References
- Centers for Disease Control and Prevention. Korea Health Statistics 2021, 2022. https://knhanes.kdca.go.kr/knhanes/sub04/sub04_04_01.do, (24 December 2023).
-
Kim DH, Park SY. Analysis of astigmatism in Korean adults from 20 to 29 years old. J Korean Clin Health Sci. 2021;9(1):1478-1485.
[https://doi.org/10.15205/kschs.2021.6.30.1478]

-
Jeong HR, Jung SA, Kim HJ. The effects of uncorrected astigmatism on dynamic stereoacuity. J Korean Ophthalmic Opt Soc. 2017;22(2):143-149.
[https://doi.org/10.14479/jkoos.2017.22.2.143]

-
Jeong HR, Jung SA, Kim HJ. Effect of undercorrected astigmatism on visual acuity according to essential astigmatism power. J Korean Ophthalmic Opt Soc. 2018;23(4): 415-422.
[https://doi.org/10.14479/jkoos.2018.23.4.415]

-
Jeong HR, Jung SA, Kim HJ. A study of the correlation of static stereoacuity according to the astigmatism power and the degree of uncorrected astigmatism. J Korean Ophthalmic Opt Soc. 2018;23(1):19-24.
[https://doi.org/10.14479/jkoos.2018.23.1.19]

-
Kim GC, Jung SA, Kim HJ. Effect of astigmatism axis alignment error direction on distance and near visual acuity and near static stereopsis. J Korean Ophthalmic Opt Soc. 2023;28(3):199-207.
[https://doi.org/10.14479/jkoos.2023.28.3.199]

- Kim JH, Kang SA. A study on the relationship between the off-axis cylinder and corrected vision of astigmatism. J Korean Ophthalmic Opt Soc. 2007;12(3):83-87.
- Yoo JS, Sung AY, Kim DH. Clinical study on measurement accuracy of astigmatic components. J Korean Ophthalmic Opt Soc. 2006;11(1):63-69.
-
Lee JW, Lee KS, Hong HK. Research of difference between the refractive powers by autorefractometer and the prescription using phoropter. J Korean Ophthalmic Opt Soc. 2014;19(2):231-237.
[https://doi.org/10.14479/jkoos.2014.19.2.231]

-
Kim JH, Koo BY, Park JH. The practical use of cross-cylinder lens for accurate measurement of astigmatism. Korean J Vis Sci. 2016;18(4):597-604.
[https://doi.org/10.17337/JMBI.2016.18.4.597]

-
Jung SH. Design of astigmatism test chart using acuity charts with aligned lines. J Korean Ophthalmic Opt Soc. 2022;27(3): 187-192.
[https://doi.org/10.14479/jkoos.2022.27.3.187]