대학생에서 비침습적 안구표면 측정을 이용한 눈물막파괴시간과 눈물띠 분석

초록
대학생들을 대상으로 비침습적 눈물막파괴시간(non-invasive tear film break up time, NIBUT)과 눈물띠 높이(tear meniscus height, TMH)를 측정하여 눈물막 상태를 분석하였다.
2023년 3월부터 5월까지 충청남도에 위치한 일개대학교 대학생 94명을 대상으로 하였다. 대상자의 일반적인 특성과 OSDI 설문지를 이용하여 안구건조증 관련 증상을 설문하였다. 모든 대상자는 OSDI 점수에 따라 정상안(0~12점)과 안구건조증 그룹(13점~100점)으로 구분하였다. 눈물막의 분석은 비침습적 안구표면 측정 장비를 이용하여 NIBUT과 TMH를 측정하였다.
전체 대상자의 NIBUT와 TMH의 평균은 7.55±2.45초(2.30~15.40초)와 0.238±0.019 mm(0.180~0.270 mm)이었고, OSDI를 이용한 결과 정상안이 23.4%, 안구건조증이 76.6% 이었다. 안구건조증 유무에 따른 NIBUT는 정상안이 8.97±3.08초, 안구건조증 그룹이 7.12±2.06초로 통계적으로 유의한 차이가 있었다(p=0.014). NIF-BUT(non-invasive tear film first break-up time)는 정상안에서 6.75±3.12초, 안구건조증 그룹에서 4.70±1.56초로 유의한 차이를 보였다(p<0.001). 그러나, TMH는 정상안이 0.245±0.014 mm, 안구건조증 그룹이 0.237±0.026 mm로 안구건조증 그룹이 정상에 비해 낮게 측정되었으나 통계적으로 유의한 차이는 없었다(p=0.235). 성별, 콘택트렌즈 착용여부, 굴절수술 여부에 따른 NIBUT와 TMH는 통계적으로 유의한 차이가 없었다.
안구건조증 유병률은 94명 중 72명(76.6%)으로 나타났고 비침습적 안구 표면 측정 장비를 이용하여 눈물막의 정량화된 수치와 건성안 등급 분포도를 확인할 수 있었다. 본 연구 결과를 통해 안구건조증의 경향을 판단하는 데 도움이 될 수 있는 기초 자료로 활용되리라 생각한다.
Abstract
The purpose of this study was to analyze the state of the tear film by measuring the non-invasive tear film break-up time (NIBUT) and tear meniscus height (TMH) in university students.
The study included 94 university students from March to May 2023. Symptoms related to dry eyes were surveyed using the Ocular Surface Disease Index (OSDI) questionnaire and the general characteristics of the participants. All participants were divided into normal eyes (0~12 points) and dry eye group (13~100 points) according to the OSDI score. For analysis of the tear film, NIBUT and TMH were measured using non-invasive ocular surface measurement equipment.
The average NIBUT and TMH of all participants was 7.55±2.45 s (2.30~15.40 s) and 0.238±0.019 mm (0.180~0.270 mm), respectively, and using OSDI, 23.4% had normal eyes and 76.6% had dry eyes. NIBUT according to the presence or absence of dry eye was 8.97±3.08 s and 7.12±2.06 s in the normal and dry eye group, respectively, showing a statistically significant difference (p=0.014). Non-invasive tear film first break-up time was 6.75±3.12 s and 4.70±1.56 s in the normal and dry eye group, respectively, showing a significant difference (p<0.001). However, TMH was 0.245±0.014 mm and 0.237±0.026 mm in the normal and dry eye group (p=0.235), respectively. There was no statistically significant difference between NIBUT and TMH according to gender, contact lens wear, and refractive surgery.
The prevalence of dry eye was 72 out of 94 (76.6%). Using non-invasive ocular surface measurement equipment, we were able to confirm the quantified value of tear film and the distribution of dry eye grades. The results of this study are expected to be used as basic data that can help determine trends in dry eye.
Keywords:
Tear film, Tear meniscus height, Non-invasive tear film breakup time, Dry eye disease, Ocular surface disease index키워드:
눈물막, 눈물띠 높이, 비침습적 눈물막파괴시간, 안구건조증, 안구표면질환지수서 론
안구건조증(dry eye disease)은 안구 표면의 다양한 원인에 의해 눈물막의 불안정성과 고삼투압 등으로 항상성이 상실되고 건조한 증상이 유발되며 심하면 안구 표면의 손상을 가져온다.[1] 안구건조증의 검사는 눈물의 양적 평가로 쉬르머검사(schirmer test)나 눈물띠의 측정이 있고, 눈물의 질적 평가로 눈물막파괴시간(tear film break-up time, TBUT)을 측정한다. 안구건조증 관련 자각증상은 안구표면질환지수(ocular surface disease index, OSDI), 맥모니설문지(McMonnies’ Questionnaire, MQ), SPEED 설문지(Standard Patient Evaluation of Eye Dryness, SPEED), DEQS 설문지(Dry Eye-Related Quality-of- Life Score, DEQS)와 같은 설문지를 이용하여 평가하고 있다.[2-7]
TBUT 검사는 플루오레신(fluorescin) 염료를 하안검에 주입하고 결막을 염색시킨 후에 간단하게 세극등현미경(slit lamp)으로 검사할 수 있어 흔히 사용되고 있으나, 플루오레신 용액의 pH와 농도가 다르거나, 점안하는 양에 따라 측정값이 달라질 수 있다. 또한 검사자의 주관성이 개입되기 때문에 신뢰성과 재현성이 높지 않다.[8] 이에 비해 비침습적 눈물막파괴시간(non-invasive tear film breakup time, NITBUT) 검사는 눈물막의 안정성에 영향을 주는 플루오레신을 사용하지 않아 Dry Eye Workshop II(DEWS II)[9]에서 권장하는 검사법으로 최근 임상에서 선호되고 있다. 선행연구에서 NITBUT의 민감도와 특이도는 각각 82~84%와 76~94%로 보고되었다.[10-12]
눈물의 양은 눈 깜빡임 이후 생성된 눈물막과 눈꺼풀 사이 공간에 고이는 눈물띠를 측정하는데, 눈물띠의 높이(tear meniscus height, TMH)는 눈물의 양과 직접적인 관련성이 있기 때문에[13] 건성안 진단에 유용할 수 있다. TMH를 측정하는 방법 중에서 검사지를 이용하는 방법은 검사용지의 자극으로 반복성이 낮고, 세극등현미경과 플루오레신 염료를 이용한 방법은 정확도가 낮다고 보고되었다.[14] 따라서 최근에는 비침습적으로 눈물띠를 촬영할 수 있는 빛 간섭 단층촬영장치(optical coherence tomography, OCT)를 이용하여 정확하고 객관적으로 TMH를 측정하려는 시도가 계속되고 있다. 비침습적 안구표면 장비는 눈물막에 직접적인 영향을 주지 않는 장점이 있으며 자동으로 측정되기에 검사자의 주관을 배제하는 객관적인 검사로 최근 많이 사용되고 있다.[15]
한편 코로나19의 대유행으로 일상의 모든 활동과 온라인 수업이 보편화 되어 영상단말기의 사용이 크게 증가하였고, 이로 인해 학생들의 안구 피로감과 안구건조증 증상이 심화되었다.[16,17] 대학생들을 대상으로 안구건조증을 조사한 이전 연구결과를 보면 2012년도에 대학생 263명 대상으로 OSDI를 이용하여 측정한 안구건조증 유병률은 50.5%이었다. 그에 비해 2021년도에 콘택트렌즈 착용자와 굴절교정수술을 받은 경우를 제외하여 조사한 대학생의 안구건조증은 37.6% 이었다.[18,19] OSDI는 정상인과 안구건조증 환자를 구별하는 데 있어 우수한 신뢰성과 특이성, 타당도, 민감도를 가지고 있으며 안구건조증의 자각적 증상을 평가하는 설문 도구 중에서 가장 일반적으로 통용되고 있다.[3]
또한, 최근 국내에서 보고된 안구건조증의 유병률은 연령과 상관없이 젊은 층에도 높은 증가를 보여 20대에 50% 이상의 높은 유병률을 보이고 있다.[20] 이에 본 연구는 대학생들을 대상으로 OSDI설문지로 자각증상을 평가하고 객관적인 비침습적 안구표면 촬영 장비를 이용하여 NIBUT와 TMH를 측정하여 눈물막 상태를 평가고자 하였다.
대상 및 방법
1. 대상
본 연구는 백석대학교 기관생명윤리위원회(Institutional Review Board, IRB)의 승인을 받고(IRB 승인번호: BUIRB-202303-HR-003), 2023년 3월부터 5월까지 충청남도 일개 대학 대학생을 대상으로 진행되었다. 설문조사와 검사를 수행하기 전에 대상자에게 연구의 목적과 내용에 관해 설명하였고, 응답한 자료에 대한 비밀보장과 연구 외의 목적으로는 사용되지 않다는 것을 설명하고 동의를 구하여 진행하였다.
대상자의 평균 연령은 23.4±1.9세로 남학생이 43명(45.7%), 여학생이 51명(54.3%)이었다. 대상자 94명 중 콘택트렌즈를 매일 착용하는 경우는 32명(34.0%)이었으며, 굴절수술을 받은 학생은 23명(24.5%)이었다(Table 1).
연구대상자의 선정 기준에 따라 모집된 대학생을 대상으로 문진을 통해 연령과 성별, 콘택트렌즈 착용 유무, 굴절교정수술 과거력과 기타 질환 여부를 조사하였다. 연구대상자는 안구 표면 질환, 불규칙한 각막, 각막염, 결막염, 녹내장, 갑상선 안질환, 안구 외상이 있거나 측정 당일 콘택트렌즈 착용한 경우를 제외하여[21] 총 94명을 최종 분석에 포함하였다.
2. 연구방법
안구건조증은 OSDI 설문지를 이용하여 먼저 정상(0~12점), 경도(13~22점), 중등도(23~32점), 그리고 중증(33~100점)으로 분류하고, 다시 정상안(0~12점)과 안구건조증(13점 이상)의 두 그룹으로 구분하였다.[3] OSDI 설문지는 시력에 관련된 기능 6문항, 안구 증상 3문항, 증상을 야기시킬 수 있는 환경적 요인 3문항의 총 12항목으로 구성되어 있고, 모두 0에서 4까지의 척도로 증상의 정도를 평가한다. 최종 OSDI의 점수는 OSDI=(답변한 모든 질문에 대한 점수의 합계)×25/(답변한 질문의 총 수) 공식에 따라 계산하였고,[3] 점수가 높을수록 더 큰 장애를 의미한다.
안구표면의 평가는 눈물막의 안정성을 측정하기 위해서 비침습적 안구표면 촬영 장비인 Cornea550(Essilor, Creteil, France)을 이용하여 NIBUT와 TMH를 검사하였다. 모든 검사는 기기의 화면에 초점을 맞추고 조이스틱 버튼을 누른 다음 환자에게 눈을 두 번 깜빡일 것을 요청한 후에 측정을 시작하였다. NIF-BUT는 깜빡임 후 맨 처음 눈물막 파손과 다음 깜빡임이 발생하는 순간의 시간으로 가장 처음 눈물막이 파손된 시간이며, NIAvg-BUT는 검사 전체에 걸쳐서 실제로 눈물막이 파손된 모든 시간들의 평균값이다. 본 연구에서는 NIAvg-BUT 값을 NIBUT 값으로 사용하였고, 모든 대상자의 우안에서 NIBUT와 TMH의 3회 측정 평균값을 사용하였다.[22,23] Fig. 1은 비침습적 안구표면 촬영 장비를 이용하여 측정된 대상자의 NIBUT(A)와 TMH(B)를 보여준다. Fig. 1(A)의 첫 번째 그림은 눈을 깜빡이는 순간에 시작하여 측정의 끝을 결정하는 행동 시까지 눈물막이 어떻게 깨어지기 시작하는지 볼 수 있는 자료이고 두 번째는 눈물막의 파손 흐름도로 노란색은 약간의 눈물막 파손을 나타내고 붉은색은 더 심각한 파손을 나타낸다. 세 번째 그림은 처음 눈물막이 파괴된 시간부터 평균 시간까지 그래프로 표시된 자료이고 마지막 그림은 분석 결과가 요약된 자료이며 파괴되는 지점과 시간이 표시되고 심하게 파괴된 부분의 붉은색으로 표시된다. Fig. 1(B)의 그림은 눈물띠의 높이를 표시한 이미지이다.
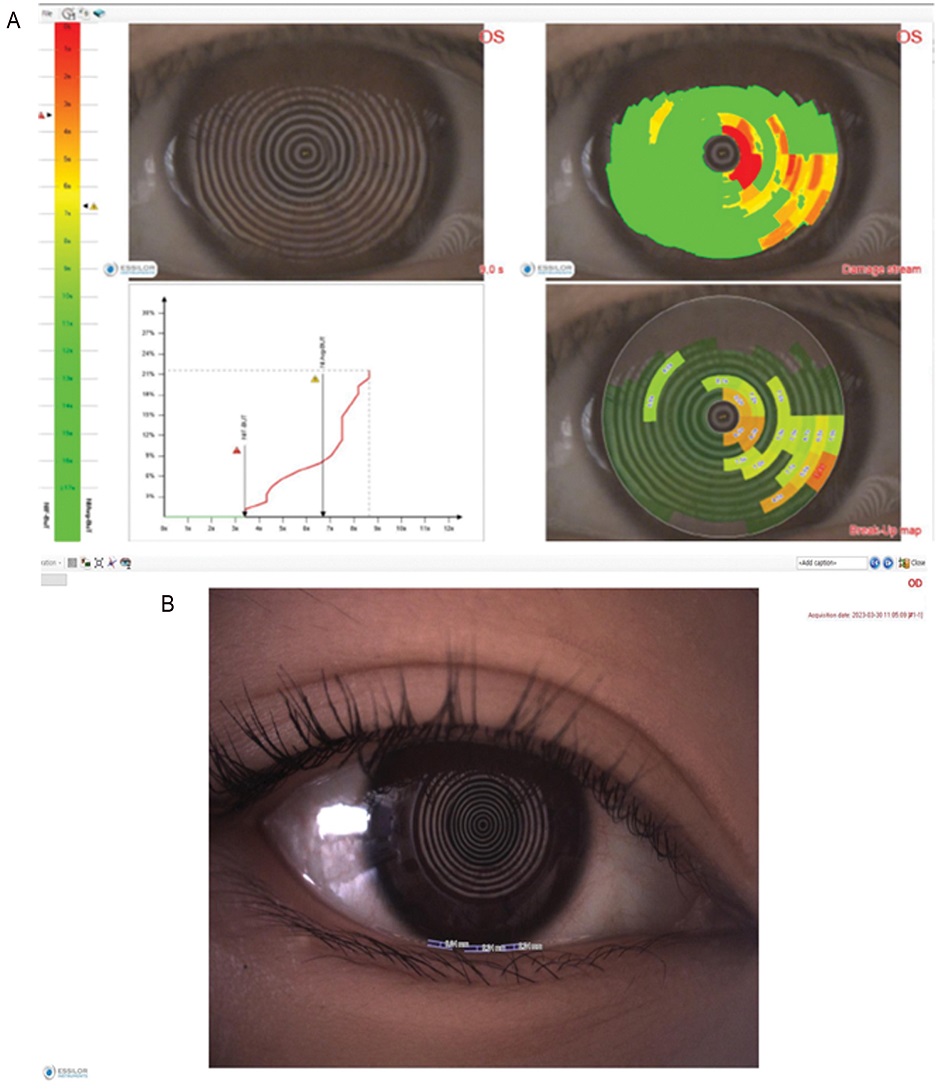
Images of non-invasive tear film measured by Cornea550. A. NIBUT, B. TMH Images courtesy of H Kim. NIBUT: non-invasive tear film break-up time, TMH: tear meniscus height
통계분석은 SPSS 18.0(SPSS Inc, Chicago, IL, USA) 프로그램을 이용하였다. 정상 안과 안구건조증 그룹에서 Unpaired t-test를 이용하여 NIF-BUT, NIBUT, TMH 값을 비교하였다. OSDI 점수에 따른 정상, 경도, 중등도, 중증의 네 그룹에서 NIF-BUT, NIBUT, TMH 값은 일원배치 분산분석(oneway ANOVA)과 사후분석으로 쉐페(Scheffe)와 본페로니(Bonferroni)를 사용하였다. p 값이 0.050 미만인 경우를 통계적으로 유의하다고 간주하였다.
결과 및 고찰
1. 대상자의 NIBUT, TMH와 OSDI의 평균 및 분포
Table 2에는 대상자들의 NIBUT와 TMH, OSDI의 평균과 최소 및 최대값을 나타내었다. 대상자의 NIF-BUT는 평균 5.18±2.19초(1.50~13.50초), NIBUT는 평균 7.55±2.45초(2.30~15.40초), TMH는 평균 0.238±0.019 mm(0.180~0.270 mm)이었다. OSDI의 평균은 25.69±16.79점이었고, 최소값과 최대값은 각각 0.00점에서 64.58점이었다.

Descriptive statistics of NIF-BUT, NIBUT, TMH measured by Cornea 550 and OSDI in the total participants
대상자들의 NIBUT와 TMH, OSDI의 분포도를 Fig. 2에 나타내었다. NIBUT는 7.00초에서 9.00초까지 40명(42.6%)로 가장 많이 분포하였고, TMH는 0.230 mm에서 22명(26.8%), OSDI는 12.50점에서 20.50점까지 24명(25.5%)으로 가장 많이 분포하였다.
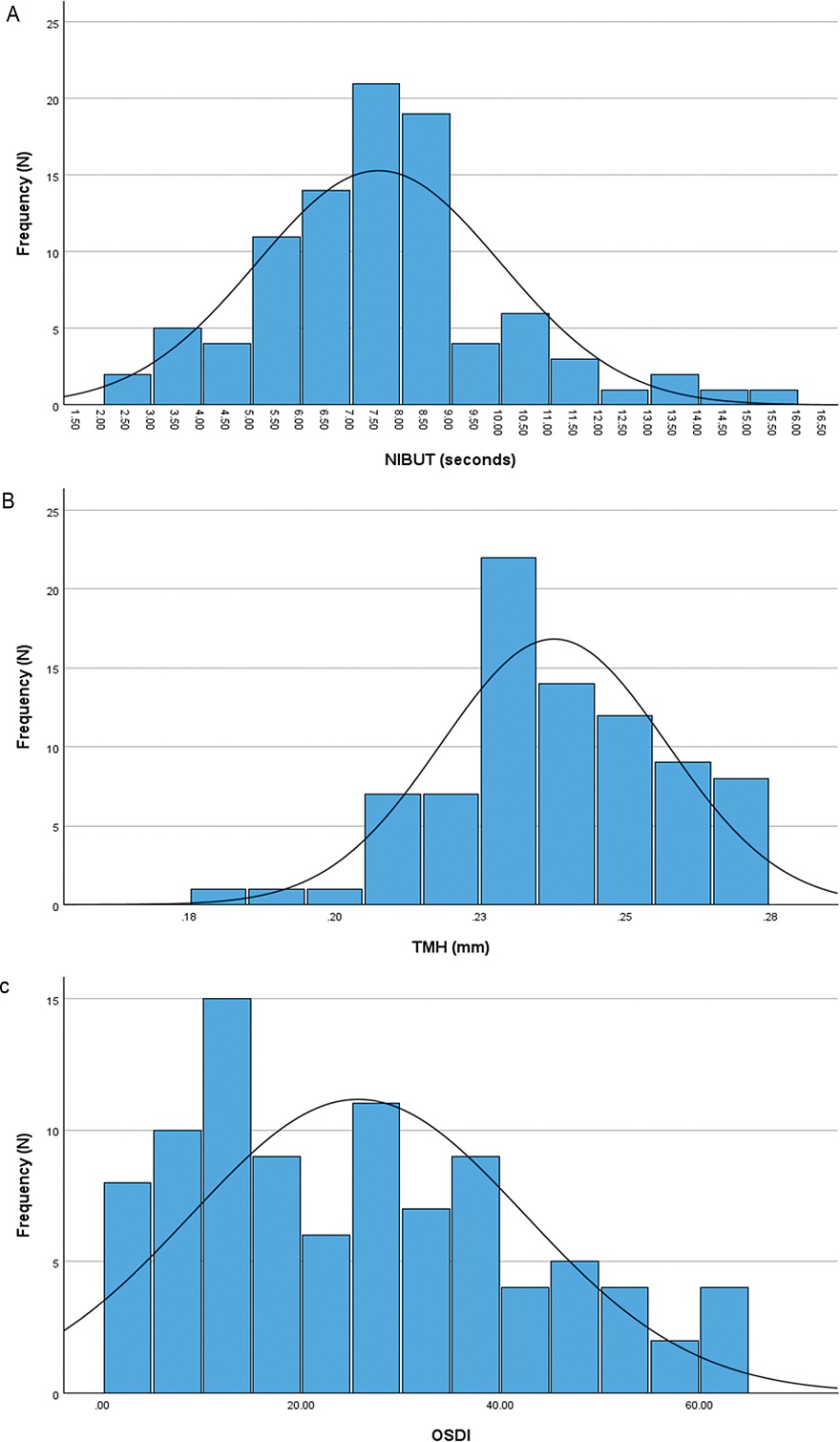
Distribution of NIBUT(A), TMH(B), OSDI(C) in the total participants.NIBUT: non-invasive tear film break-up time, TMH: tear meniscus height, OSDI: Ocular Surface Disease Index
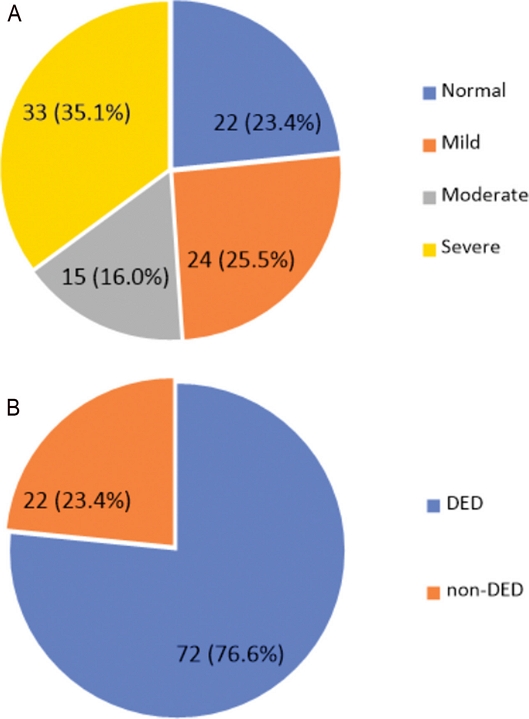
Fig. 3(A)는 OSDI의 점수에 따라 안구건조증 정도를 중증(Severe), 중등도(Moderate), 경도(Mild), 그리고 정상(Normal)으로 구분한 결과이다. OSDI의 점수에 따른 안구건조증의 정도는 중증이 33안(35.1%), 중등도가 15안(16.0%), 경도가 24안(25.5%) 그리고 정상이 22안(23.4%)이었다. OSDI 점수에 따라 안구건조증 유무로 나눈 결과는 안구건조증(13~100점)으로 평가된 경우가 72명(76.6%)이었고, 정상(0~12점)으로 평가된 경우가 22명(23.4%) 이었다. Fig. 3(B)에 안구건조증 유무에 따른 대상자의 비율을 나타내었다.
2. 안구건조증 유무에 따른 NIBUT와 TMH의 비교
Table 3에는 안구건조증 유무에 따라 NIBUT, NIF-BUT와 TMH를 비교하였다. 안구건조증 그룹에서 NIBUT는 7.12±2.06초이었고, 정상 그룹에서는 평균 8.97±3.08초로 통계적으로 유의한 차이를 보였다(p=0.014). 또한, 두 그룹에서 NIF-BUT는 각각 평균 4.70±1.56초와 6.75±3.12초를 보였다(p<0.001). 그러나, TMH는 안구건조증 그룹에서 평균 0.237±0.026 mm로 정상 그룹의 평균 0.245±0.014 mm와 유의한 차이는 없었다(p=0.235).
3. 안구건조증 정도에 따른 NIBUT와 TMH의 비교
Table 4에는 안구건조증 정도에 따라 NIBUT, NIF-BUT와 TMH를 비교하였다. NIBUT는 정상 그룹에서 8.97±3.08초이었고, 경도는 7.75±1.99초, 중등도는 6.85±2.66초, 중증 안구건조증은 6.78±1.73초이었다. 또한, NIF-BUT는 정상 그룹에서 6.75±3.12초이었고, 경도는 5.12±1.73초, 중등도는 4.50±1.36초, 중증 안구건조증은 4.50±1.49초이었다. 특히 사후분석 결과, 정상 그룹의 NIBUT와 NIF-BUT는 중등도 그리고 중증 안구건조증 그룹과 유의한 차이를 보였다(Scheffe and Bonferroni Post-hoc tests, both p<0.050). TMH는 정상 그룹에서 0.245±0.014 mm이었고, 경도는 0.236±0.022 mm, 중등도는 0.239±0.016 mm, 중증안구건조증은 0.234±0.021 mm로 유의한 차이는 없었다(p=0.295).
4. 성별, 콘택트렌즈 착용과 굴절수술에 따른 NIBUT와 TMH의 비교
Table 5에는 성별, 콘택트렌즈의 착용, 그리고 굴절수술 유무에 따른 NIBUT, NIFBUT와 TMH의 평균을 비교하였다. 남성에서 NIBUT는 7.50±2.73초이었고, 여성에서는 평균 7.59±2.22초 통계적으로 유의한 차이는 없었다(p=0.857). 또한, 두 그룹에서 NIF-BUT는 각각 평균 5.53±2.42초와 4.89±1.95초를 보였다(p=0.169). TMH는 남성에서 평균 0.235±0.018 mm로 여성의 0.240±0.020 mm와 유의한 차이는 없었다(p=0.336). 콘택트렌즈 착용 유무에 따른 비교에서는 콘택트렌즈 착용 그룹에서 NIBUT는 7.35±1.88초이었고, 비착용 그룹에서는 평균 7.65±2.71초 통계적으로 유의한 차이는 없었다(p=0.532). 그러나, 두 그룹에서 NIF-BUT는 각각 평균 4.52±1.41초와 5.53±2.44초 통계적으로 유의한 차이를 보였다(p=0.013). TMH는 착용 그룹에서 평균 0.240±0.022 mm로 비착용 그룹의 평균 0.236±0.018 mm와 유의한 차이는 없었다(p=0.404). 굴절수술 여부에 따른 비교에서는 굴절 수술을 받은 그룹에서 NIBUT는 7.32±2.12초이었고, 굴절 수술을 받지 않은 그룹에서는 평균 7.63±2.56초 통계적으로 유의한 차이는 없었다(p=0.567). 또한, 두 그룹에서 NIF-BUT는 각각 평균 5.09±2.22초와 5.22±2.20초 통계적으로 유의한 차이는 없었다(p=0.810). TMH도 굴절 수술을 받은 그룹에서 평균 0.235±0.021 mm로 굴절 수술을 받지 않은 그룹의 평균 0.239±0.019 mm와 유의한 차이는 없었다(p=0.456).
본 연구는 대학생을 대상으로 NIBUT와 TMH를 측정하여 눈물막의 객관적인 상태를 조사하였다. 그 결과 NIFBUT의 평균은 5.18±2.19초이었고, NIBUT는 7.55±2.45초이었다. 본 연구에서 사용된 Cornea550(Essilor, Creteil, France)를 이용하여 NIBUT을 측정한 Han 등[24]은 NIFBUT는 9.36±4.41초, 8.02±3.98초이었고, NIAvg-BUT는 11.58±3.72초, 11.92±3.12초인 결과와 Keratograph 5M을 이용한 측정은 Lee 등[25] 연구에서 NIF-BUT는 8.39±6.00초이었다.
OSDI의 점수가 12점 이상을 안구건조증이라고 판별하였을 때 안구건조증의 유무에 따라 NIBUT를 비교해 본 결과 정상안의 NIBUT는 평균 8.97±3.08초이었고, 13~100점까지의 안구건조증의 NIBUT는 평균 7.12±2.06초이었다. Hong 등[11]의 연구에서는 정상안의 NIBUT는 4.3±0.3초, 안구건조증은 2.0±0.2초이었고, Koh 등[26]의 연구에서는 정상안의 NIBUT는 9.7±6.70초, 안구건조증은 4.6±1.30초이었다. TFOS(tear film & ocular surface society)에 의하면, NITBUT를 측정하는 모든 기기 간에도 반복성이 보고되지는 않았고, 연구 간에 보고된 NITBUT의 범위는 4~19초로 광범위하다.[27] 따라서 본 연구에서의 기존 문헌들과 측정치는 다소 차이가 있는데, 이는 연구간 사용기기가 다른 점과 대상자가 동일하지 않아 생기는 차이이며, 제한적인 비교만 가능할 것으로 판단된다.
자각적 검사인 OSDI는 평균 25.69±16.79점으로 높은 수준으로 나왔으며, 남성은 19.76±15.75점이고, 여성은 30.67±16.14점으로 여성이 남성보다 높은 점수의 결과가 나왔다. OSDI를 점수로 구분하여 안구건조증의 정도를 정상, 경도, 중등도, 중증 안구건조증으로 나누어 비교해 본 결과 정상은 22명(23.4%)이었고 경도는 24명(25.5%), 중등도는 15명(16.0%), 중증 안구건조증은 33명(35.1%)이었으며, 중증의 결과가 가장 높은 비율을 차지하였다. 0~12점을 정상안으로 판별하였을 때 성별에 따른 안구건조증의 비율은 남성은 26명(60.5%), 여성은 36명(90.2%)로 남성보다 여성의 비율이 더 높았다. Yoon 등[18]의 논문에 의하면 전체 응답자 263명 중 OSDI 12점 이하의 정상은 130명(49.4%)이었고, 경도는 60명(22.8%), 중등도는 24명(9.1%), 중증은 49명(18.6%)이었으며, OSDI 점수 13점 이상의 건성안 증상을 호소하는 경우가 50.6%이었다. 본 연구에서는 13점 이상 건성안은 76.6%로 이전의 연구와 비교하여 높은 안구건조증 유병률을 보였다. OSDI의 점수가 12점 이상을 안구건조증이라고 판별하였을 때 안구건조증의 유무에 따라 TMH를 비교해 본 결과 정상안의 TMH는 평균 0.245±0.014 mm이었고, 13~100점까지의 안구건조증의 TMH는 평균 0.237±0.026 mm이었다. Kim 등[28]의 결과에서 Cirrus OCT로 측정한 평균 TMH는 0.292±0.100 mm와 0.288±0.099 mm이었고, Spectralis OCT로 측정한 평균 TMH는 0.245±0.066 mm와 TMH는 0.244±0.061 mm이었다. 검사에 사용한 두 기기는 서로 대치하여 사용할 수 없을 것으로 나타났다. Kim 등[23]의 결과에서 정상안은 0.250±0.082 mm 수성결핍 안구건조증(ADDE)은 0.203±0.043 mm 마이봄샘기능장애(MGD)는 0.272±0.118 mm, 수성결핍/마이봄샘기능장애 안구건조증(ADDE/MGD)은 0.203±0.051 mm이었다. Koh 등[29]의 연구에 의하면 NIKBUT 측정할 때 눈을 감지 않고 계속 뜨고 있어야 하므로 깜빡임 지연에 의한 자극감으로 수분이 부족한 안구건조증 환자도 반사성 눈물이 생성되어 TMH를 증가시켰을 가능성이 있다고 하였다. 본 연구에서는 NIBUT를 측정하고 이후에 TMH를 측정하여 이와 같은 반사성 눈물로 안구건조증 그룹의 TMH가 정상에 비해 낮게 측정되었으나 통계학적으로 유의한 차이는 없었던 것으로 생각된다.
본 연구의 제한점으로는 첫째, 일부 대학생들을 대상으로 측정하였으므로 연구 결과를 일반화하는데 어려움이 있다. 둘째, NIBUT를 찍은 후 충분한 휴식시간 없이 TMH를 측정하여 반사성 눈물의 작용으로 인한 영향을 완전히 배제할 수 없었다. 셋째, 영상단말기 사용시간 등 구체적인 추가 설문을 실시하지 못하여 영상단말기 사용시간에 따른 비교를 하지 못한 점을 들 수 있겠다.
결 론
본 연구에서는 대학생들을 대상으로 OSDI를 이용한 안구건조증 유병률은 94명 중 72명(76.6%)으로 나타났다. 안구건조증 유무에 따른 NIBUT와 NIF-BUT는 통계적으로 유의한 차이를 보였고, 정상안에 비해 안구건조증이 있는 경우 TMH가 낮았지만 유의한 차이가 없었다. 또한 성별, 콘택트렌즈 착용, 굴절 교정 수술 여부와 같이 안구건조증에 영향을 줄 수 있는 조건에서 눈물막 상태를 정량적으로 비교하였고 유의한 차이는 없었다. 비침습적 안구 표면 측정 장비를 이용하여 눈물막파괴시간과 눈물띠 높이를 측정하여 정량화된 수치와 건성안 등급 분포도를 확인할 수 있었으며, 객관화된 광학 장비를 활용한 안구건조증 연구는 눈물막에 영향을 주는 인자들에서 자유롭고 오차가 적으며 짧은 시간 내에 정량화된 분석이 가능하므로 앞으로도 안구건조증 연구에 핵심적인 기술로 활용될 것으로 생각된다.
연구대상자의 제한점은 있으나 대학생의 안구건조증 경도, 중등도, 중증 등 건조증의 정도에 따라 눈물막의 정량화 된 수치를 조사해볼 수 있었다. 이는 안구건조증의 경향을 판단하는 데 도움이 될 수 있는 기초 자료로서 의미가 있다고 생각된다.
Acknowledgments
본 논문은 신자영의 석사학위 논문의 일부 발췌 논문임/본 논문의 일부내용은 2023년도 한국안광학회 하계학술대회에서 구연으로 발표되었음
References
-
Lemp MA, Baudouin C, Baum J, et al. The definition and classification of dry eye disease: report of the Definition and Classification Subcommittee of the International Dry Eye Workshop (2007). Ocul Surf. 2007;5(2):75-92.
[https://doi.org/10.1016/s1542-0124(12)70081-2]

-
Park JH, Kim JH, Hong KH. A study on the dry eye disease and the quality of life of university students. Korean J Vis Sci. 2016;18(2):215-222.
[https://doi.org/10.17337/JMBI.2016.18.2.215]

-
Schiffman RM, Christianson MD, Jacobsen G, et al. Reliability and validity of the Ocular Surface Disease Index. Arch Ophthalmol. 2000;118(5):615-621.
[https://doi.org/10.1001/archopht.118.5.615]

-
Ngo W, Situ P, Keir N, et al. Psychometric properties and validation of the standard patient evaluation of eye dryness questionnaire. Cornea. 2013;32(9):1204-1210.
[https://doi.org/10.1097/ICO.0b013e318294b0c0]

-
Sakane Y, Yamaguchi M, Yokoi N, et al. Development and validation of the dry eye-related quality-of-life score questionnaire. JAMA Ophthalmol. 2013;131(10):1331-1338.
[https://doi.org/10.1001/jamaophthalmol.2013.4503]

- Kim TH, Han JH, Ye KH, et al. Study on the reliability and usefulness of schirmer test and BUT test. Korean J Vis Sci. 2009;11(1):25-33.
-
Lee JH, Hyun PM. The reproducibility of schirmer test. Korean J Ophthalmol. 1988;2(1):5-8.
[https://doi.org/10.3341/kjo.1988.2.1.5]

-
Patel S, Murray D, McKenzie A, et al. Effects of fluorescein on tear breakup time and on tear thinning time. Optom Vis Sci. 1985;62(3):188-190.
[https://doi.org/10.1097/00006324-198503000-00006]

-
Wolffsohn JS, Arita R, Chalmers R, et al. TFOS DEWS II diagnostic methodology report. Ocul Surf. 2017;15(3): 539-574.
[https://doi.org/10.1016/j.jtos.2017.05.001]

-
Mengher LS, Bron AJ, Tonge SR, et al. Effect of fluorescein instillation on the pre-corneal tear film stability. Curr Eye Res. 1985;4(1):9-12.
[https://doi.org/10.3109/02713688508999961]

-
Hong J, Sun X, Wei A, et al. Assessment of tear film stability in dry eye with a newly developed keratograph. Cornea. 2013;32(5):716-721.
[https://doi.org/10.1097/ICO.0b013e3182714425]

-
Downie LE. Automated tear film surface quality breakup time as a novel clinical marker for tear hyperosmolarity in dry eye disease. Investig Ophthalmol Vis Sci. 2015;56(12):7260-7268.
[https://doi.org/10.1167/iovs.15-17772]

-
Mainstone JC, Bruce AS, Golding TR. Tear meniscus measurement in the diagnosis of dry eye. Curr Eye Res. 1996;15(6):653-661.
[https://doi.org/10.3109/02713689609008906]

-
Ibrahim OMA, Dogru M, Ward SK, et al. The efficacy, sensitivity, and specificity of strip meniscometry in conjunction with tear function tests in the assessment of tear meniscus. Investig Ophthalmol Vis Sci. 2011;52(5):2194-2198.
[https://doi.org/10.1167/iovs.10-5986]

-
Park CW, Kim H. Analysis of tear meniscus using optical coherence tomography after cataract surgery. J Korean Ophthalmic Opt Soc. 2018;23(4):503-509.
[https://doi.org/10.14479/jkoos.2018.23.4.503]

-
Kim H, Kim SJ. Management of eye and vision symptoms caused by online learning among college students during COVID-19 pandemic. J Korean Ophthalmic Opt Soc. 2021;26(1):73-80.
[https://doi.org/10.14479/jkoos.2021.26.1.73]

-
Kim SJ, Kim H. Effect of increased use of video terminal on eyes and mental health during COVID-19 pandemic. J Korean Ophthalmic Opt Soc. 2021;26(2):113-120.
[https://doi.org/10.14479/jkoos.2021.26.2.113]

-
Yun CM, Kang SY, Kim HM, et al. Prevalence of dry eye disease among university students. J Korean Ophthalmol Soc. 2012;53(4):505-509.
[https://doi.org/10.3341/jkos.2012.53.4.505]

-
Kim JM. Association between smartphone use time and the prevalence of dry eye in young adults during the COVID-19 pandemic. Korean J Vis Sci. 2021;23(3):345-354.
[https://doi.org/10.17337/JMBI.2021.23.3.345]

-
Kim JM. Analysis of the suitability of the SPEED questionnaire for the screening test of dry eye in young adults. Korean J Vis Sci. 2021;23(4):577-588.
[https://doi.org/10.17337/JMBI.2021.23.4.577]

-
Hyon JY, Kim HM, Lee D, et al. Korean guidelines for the diagnosis and management of dry eye: development and validation of clinical efficacy. Korean J Ophthalmol. 2014;28(3):197-206.
[https://doi.org/10.3341/kjo.2014.28.3.197]

-
Jeong S, Lee SB. Reliability of a new non-invasive tear film break-up time measurement using a keratograph. J Korean Ophthalmol Soc. 2016;57(9):1354-1360.
[https://doi.org/10.3341/jkos.2016.57.9.1354]

-
Kim J, Kim JY, Seo KY, et al. Location and pattern of non-invasive keratographic tear film break-up according to dry eye disease subtypes. Acta Ophthalmol. 2019;97(8):1089-1097.
[https://doi.org/10.1111/aos.14129]

-
Han SH, Kim BH, Park SM, et al. Comparison of NIBUT and high order aberration between two different contact lens materials. J Korean Ophthalmic Opt Soc. 2019;24(4):381-390.
[https://doi.org/10.14479/jkoos.2019.24.4.381]

-
Lee R, Yeo S, Aung HT, et al. Agreement of noninvasive tear break-up time measurement between Tomey RT-7000 auto refractor-keratometer and Oculus Keratograph 5M. Clin Ophthalmol. 2016;10:1785-1790.
[https://doi.org/10.2147/OPTH.S110180]

-
Koh S, Ikeda C, Fujimoto H, et al. Regional differences in tear film stability and meibomian glands in patients with aqueous-deficient dry eye. Eye Contact Lens. 2016;42(4): 250-255.
[https://doi.org/10.1097/ICL.0000000000000191]

-
Willcox MDP, Argueso P, Georgiev GA, et al. TFOS DEWS II tear film report. Ocul Surf. 2017;15(3):366-403.
[https://doi.org/10.1016/j.jtos.2017.03.006]

-
Kim JH, Choi KR, Jun RM, et al. Repeatability and reproducibility of tear meniscus evaluations using two different spectral domain-optical coherence tomography. J Korean Ophthalmol Soc. 2019;60(10):929-934.
[https://doi.org/10.3341/jkos.2019.60.10.929]

-
Koh S, Ikeda C, Watanabe S, et al. Effect of non-invasive tear stability assessment on tear meniscus height. Acta Ophthalmol. 2015;93(2):135-139.
[https://doi.org/10.1111/aos.12516]