비사시성 시기능이상자의 시기능훈련 단계에 따른 안정피로 증상 완화 분석
초록
본 연구는 여러 단계의 다양한 시기능훈련 중 어떤 종류의 훈련이 안정피로 증상 개선에 영향을 미치는지 조사하였다.
비사시성으로 안정피로 증상을 가진 22명(22±6.99세)을 대상으로 3개월 동안 신체활동훈련, 조절훈련, 융합훈련으로 단계적으로 시기능훈련을 진행하였다.
시기능훈련이 진행됨에 따라 조절용이성과 주시운동 기술을 제외한 전반적인 시각기능 기술이 향상되었으며 시력저하 증상도 감소하였다. 시기능훈련이 진행됨에 따라 조절 및 주시운동 기술을 포함한 전반적인 시기능이 향상되었고 안정피로 증상도 감소했다. 시력저하의 완화에 영향을 미친 시기능훈련은 조절훈련과 융합훈련이었으며 신체활동훈련은 시력저하의 완화에 잠재적인 효과가 있었지만 통계적으로 유의하지는 않았다.
안정피로 증상은 시기능훈련 세션의 수가 증가함에 따라 완화되며 조절훈련과 융합훈련의 영향을 많이 미치는 것으로 나타났다.
Abstract
This study investigated which type of vision training (VT) among various stages of VT affects the improvement of symptoms of asthenopia.
Twenty-two non-strabismic participants (22±6.99 years old) with asthenopia symptoms underwent VT in stages for 3 months, including physical activity training, accommodation training, and vergence training.
As visual function training progressed, overall visual function skills except for accommodation ease and gaze motor skills improved, and visual impairment symptoms also decreased. As VT progressed, overall visual function, including accommodation and gaze motor skills, improved, and eye fatigue symptoms also decreased. The VT that affected the alleviation of visual impairment was accommodation training and vergence training, and physical activity training had a potential effect on the alleviation of visual impairment, but it was not statistically significant.
Asthenopia symptoms were alleviated as the number of VT sessions increased and were greatly affected by accommodation training and vergence training.
Keywords:
Vision therapy, Asthenopia relief, Physical training, Accommodation training, Vergence training키워드:
시기능훈련, 안정피로 완화, 신체(활동)훈련, 조절훈련, 융합훈련서 론
눈으로 들어온 빛은 망막신경절 세포를 자극하고 시신경으로 전기신호가 이동한다. 두 눈에서 형성된 전기신호는 시신경을 지나 시교차, 외측무릎체, 시각피질로 시냅스를 형성한다.[1] 시각계는 이미지를 지각하는 것으로 끝나는 것이 아닌 3차원적으로 시각공간 세계로 변환하고 지각인지한다.[2]
시기능은 시각효율기술, 시각정보처리기술로 분류할 수 있으며, 세부적으로 17가지의 기술로 안구통제기술, 원거리 초점기술과 초점유지기술, 근거리 초점기술과 초점유지기술, 원거리 안구정렬기술과 안구정렬유지기술, 근거리 안구정렬기술과 안구정렬유지기술, 시력, 주변시, 입체시, 색각시, 일반시각-운동기술, 미세시각-운동기술, 시지각기술, 시각통합기술로 이루어져 있다. 시각효율기술은 굴절력, 조절기능, 이향운동기능, 안구운동기능 등이 있다.[3] 시각효율기술의 이상 시 나타나는 증상은 독서나 학습, 서류 작업 등의 근거리 작업시 집중하기 어렵고 독서시 이해력의 저조와 시각적인 불편함, 흐림, 복시, 졸음, 두통이 나타나며, 근거리 작업을 회피할 수 있다.[4,5] 안정피로의 증상은 시효율기술 이상 중 조절이상, 이향운동이상등과 높은 연관성이 가진다.[6]
안정피로는 시각계와 관련된 다양한 증상을 설명하고 주관적인 감각으로 정의되고 있다. 흔한 안정피로의 증상은 눈의 피로, 작열감, 두통, 충혈, 광 공포증, 흐림, 눈꺼풀 경련, 안구건조 등 다양하다.[7] 안정피로의 증상으로 독서, 학습, 서류작업, 컴퓨터 작업, 섬세한 작업, 다양한 모바일 기기 사용 등의 근거리 작업에 영향을 미치고 있다.[8] 안정피로의 증상으로 근거리 작업에 부정적인 영향을 줌으로써 삶의 질에도 영향을 미치고 있지만 이에 대한 사회인식이 아직까지 많이 저조하며 이로 인한 공중보건의 문제로 대두될 수 있다.[9] 굴절이상, 조절이상, 이향운동이상 등의 시기능이상은 흐림, 지속적인 선명도 유지를 어렵게 하거나 주시목표가 달라질 때 선명도가 지체되거나 눈의 피로, 두통 등의 안정피로 증상이 나타난다.
이러한 시기능이상 요인으로 흐릿함, 두통 및 시력의 저하 등 안정피로 증상을 가진 대상자들에게 시기능훈련을 실시한 결과 안정피로가 완화되었다.[10] 시기능훈련은 뇌의 신경가소성을 기반으로 시각계 구조와 기능의 변화가 시각피질의 변화를 나타내 시기능을 개선시키며 시각효율성을 극대화와 시각정보처리를 향상시킨다.[11,12]
시기능이상으로 발생되는 안정피로 증상을 완화시킬 수 있는 다양한 방법 중 시기능훈련을 채택한 선행연구는 있었지만, 안정피로의 증상을 완화시킬 수 있는 시기능훈련 단계를 알아보는 연구는 이뤄지지 않았다. 따라서 본 연구는 다양한 시기능훈련 중 어떤 종류의 훈련이 안정피로 증상의 완화에 영향을 미치는지에 대해 알아보고자 한다.
대상 및 방법
1. 대상
연구에 참여를 희망하는 안정피로의 증상을 가진 22명(22±6.99세, 치료군 13명, 위약군 9명)의 대상자이며, 비사시성이고 시기능에 영향을 미치는 안질환이 없는 자이다.(Table 1) 대상자들은 연구에 참여하기 전 시기능평가를 통해, 조절용이부족과 이향운동용이부족으로 분류되었다.
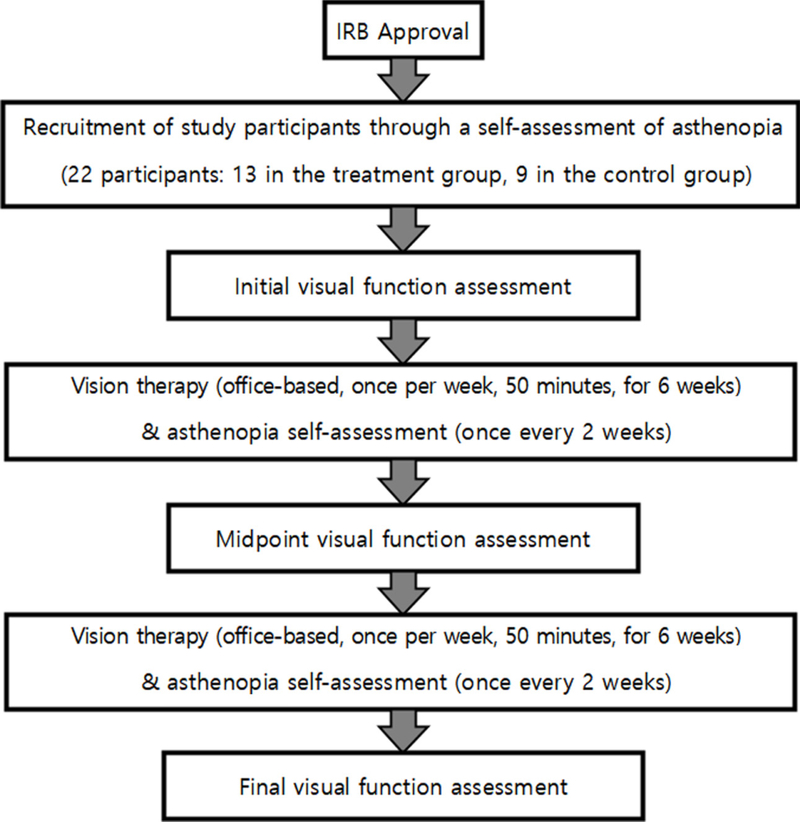
본 연구의 대상에 포함되거나 제외기준을 Table 1에 제시하였다. 본 연구는 각 참가자로부터 연구 관련 데이터 수집 전에 서면 동의를 얻었으며, 미성년자는 부모 또는 보호자에게 동의를 얻었다. 이 연구는 대구가톨릭대학교 IRB센터에서 승인(No : CUIRB – 2024 – 0013)을 받은 후 전북특별자치도 전주시에 위치한 한국시기능훈련 나래센터에서 진행하였다. 연구 진행 흐름도를 Fig. 1에 제시하였다.
2. 방법
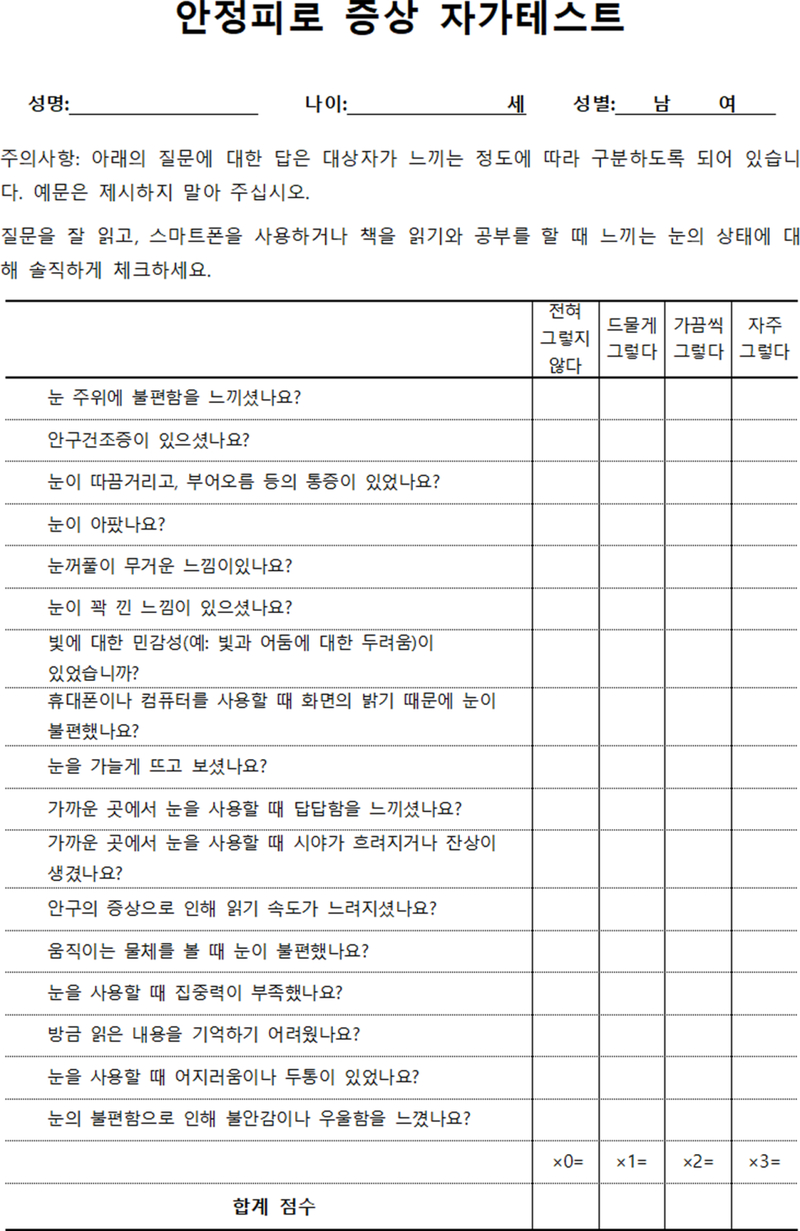
본 연구에 사용된 안정피로 자가진단 평가도구는 시각계와 관련된 다양한 안정피로 증상을 기반으로 안정피로를 정의하고, 이를 정형화된 설문 방식으로 측정하기 위해 선행연구를 토대로 개발되었다. 해당 도구는 총 739명의 참여자를 대상으로 수행된 Rasch 분석을 통해 신뢰도와 타당도를 확보하였으며, 설문지는 총 4단계 척도로 구성되어 있으며, 설문 항목은 총 17문항으로, 눈 증상 7문항, 시각적 증상 6문항, 전신 및 심리적 증상 4문항으로 되어 있다. 전체 설문 점수는 51점 만점이며, 안정피로 위험이 있는지를 판단하기 위한 컷오프 임계값은 12.5점으로 설정되어 있다. 해당 평가도구는 참가자에게 시간적 부담을 줄이기 위해 전체 소요시간이 3분 이내로 간소화되었으며, 연구자는 피험자들이 자가보고 형식으로 쉽게 작성할 수 있도록 설계하였다. 본 연구에서는 Figure 2에서 제시된 바와 같이 이 자가진단 설문을 사용하여 안정피로 증상의 정도를 평가하였다.[13]
조절력 평가는 20/30의 단일 근거리 시표를 가지고 눈 앞에서 시작해서 일정한 속도로 피검자의 눈 앞까지 전진하는 Donder's의 Push-up 방법으로 평가하였으며, Donder's의 나이에 따른 조절력, Hofstetter의 최소 조절력 공식을 이용하여 이상 유무를 판단하였다.
조절용이 평가는 Accommodative Rock Card 20/30(Bernell, USA), ±2.00 D flipper(Bernell, USA), 초시계를 사용하였다. 20/30의 시표를 눈 앞 40cm에 유지하고 Flipper를 반전하여 1분 동안 읽을 수 있는 횟수를 기록한다. 조절용이는 연령과 인지능력과 관련이 있으며, 연령이 낮을수록 조절용이의 결과가 낮다는 선행연구에 참고하여 평가를 진행하였다.[14] 평가도구는 Fig. 3에 제시하였다.
눈모임 평가는 Donder's의 Push-up 방법을 사용하였고 주시타겟과 자를 이용하여 피검자가 복시로 느껴지고 주시하던 두 눈의 시선이 어긋날 때와 눈에서 멀어질 때 다시 하나로 보일 때를 각 기록하였다. 평가결과는 나이와 상관없이 5cm 이하를 정상값으로 평가한다.
양성/음성 이향운동평가는 20/30의 근거리 단일 시표와 Complete Horizontal Prism Bar(Bernell, USA)를 사용하였다. 20/30의 근거리 시표를 40 cm에 유지한 뒤 프리즘바를 피검자 눈앞에 1 △부터 증가시켜 근거리 단일시표가 두 개로 인식될 때 프리즘을 감소시켜 다시 하나로 회복되었을 때를 기록한다.
이향운동용이 평가는 Fixation Vectogram No.9(Bernell, USA)와 3△B.I/12△B.O Flipper(Bernell, USA), 초시계를 사용했다. 편광안경을 착용 후 Fixation Vectogram No.9를 눈 앞 40 cm에 유지하고 플리퍼를 반전하여 1분동안 4,6번의 문자가 선명한 횟수를 기록한다. 1분간 15 CPM(cycle per minite) 이상을 정상범위로 판정한다.
발달안구운동 평가는 Developmental Eye Movement test(Bernell, USA)와 초시계를 사용하였다. 발달안구운동 평가는 수직평가인 A와 B, 수평평가인 C로 구성되어 있고, 각 과제를 수행한 시간을 기록후 비율을 동 나이기준 표준집단과 비교한다.
본 연구는 한국시기능훈련 나래센터에서 3개월 동안 이루어졌으며, 주 1회, 50분, 1:1로 진행하였다. 1개월 차에는 신체활동, 2개월 차에는 조절훈련, 3개월 차에는 융합훈련으로 설계하였다. 시기능훈련의 단계는 연속형이며, 이는 Arthur Marten Skeffington의 시각모델인 Four Circle을 기반으로 설계하였다.
신체활동훈련에 사용된 프로그램은 Suny visual motor, Randolph suffle, Pegboard activities, Hartchart reading 진행하였다. Suny visual motor, Pegboard activities, Hartchart reading는 Trampoline을 사용하여 박자와 전정기관을 자극하였다.
조절훈련은 공간을 이용한 조절훈련과 렌즈를 이용한 조절훈련으로 설계되었으며 두 눈을 개별적으로 동등하게 만들고 두 눈의 정확성과 효율성을 높이는 것이다. 조절훈련 프로그램은 Far-near hartchart, Loose lens rock, Wachs mental minus을 진행하였다.
융합훈련은 양성/음성 융합여력, 이향운동용이 중심으로 진행하였으며, Variable Quoits Vectogram(SOV2, Bernell USA), Aperture Rule Trainer Kit(BC1050BK,Bernell, USA)를 사용하였다.
위약군은 치료군과 동일하게 주 1회, 50분, 1:1로 진행하였다. 치료군과 차이는 1개월차 신체활동에서는 신체자극을 일으키지 않게 설계하였으며, 2개월 차와 3개월 차의 조절훈련과 융합훈련에서는 훈련에 자극을 일으키지 않게 광학렌즈와 프리즘을 사용하지 않았다.
시기능훈련에 사용된 광학렌즈와 프리즘 대신에 Plano 평면렌즈를 사용하였으며, 조절의 자극에 최소화하기 위해 큰 문자 시표를 사용하였다.
본 연구에서 수집된 자료들을 분석하기 위해 SPSS 30.0을 이용하였다. 안정피로 자가진단 평가 결과와 시기능훈련 초기·중기·후기의 3회 시기능평가 자료를 비교 분석하였으며, 안정피로와 시기능훈련 간의 관계를 파악하기 위해 상관분석을 실시하였다. 동일한 대상자에게 시간의 흐름에 따라 반복적으로 시기능을 측정하였기 때문에 반복측정 분산분석(Repeated Measures ANOVA)을 적용하였고, 시기능훈련의 전과 후 차이를 분석하기 위해 대응표본 t검정(Paired Sample t-test)을 병행하여 실시하였다. 본 연구에 참여한 대상자가 30명 이하의 소규모이며 정규분포를 충족하지 않음으로 비모수 통계인 Spearman 상관분석과 Mann-Whi tney U test를 사용하였다. 모든 통계 결과는 평균(Mean)과 표준편차(SD)를 나타내며, 유의 수준은 *p<0.05로 하였다.
결과 및 고찰
1. 시기능훈련 단계에 따른 시기능의 변화
시기능훈련을 통해 치료군과 위약군의 조절력 변화를 확인하였으며 조절력의 이상은 독서 시 흐림 현상과 두통 등의 안정피로를 경험할 수 있기 때문에 단안 조절력으로 평가하였다. Fig. 4에는 시기능훈련을 통해 변화된 조절력을 나타내었다. 시기능훈련을 통해 치료군의 조절력은 단계별로 9.6 D, 11.08 D, 11.72 D로 점차 향상되었으며 본 연구의 시기능훈련이 종료되고 초기와 종료 시기능평가와 비교 시 18% 향상되었고 통계적으로 유의미하였다(p=0.01). 위약군은 11.4 D, 11.2 D, 그리고 11.3 D로 훈련의 단계가 진행됨에도 불구하고 거의 변화가 없었다. 증상이 있는 시기능이상자 가진 아동 221명을 대상으로 연구한 기존 연구에서 연구에 참여한 대상자의 74%가 조절이상으로 분류되었고, 사무실 기반의 시기능훈련을 통해 조절력이 개선되었다는 제시된 결과와 본 연구의 결과가 일치하였다.[15] 조절력은 학습과 학업성취도와 관련이 있는 만큼 조절 관련 평가를 예비검사로 수행하고 중재하는 것이 학습에 긍정적인 영향을 줄 것이라 본다.[16]
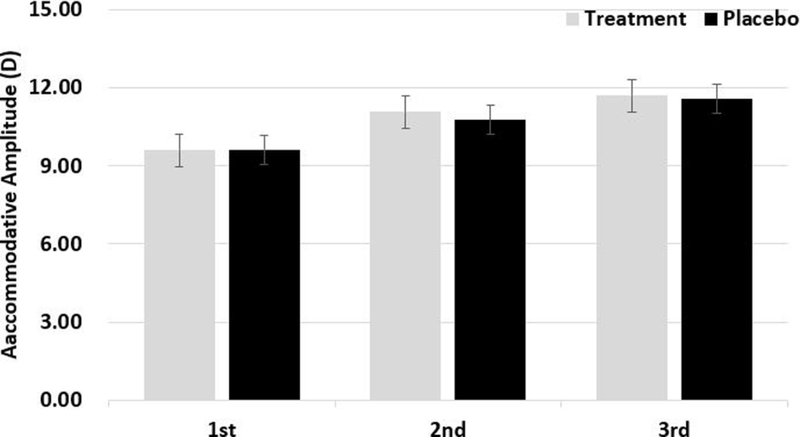
Changes in accommodative amplitude between the treatment and placebo groups after stepwise vision therapy.
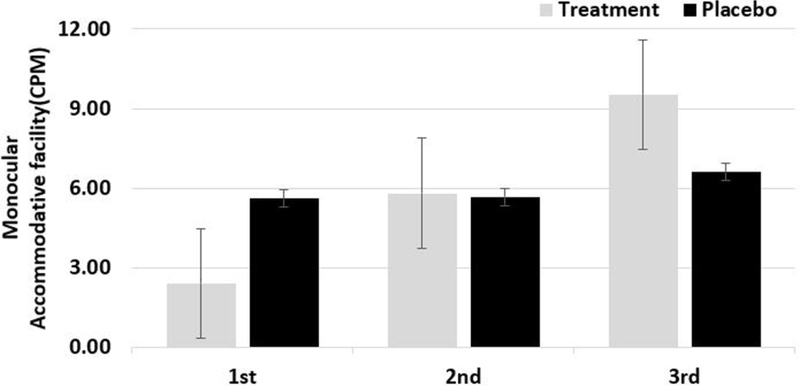
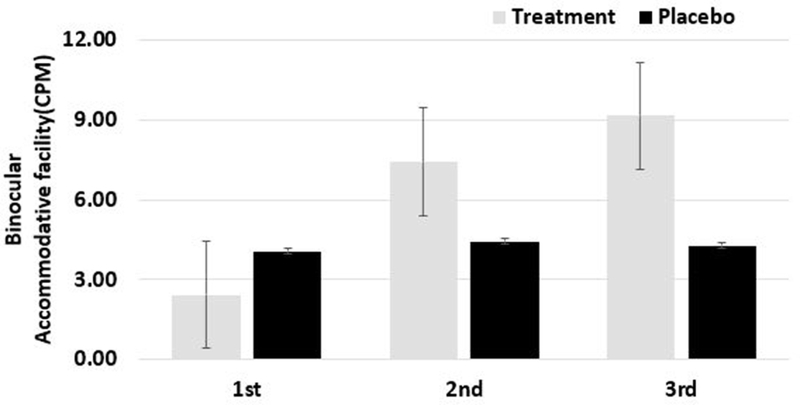
시기능훈련을 통해 단안 조절용이와 양안 조절용이의 변화를 살펴보았으며, Fig. 5과 6에 각각 나타내었다. 단안 조절용이 변화를 살펴보면, 치료군은 단안조절용이는 2.83 CPM에서 9.54CPM으로 75% 향상되었으나(p=0.001) 위약군은 5.61 CPM에서 6.61 CPM으로 변화가 작았다(p=0.34). 양안 조절용이는 치료군은 2.42 CPM에서 9.15 CPM으로 73% 향상된 반면(p=0,001) 위약군은 4.06 CPM에서 4.28 CPM로 거의 변화가 없었다(p=0.75). 사무실 기반의 시기교시 조절이상군으로 분류된 대상자의 조절용이능력을 향상시킨 선행연구의 제시된 결과와 본연구의 결과와 일치하였다.[15] 조절용이 능력이 저조하면 다양한 안정피로의 증상으로 독서와 학습에 부정적인 영향을 나타내며, 안정피로의 증상으로 독서와 학습에 어려움이 있는 대상자는 조절용이능력 평가가 필요하다.[17]
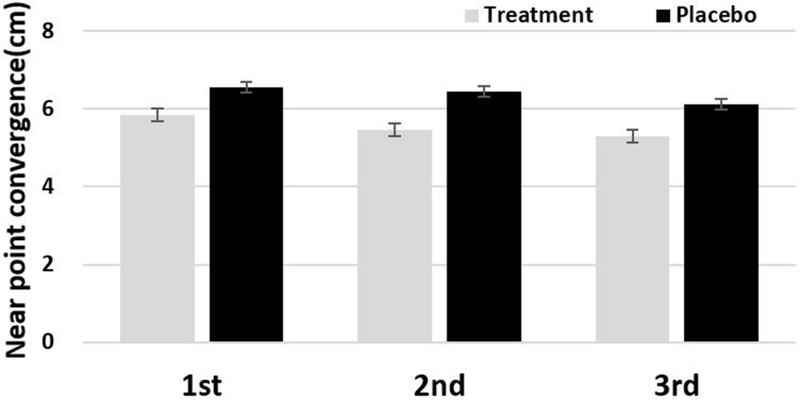
눈모임근점 이상은 안정피로와 간헐적인 흐림과 복시가 나타나며, 글씨가 움직여 보이는 등 근거리 작업에 어려움을 나타낸다.[18] 시기능훈련을 통해 변화된 눈모임 근점을 Fig. 7에 나타내었다. 치료군의 눈모임 근점은 시기능훈련 전 5.85 cm에서 시기능훈련 후 5.31 cm로 9%의 변화되었으며 이는 평균의 차이가 통계적으로 유의미하였다(p=0.008). 그러나 위약군은 6.56 cm에서 6.11 cm로 유의미한 향상이 없었다(p=0.49).
시기능훈련을 통해 치료군과 위약군의 양성/음성 이향 운동의 변화를 알아보았다. 양성/음성 이향운동은 목표점을 하나로 선명하게 유지하기 위한 융합여력이며, 눈모임과 눈벌림을 할 수 있는 힘을 측정하여 융합의 양과 질을 판단할 수 있다. 융합여력의 범위가 정상범위보다 미치지 못할 경우 여러 가지 양안시이상과 안정피로를 유발한다.[19] 따라서 시기능훈련으로 양성/음성 이향운동의 변화 정도를 비교하였으며, 그 결과를 Fig. 8A와 Fig. 8B에 각각 제시하였다. 시기능훈련 단계에 따라 치료군의 양성이향 운동은 근거리에서 33.8 △, 37.3 △, 그리고 42.7 △로 향상되었고 원거리에서도 23.1 △, 30.1 △, 그리고 34.5 △로 향상되어 유의미한 변화를 나타내었다(p<0.001). 치료군의 음성이향운동은 근거리에서 13.5 △, 12.8△, 그리고 14.6 △이며, 원거리에서 8.77 △, 8.15 △, 그리고 8.62 △이다. 치료군의 원거리와 근거리 모두 유의미한 변화를 보이지 않았다(p=0.11). 위약군의 음성이향운동은 근거리에서 14 △, 14.5 △, 그리고 14.3△이며, 원거리에서 8.4 △, 7.5 △, 그리고 7.5 △이다. 위약군의 원거리와 근거리 모두 유의미한 변화를 보이지 않았다(p=0.23).
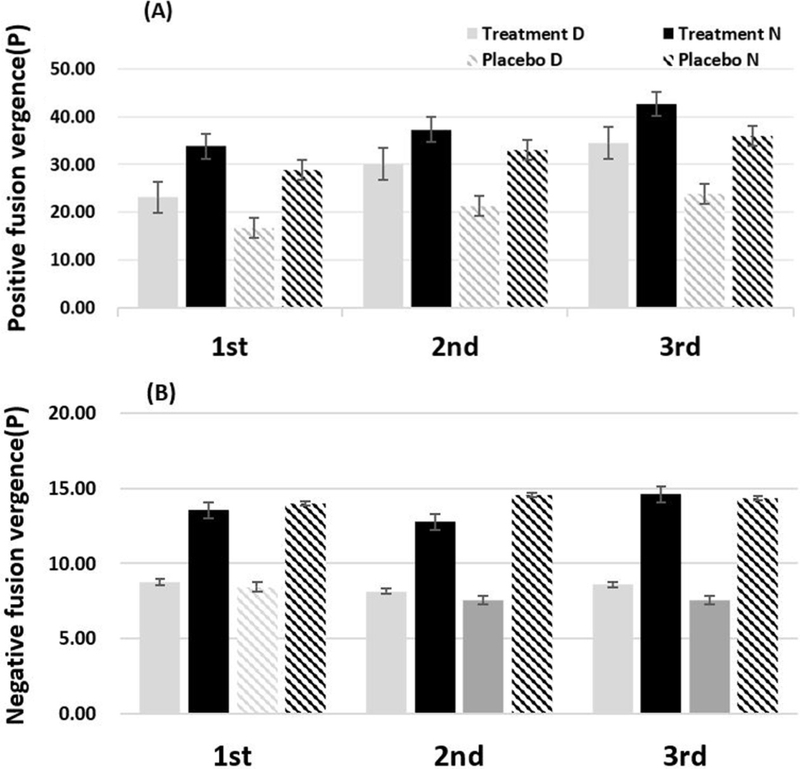
Changes in distance and near positive/negative vergence between treatment and placebo groups after VT. D and N indicate “distant” and “near,” respectively. (A) and (B) indicate positive and negative fusion vergence, respectively.
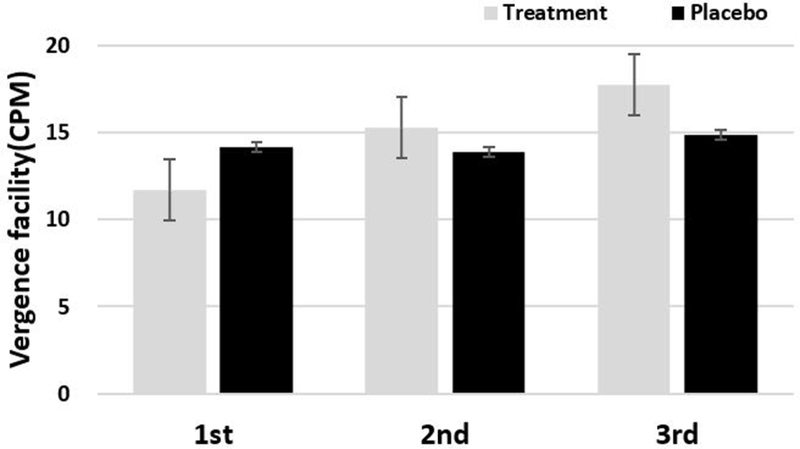
이향운동용이는 눈의 이향운동을 빠르고 정확하게 변화시킬 수 있는 능력으로 이향운동의 질적인 면을 확인할 수 있다. 이향운동용이의 이상은 안정피로와 간헐적인 흐림과 복시를 나타낼 수 있다.[20] 시기능훈련을 통해 치료군과 위약군의 이향운동용이의 변화는 Fig. 9에 제시하였다. 시기능훈련을 통해 치료군의 이향운동용이는 11.7 CPM, 15.3 CPM, 그리고 17.7 CPM으로 34% 향상되었다. (p<0.001) 위약군의 이향운동용이는 14.2 CPM, 13.9 CPM, 그리고 14.9 CPM로 향상된 결과가 나타나지 않았다. (p=0.542)
이향운동이상과 조절이상으로 분류된 시기능이상자들이 사무실 기반의 시기능훈련을 통해 이향운동과 조절훈련으로 이향운동용이 능력이 향상된 결과를 제시한 선행연구와 본 연구의 결과와 일치하였다.[21] 이향운동이상의 증상은 독서와 학습에 부정적인 영향을 미치는 것으로 보고되고 있으며, 이와 같은 증상으로 주의력 결핍과잉행동장애로 오진되기도 하여 시기능훈련을 통해 이향운동이상을 교정시키기 때문에 학습과 일상생활에 도움을 줄 수 있다.[22]
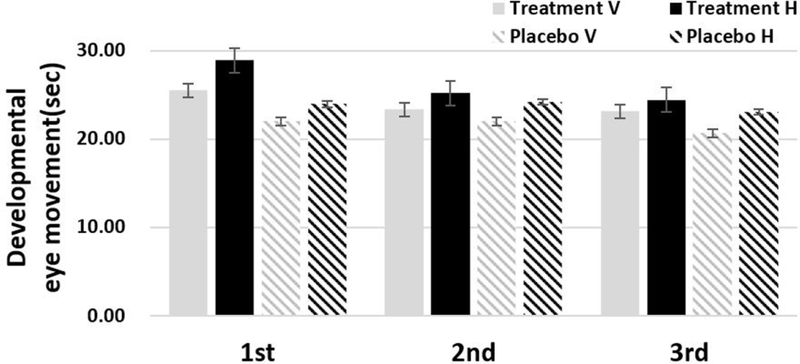
본 연구에 사용된 시기능훈련은 안구운동훈련을 별도로 실시하지는 않았으나 신체활동을 포함한 시기능훈련을 통한 수평평가에서 28.9초에서 24.7초로 15%의 안구운동능력이 향상되었으며 통계적으로 유의미한 수준이었다(Fig. 10). 기존 연구에서 시신경-전정-고유수용감각을 자극시켜주는 프로그램을 제공하여 독서 능력이 저조한 학생들의 독서 능력을 향상시킨 결과와 같이 본 연구는 트램폴린을 사용하여 눈과 전정기관을 자극하고 협응하여 안구운동의 향상의 결과와 일치하였다.[23]
2. 시기능훈련 단계에 따른 안정피로의 변화
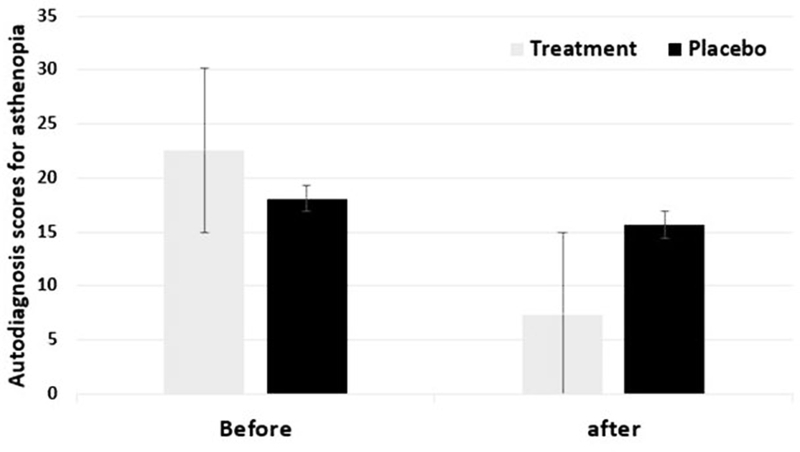
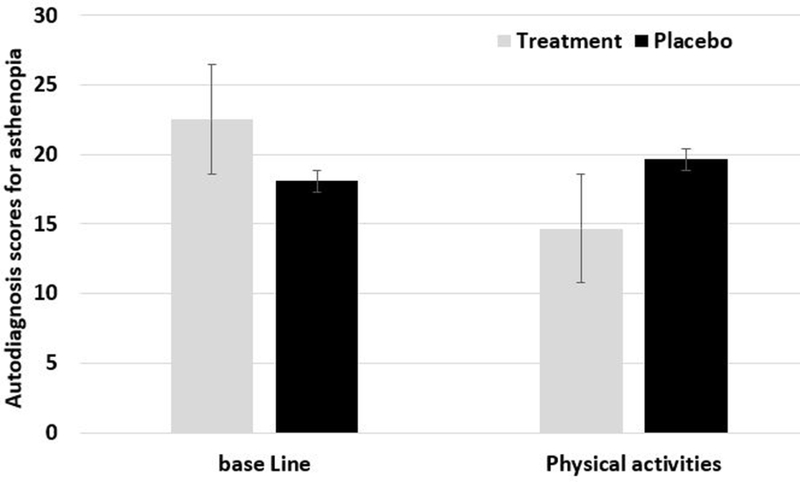
안정피로의 증상완화가 시기능훈련을 통해 변화되는 정도를 알기 위해 안정피로 자가진단 평가를 측정했으며, 연구에 참여한 22명의 대상자는 모두 안정피로의 증상을 가지고 있었다. Fig. 11은 시기능훈련의 전과 후의 안정피로 자가진단 점수의 변화를 나타내었다. 치료군은 시기능훈련 전 22.54점, 시기능훈련 후 7.38점으로 67% 안정피로의 증상이 감소하였다. 위약군은 시기능훈련 전 18.1점, 시기능훈련 후 15.7점으로 안정피로의 증상 변화가 있었다. 시기능이상의 증상으로 나타난 안정피로는 독서와 학습, 서류작업 등의 근거리 작업의 효율성에 영향을 미치는데, 이와 같은 결과로 편안한 양안시를 얻게 되어 근거리 작업을 효율적으로 할 수 있을 것으로 해석된다. 또한 Hossain 등은 양안시 이상이 있는 피검자는 주로 흐릿함, 두통, 눈의 피로가 나타나며, 시기능훈련은 양안시 이상과 그 증상을 개선시킬 수 있다는 결과를 제시하였고 본 연구의 결과가 일치하였다.[24]
안정피로의 증상 완화와 시기능훈련의 단계와의 연관성을 알아보기 위해 먼저 시기능훈련 중 신체활동을 통해 안정피로의 변화를 살펴보았으며, 그 결과를 Fig. 12에 제시하였다. 1개월간 신체활동 이후 안정피로와 조절계, 이향운동계, 안구운동계의 상관관계가 없었다. 하지만 신체활동이 안정피로의 증상 완화의 결과에 변화를 주어 잠재적인 영향을 나타낼 수 있다. 이는 신체활동은 신경계에 긍정적인 영향을 주며, 뇌 기능, 인지, 뇌의 구조적 개선을 나타내고 시각시스템에도 유사한 긍정적인 영향을 미칠 수 있다. 최근 아이들의 생활패턴이 야외활동 감소와 실내 활동이 증가되고 있지만 긍정적인 시각활동을 위해 신체활동을 장려하는 것이 좋다.[25]
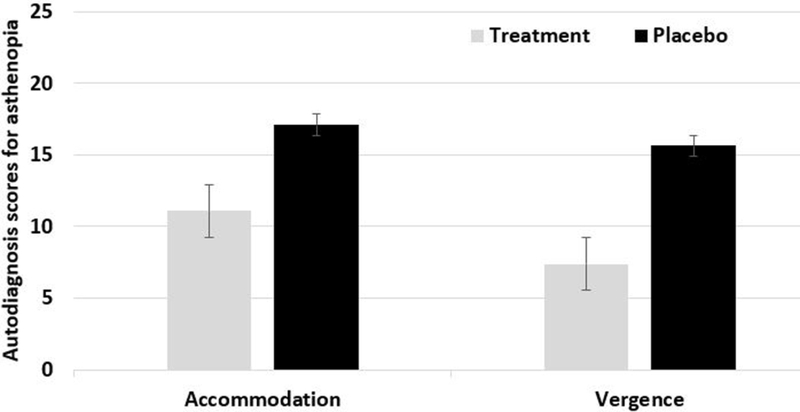
조절훈련을 통해 변화된 안정피로의 자가진단 점수를 Fig. 13에 제시하였다. 조절훈련으로 안정피로의 자가진단 평가 점수를 16.7점에서 13.5점으로 감소하여 치료군과 위약군의 평균의 차이가 유의미하였고(p=0.03), 단안조절용이(r=–0.479, p=0.024), 양안조절용이(r=–0.430, p=0.046)가 안정피로의 진단평가 점수와 상관관계가 있었다. 컴퓨터 사용 시간의 증가, 서류 작업 시간의 증가 등 근거리작업이 증가하고 있고 시기능이상 중 조절이상은 근거리작업의 증가와 관련이 있다. 이에 안정피로의 증상을 갖는 조절이상군이 조절훈련을 통해 조절기능의 향상과 안정피로의 증상이 장기적으로 감소한다는 선행연구와 같이 근거리 작업의 효율을 높이기 위해 시기능훈련이 필요하다고 판단된다.[4]
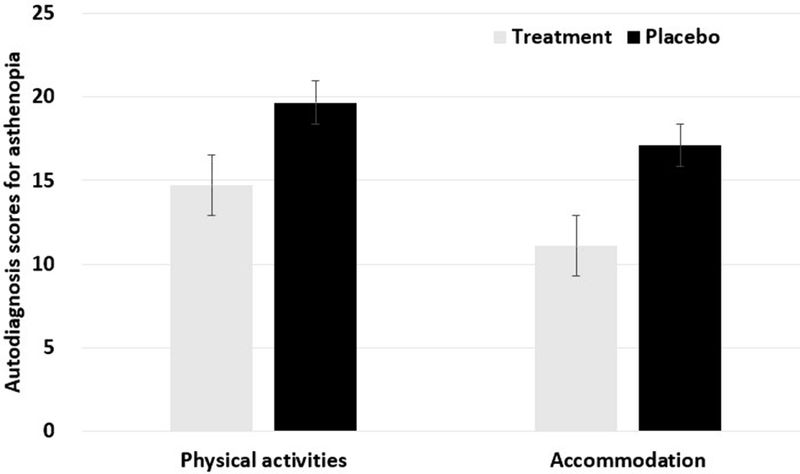
Comparison of physical activity and accommodation training in VT autodiagnosis scores of asthenopia.
융합훈련을 통해 안정피로 자가진단 평가점수의 변화를 Fig. 14에 제시하였다. 융합훈련은 안정피로 자가진단평가 점수를 13.5점에서 10.8점으로 20% 감소시켰고 치료군과 위약군의 평균의 차이가 통계적으로 유의미하였고(p=0.04), 안정피로의 자가진단점수는 단안조절용이와 상관관계가 있었다(r=–0.493, p=0.02). 선행연구에서 안정피로의 증상이 있는 이향운동이상군의 피검자들이 융합훈련을 통해 안정피로의 증상이 현저하게 감소하고 이향운동의 범위가 증가한 결과를 제시한 선행연구와 본 연구의 결과가 일치하였다.[26]
결 론
본 연구는 안정피로 증상을 호소하는 비사시성 시기능 이상자 가운데 안질환이 없는 대상자로 시기능훈련을 단계적으로 실시하고, 그에 따른 안정피로 증상의 완화 여부와 시기능 평가 항목들의 변화 양상을 함께 분석하였다.
기능훈련은 전반적으로 안정피로 감소에 효과가 있었으며, 특히 조절용이부족과 이향운동부족이 안정피로 증상과 밀접하게 연관되어 있음이 확인되었다. 시기능훈련의 세부 단계 중에서는 조절훈련과 융합훈련이 안정피로 증상을 유의하게 감소시켰고, 신체활동 훈련 또한 이향운동용이, 양성이향운동, 안구운동 능력 향상에 긍정적인 영향을 미치며 잠재적인 개선 효과를 보였다. 이러한 결과는 시기능이상 대상자에게 있어 시기능훈련이 안정피로 완화뿐 아니라 시기능 향상에도 도움이 될 수 있으며, 단계적이고 체계적인 접근이 필요하다는 점을 시사한다.
References
-
De Moraes CG. Anatomy of the visual pathways. J Glaucoma. 2013;22:S2-S7.
[https://doi.org/10.1097/IJG.0b013e3182934978]

- Suter PS, Harvey LH. Vision rehabilitation: multidisciplinary care of the patient following brain injury, 1st Ed. New York: Routledge, 2011;84-85.
- Scheiman M, Rouse MW. Optometric management of learning-related vision problems, 2nd Ed. St. Louis: Mosby, 2006;335-367.
-
Sterner B, Abrahamsson M, Sjöström A. Accommodative facility training with a long term follow up in a sample of school aged children showing accommodative dysfunction. Doc Ophthalmol. 1999;99:93-101.
[https://doi.org/10.1023/A:1002623107251]

-
Menigite NC, Taglietti M. Visual symptoms and convergence insufficiency in university teachers. Rev Bras Oftalmol. 2017;76(5):242-246.
[https://doi.org/10.5935/0034-7280.20170050]

-
Shukla Y. Accommodative anomalies in children. Indian J Ophthalmol. 2020;68(8):1520-1525.
[https://doi.org/10.4103/ijo.IJO_1973_18]

-
Moldovan HR, Voidazan ST, Moldovan G, et al. Accommodative asthenopia among romanian computer-using medical students—a neglected occupational disease. Arch Environ Occup Health. 2020;75(4):235-241.
[https://doi.org/10.1080/19338244.2019.1616666]

-
Lin N, Zhu Y, Wu X, et al. Prevalence and determinants of asthenopia among ophthalmologists in china: a national cross-sectional survey. Front Public Health. 2023;11: 1290811.
[https://doi.org/10.3389/fpubh.2023.1290811]

-
Han CC, Liu R, Liu RR, et al. Prevalence of asthenopia and its risk factors in chinese college students. Int J Ophthalmol. 2013;6(5):718-722.
[https://doi.org/10.3980/j.issn.2222-3959.2013.05.31]

-
Daum KM. Accommodative dysfunction. Doc Ophthalmol. 1983;55:177-198.
[https://doi.org/10.1007/BF00140808]

-
Thompson B, Morrone MC, Bex P, et al. Harnessing brain plasticity to improve binocular vision in amblyopia: an evidence-based update. Eur J Ophthalmol. 2024;34(4):901-912.
[https://doi.org/10.1177/11206721231187426]

-
Kawabata F, Tsuji T. Effects of dietary supplementation with a combination of fish oil, bilberry extract, and lutein on subjective symptoms of asthenopia in humans. Biomed Res. 2011;32(6):387-393.
[https://doi.org/10.2220/biomedres.32.387]

-
Lin N, Li XM, Yang MY, et al. Development of a new 17-item asthenopia survey questionnaire using rasch analysis. Int J Ophthalmol. 2023;16(11):1867-1875.
[https://doi.org/10.18240/ijo.2023.11.20]

-
Scheiman M, Herzberg H, Frantz K, et al. Normative study of accommodative facility in elementary schoolchildren. Optom Vis Sci. 1988;65(2):127-134.
[https://doi.org/10.1097/00006324-198802000-00009]

-
Scheiman M, Cotter S, Kulp MT, et al. Treatment of accommodative dysfunction in children: results from a randomized clinical trial. Optom Vis Sci. 2011;88(11):1343-1352.
[https://doi.org/10.1097/OPX.0b013e31822f4d7c]

-
Nel M, Hartley S, Maartens M, Pheiffer C, et al. Visual acuity, amplitude of accommodation and near point of convergence and academic achievement in primary school learners in bloemfontein. Afr Vis Eye Health. 2014;73(1):33-38.
[https://doi.org/10.4102/aveh.v73i1.5]

-
Adler P, Scally AJ, Barrett BT. Test-retest reproducibility of accommodative facility measures in primary school children. Clin Exp Optom. 2018;101(6):764-770.
[https://doi.org/10.1111/cxo.12691]

-
Alvarez TL, Scheiman M, Morales C, et al. Underlying neurological mechanisms associated with symptomatic convergence insufficiency. Sci Rep. 2021;11:6545.
[https://doi.org/10.1038/s41598-021-86171-9]

-
Aletaha M, Daneshvar F, Mosallaei M, et al. Comparison of three vision therapy approaches for convergence insufficiency. J Ophthalmic Vis Res. 2018;13(3):307-314.
[https://doi.org/10.4103/jovr.jovr_99_17]

-
Rouse MW, Borsting E, Hyman L, et al. Frequency of convergence insufficiency among fifth and sixth graders. Optom Vis Sci. 1999;76(9):643-649.
[https://doi.org/10.1097/00006324-199909000-00022]

-
Chen AM, Roberts TL, Cotter SA, et al. Effectiveness of vergence/accommodative therapy for accommodative dysfunction in children with convergence insufficiency. Ophthalmic Physiol Opt. 2021;41(1):21-32.
[https://doi.org/10.1111/opo.12747]

-
THE convergence insufficiency treatment trial (CITT) study group. The convergence insufficiency treatment trial: design. methods, and baseline data. Ophthalmic Epidemiol. 2008;15(1): 24-36.
[https://doi.org/10.1080/09286580701772037]

- Bense, M. S. The effect of an oculomotor-vestibular-proprioceptive sensory stimulation programme on reading skills in children aged 8 to 12 years 11 months. MS Thesis. University of the Witwatersrand, Johannesburg. 2016;77-80.
-
Hossain MM, Iftekhar QS, Naznin SM, et al. Binocular vision anomalies in children and young adults and effectiveness of vision therapy. Delhi J Ophthalmol. 2022;32(5):20-25.
[https://doi.org/10.4103/dljo.dljo_35_23]

-
Quigley C, Zgaga L, Vartsakis G, et al. Refractive error and vision problems in children: association with increased sedentary behavior and reduced exercise in 9-year-old children in ireland. JAAPOS. 2019;23(3):159e1-159e6.
[https://doi.org/10.1016/j.jaapos.2018.12.011]

-
Cooper J, Selenow A, Ciuffreda KJ, et al. Reduction of asthenopia in patients with convergence insufficiency after fusional vergence training. Optom Vis Sci. 1983;60(12):982-989.
[https://doi.org/10.1097/00006324-198312000-00007]