시기능훈련에 의한 30대, 40대 연령의 조절기능 변화

초록
시기능훈련을 통해서 30대와 40대의 조절기능의 변화를 확인하고, 시각적 불편 증상을 완화에 미치는 영향을 알아보았다.
30대와 40대를 대상으로 치료그룹과 의약그룹으로 나누어 총 80 안을 대상으로 하였다. 시기능훈련은 사무실과 가정에서 8주간 주 3회 실시하였다. 훈련 종료 후 시기능훈련 전과 후의 조절기능, 버전스기능, 눈 불편 증상변화를 비교하였다.
시기능훈련 후 조절용이성은 훈련그룹의 30대와 40대는 44%와 64%로 각각 나타나 유의한 향상을 보였다. 버전스용이는 30대와 40대에서 각각 27.9%와 29.5%로 향상하였다. 눈 불편증상 점수 변화는 30, 40대에서 모두 감소세를 보였다. 시기능훈련 후 조절력 하위그룹의 조절력의 변화율은 상위그룹의 조절력 변화 보다 더 높았다.
30대와 40대를 대상으로 실시한 시기능훈련은 조절 및 버전스기능의 향상과 눈 불편 증상의 개선에 효과를 보였다. 또한 시기능훈련으로 초기 노안의 증상 완화에도 효과적임을 확인하였다.
Abstract
To confirm changes in accommodative function in patients in their 30s and 40s effected via visual function training, and to investigate its effect on relief of visual discomfort.
A total of 80 eyes of patients in their 30s and 40s were included and divided into treatment and medication groups. Visual function training was conducted three times a week for 8 weeks at the office and at home. After the end of the training, the changes in accommodative function, vergence function, and eye discomfort before and after visual function training were compared.
The ease of adjustment after visual function training exhibited significant improvement in 44% and 64% of the training group in their 30s and 40s, respectively. Ease of vergence improved to 27.9% and 29.5% in patients in their 30s and 40s, respectively. Eye discomfort scores exhibited a decreasing trend in both the 30s and the 40s groups. After visual function training, the rate of change in accommodative ability of the lower group was higher than that of the upper group.
Visual function training conducted on people in their 30s and 40s yielded improvements in accommodative and vergence function and relief of eye discomfort. In addition, we confirmed that visual function training was effective in alleviating the symptoms of early presbyopia.
Keywords:
Vision Training, Accommodative Function, Vergence Function, Visual Inconvenience, Presbyopia키워드:
시기능훈련, 조절기능, 이향기능, 시각불편, 노안서 론
눈은 노화가 진행됨에 따라 모양체와 수정체의 탄력성 저하로 안구의 조절력이 감소하여 자극에 대한 반응량의 감소 및 반응 속도 저하를 가져와 근거리 관련 시각적 불편 증상을 유발한다.[1,2]
노안 증상은 40세에서 45세에 나타나기 시작하며,[3] 5세에서 52세까지 약 0.3D/yr의 비율로 서서히 근거리 시력이 감소하여 55세경에 절대 노안에 가까워진다.[4] 최근 노령화 사회로 인해 수명이 길어짐에 따라 대부분 사람은 인생의 절반가량을 노안인 상태로 불편한 시 생활을 하게 된다.[5] 정보화 사회의 발달로 인한 다양한 개인용 디지털기기의 발달과 보급으로 근거리 시각적 스트레스뿐만 아니라 노안의 시각적 눈 불편 증상이 가중되었다. 노안으로 인한 시각적 불편 사항은 조절부족으로 인한 근거리 흐림, 안정피로, 두통, 안구 건조증상, 대비감도 저하 등이 있으며, 개선방법으로는 일반적으로 독서용 안경, 콘택트렌즈, 수술요법 등이 있다. 최근에는 약물에 의한 노안 교정요법과 시기능강화훈련에 의한 노안 증상 완화 프로그램 개발도 진행 중이다.
초기 노안 연령대인 40대 전후의 연령대는 활발한 근거리 업무로 인한 시각적 스트레스에도 불구하고 노안에 대한 인식이 부족하거나, 스스로 노안을 인정하려 하지 않는 경우가 많다. 그리고 일반적인 노안 교정 옵션인 안경, 콘택트렌즈, 노안 수술교정, 등의 치료전략 사각지대에 놓여 있다. 그러므로 초기노안의 시각적 불편함을 최소화하고 조절기능을 회복하여 원거리 및 근거리에서도 편하게 볼 수 있도록 하는 시기능훈련 등의 비침습적 프로그램 연구개발 필요성이 대두되고 있다.
시기능훈련은 조절기능이상이나, 버전스이상이 있는 어린이나 성인을 치료하기 위한 효과적인 방법으로 활발히 활용되고 있다.[6] 시기능훈련이란 최적의 시기능기술과 편안함을 얻기 위한 시각적 효율을 발달시키거나 향상하기 위해 전문화되고 개별화된 프로그램이다. 또한, 눈으로 들어온 시각정보를 정확하고 빠르게 처리하는 능력을 향상 및 발달시켜 효율적으로 시각정보를 처리할 수 있게 하는 프로그램이다.
시기능훈련을 활용한 노안 진행 완화와 시각적 불편 증상 개선을 위해 다양한 연구가 진행되었다.[7] 47세에서 65세 성인 여성을 대상으로 근거리 주시 타겟을 활용한 훈련그룹과 원-근거리 교대 타겟 훈련그룹에 대한 시기능훈련 효과 및 효율 비교에 대한 연구에서 두 그룹 모두 조절기능의 개선을 보였다.[8]
섬모체근 강화와 조절반응과의 관계에 관한 연구에서 40대와 50대 연령에서 섬모체 부위에 미세 전기 자극을 가한 결과, 양안 및 단안 미교정 근거리시력(uncorrected near visual acuity, UNVA) 및 읽기 속도는 대조군에서 안정적이었지만 전기 자극 군에서는 지속해서 향상되었다.[9]
노안을 대상으로 15주 동안 조절기능 강화훈련을 실시한 연구에서 대상자의 92%가 눈 불편 증상 감소와 조절기능의 향상을 보였다. 그리고 대상자 중 나이가 많은 환자들은 훈련을 완료하는 데 약간 더 오래 걸렸지만, 눈 불편 증상의 감소와 조절기능의 향상을 보였다.[10]
지금까지 노안 관련 연구는 대부분 이미 노안이 진행된 대상자들은 연구하였으며, 노안이 시작되기 전의 예방 전략에 관한 연구가 많지 않다. 노안 조절력 강화 임상 연구결과, 대상자들이 노안을 극복하기 위한 충분한 조절력을 획득한 연구 결과는 미미하였으며 대부분 부족한 조절반응에 대하여 일부분의 조절력 개선을 보였다.[7,11] 조절관련 연구는 대부분 어린이들과 조절이상을 보인 환자들을 대상으로 한 연구가 대부분이었다.
30대와 40대 무작위 일반인을 대상으로 시기능훈련을 통한 조절기능과 버전스기능의 변화, 눈 불편 증상의 변화 및 연령대별 시기능훈련 효율을 분석한 연구는 매우 부족하다.
기능훈련 프로그램을 활용한 기존의 노안 관련 연구는 대부분 노안이 이미 진행된 대상자들을 연구하였으며, 본격적인 노안이 오기 전 예방 전략에 관한 연구가 부족하다, 또한, 초기 노안이 시작되기 전의 연령대와 초기 노안 연령대에 대한 시기능훈련 효율 비교 연구는 거의 없다.
따라서 본 연구에서는 30대와 40대의 무작위 일반인을 대상으로 시기능훈련 전후의 조절기능 변화와 버전스기능의 변화, 눈 불편증상의 변화를 확인하고자 한다. 또한, 조절자극 시기능훈련이 초기노안의 일부 장애를 극복 및/또는 지연할 수 있는지를 알아보고자 한다. 아울러 동일한 시기능훈련을 통한 연령대별 조절기능, 버전스기능, 눈 불편증상의 변화 및 연령대별 시기능훈련 효율을 분석하고자 한다.
연구 대상 및 방법
1. 연구대상
본 연구는 연구의 취지와 목적을 이해하고 참여를 희망하는 30세에서 49세(N=40, M/F=21/19, 39.2±6.16세)를 대상으로 진행하였으며, 대상자 정보는 Table 1에 제시하였다. 대상자 모집, 설문조사, 문진, 시기능평가는 부산광역시에 위치한 한국시기능훈련 누리학원에서 실시하였다.
모든 참가자에게는 사전에 COVD-QOL 눈 불편증상 설문조사와 종합적인 시기능평가(눈모임근점, 조절력, 조절용이, 원-근거리 굴절검사, 안위측정, 버전스용이, 양안시기능)를 실시한 후, 최적의 원거리 굴절 처방을 하였다.
연구 지원자 중에서 대상자 선정기준에 부합한 대상자는 연구에서 제외한 후 최종 선발인원 총 40명(80안)중, 시기능훈련군 20명(40안), 위약훈련군 20명(40안)으로 무작위 배정하여 8주간 시기능훈련을 실시하였다.
연구의 모든 절차는 대구가톨릭대학교 생명윤리위원회(IRB승인번호: CUIRB-2022- 0042)의 승인을 받아서 진행하였다.
2. 연구방법
(1) 원거리 및 근거리 시력검사
조절마비제를 사용하지 않고 타각적 자동굴절검안기(AR-630A, Nidek, Japan)를 사용하여 단안씩 연속 5회 측정하였다. 이어서 포롭터(CDR-3100, Huvitz, Korea)와 원거리 시표를 사용하여 원거리 최대 교정시력(최대 플러스, 최소 마이너스)을 운무법을 활용하여 측정하고 굴절교정 처방하였다.
원거리 시력검사는 좌우안을 교대로 차폐한 상태에서 측정한 후, 양쪽 눈을 개방한 상태에서 양안을 측정하였으며, 시력은 최종 읽은 라인의 틀린 문자 수를 적용(각 기호에 대해 0.02)하여 logMAR로 기록했다.
근거리 시력검사는 Rosenbaum 포켓 비젼 스크리너 근거리 시표를 이용하여 눈앞 35 cm에서 단안 및 양안을 각각 측정하였다.
(2) 조절력 측정
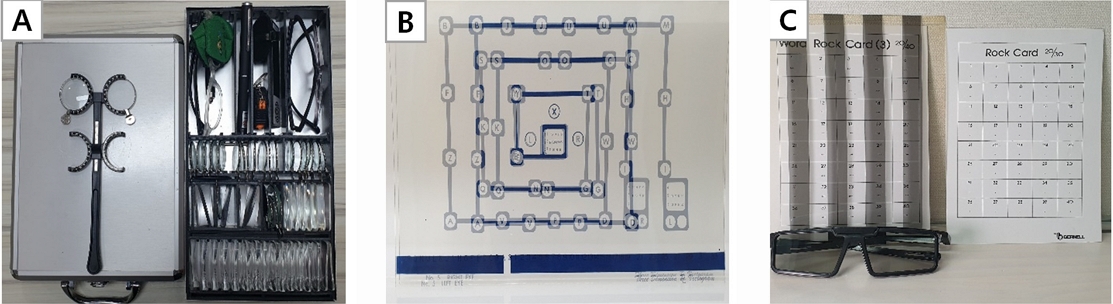
조절력검사는 원거리 완전 교정 후 최대 조절력을 파악하기 위하여 Donder’s push-up 방법을 이용하였다. 평가 기기는 ACnA Scaler(Paranopt, Korea) Fig. 1을 사용하였으며, 좌안 차폐 후 우안, 우안 차폐 후 좌안, 양안을 각각 3회 반복 측정하였다.
Donder’s Push-up 평가는 20/30 근거리 시표를 피검자 눈앞 40 cm에 두고, 시표가 최초로 흐려 보이는 지점과 검사하고자 하는 눈의 각막 표면 또는 교정 안경의 전면 정점까지의 거리를 30회 반복 측정한 후 평균 거리를 디옵터로 환산하여 기록하였다.
피검자의 안위 상태를 평가하기 위해 원거리 완전교정 후 20/30 단일 문자시표를 사용하여 차폐검사를 하였다. 융합 유무검사는 Worth 4-dot(Bernell, USA)과 입체시검사(Titmus stereo fly, Bernell, USA)를 실시하였다.
(3) 조절용이성 측정
조절용이성은 조절자극의 빠른 변화에 대응하는 조절체계의 능력을 의미한다. 조절용이성 검사는 정시인 경우 나안 상태로, 비정시인 경우 원거리 교정 렌즈를 착용하고 측정하였다.
조절용이성 평가를 위해 조절플리퍼(Fig. 2A)와 조절락카드(Fig. 2B)를 이용하였다. 양안 검사에는 단안의 억제의 유무를 확인할 수 있는 벡토그램 #9(Vectogram #9, Bernell, USA)카드를 사용하였다(Fig. 2C).

Accommodative and vergence function measurement tools. A. Diopter flipper, B. Accommodative rock cards, C. Fixed vectogram, D. Vergence facility prism
(4) 버전스용이성 측정
눈의 이향운동 능력 평가를 위하여 버전스용이성 검사를 하였다. 피험자에게 원거리 굴절교정 후, 3ΔBI/12ΔBO 프리즘렌즈(Fig. 2D)를 사용하여 피험자 눈앞 40 cm 거리에 있는 편광시표를 사용하여 측정하였다.
본 연구에서는 단안의 억제 유무를 확인하기 위하여 편광시표 벡토그램 #9(Fixed Vectogram, Bernell, USA)와 편광안경을 사용하였다. 평가는 원거리 교정 상태에서 편광안경을 착용한 후 BI 프리즘렌즈를 피검자의 눈앞에 대고 좌 우안 억제 없이 시표가 하나로 보이며, 20/30 문자를 읽을 수 있으면 BO 프리즘렌즈가 피험자 눈앞에 오도록 반전하였다. 다시 시표가 하나로 선명하게 보인다고 하면 BI 프리즘렌즈로 반전하는 방식으로 1분 동안 반복하여 총 왕복 횟수를 기록하였다.
(5) 눈모임근점 측정
눈모임근점검사는 Donder’s Push-up방법을 적용하였다. 측정은 피험자 눈앞에 측정용 Ruler를 놓고 피험자가 타겟을 하나로 인지하는지 확인한 후 피험자 쪽으로 1~2 cm/sec 속도로 타겟을 눈앞으로 이동시켰다. 이때 최초로 타겟이 두 개로 분리되는 지점 또는 한쪽 눈이 주시를 놓치는 지점을 분리점으로 하였으며 3회 반복 측정하여 평균값을 기록하였다.
(6) 설문조사
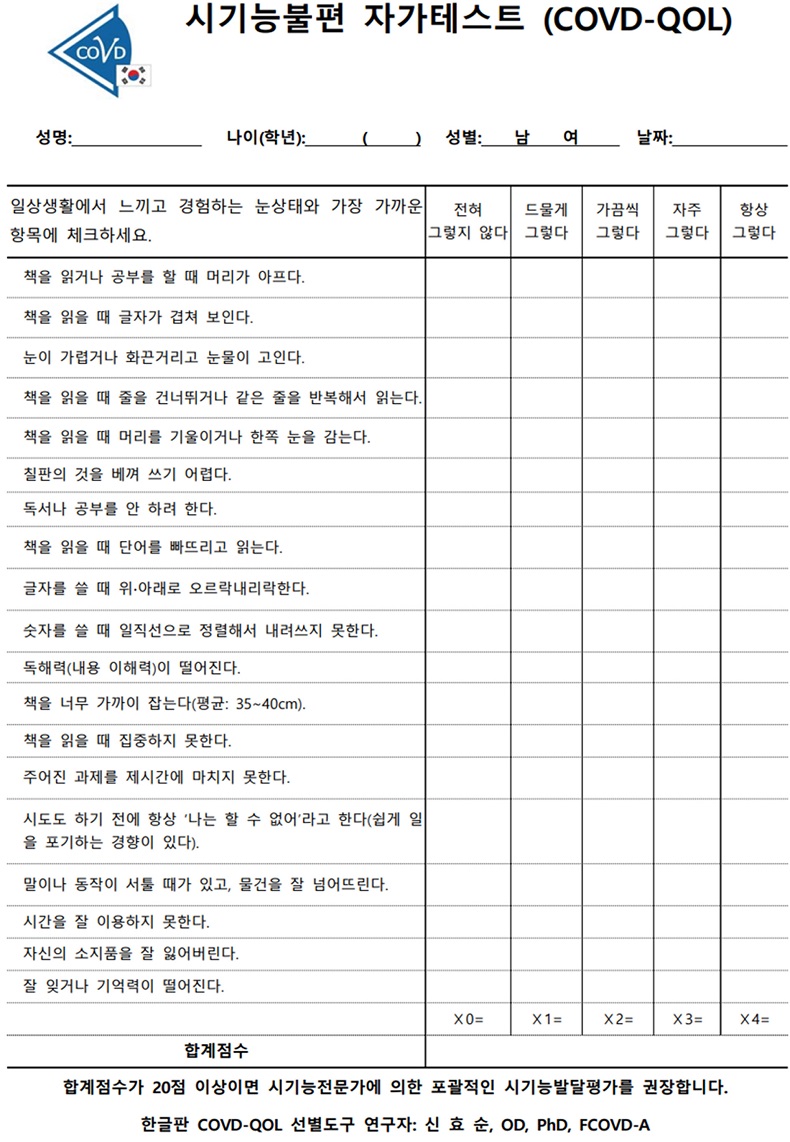
설문조사는 본 연구 참여자의 연령대와 조절기능 및 버전스 기능에 따른 증상 점수와의 상관관계, 시기능훈련 전/후 증상변화를 알아보기 위해 Fig. 3을 이용하여 실시하였다. 설문은 총 2회로 실험 시작 1주일 전과, 실험 종료 1주일 후에 실시하였다.
설문조사에 사용한 COVD-QOL은 미국의 오클라호마 검안대학에서 버전스이상이나 조절이상 및 안구운동이상에 대한 시기능불편 증상을 측정하기 위해 개발된 것으로 검사-재검사에서 높은 신뢰도(0.921)를 가진다.[12] 설문 점수가 20점 이상이면 시기능이상이 의심되는 경우로 전문가의 추가적인 시기능평가가 요구되는 수준이다.
시기능훈련은 시기능평가 결과에서 기질적인 안질환 보유 자, 타인 강요로 참여한 자, 그리고 훈련 집중력이 떨어지는 자 등의 결격사유가 있는 경우는 배제하고 30세에서 49세 사이의 40명을 참가 대상자로 선정하여 진행하였다. 이들 중 나이, 성별, 조절력, 조절용이성, 버전스용이성, 눈모임근점의 정도를 고려하여 무작위로 시기능훈련군 20명과 위약 훈련군 20명으로 나누었다.
시기능훈련은 30분씩 주 3회 8주간 이루어졌으며, 주 1회는 센터에서 시기능훈련을 진행하고, 주 2회는 가정에서 이루어졌다. 본 연구를 시작하기 전 모든 연구 참여자를 대상으로 전체 훈련 내용과 절차에 대하여 설명하였다. 가정에서 이루어지는 훈련의 비중이 높으므로 철저한 훈련이 이루어지도록 모든 참가자에게 나누어준 훈련 일지를 작성하게 하였다. 훈련은 조절훈련 프로그램과 버전스훈련 프로그램으로 나누어 진행하였으며, 훈련 절차는 Table 2와 같이 진행되었다.
시기능훈련 프로그램 중 초반 4주(Phase 1)는 단안 조절훈련 위주로 시행하였고, 후반 4주(Phase 2)는 양안 훈련을 중점으로 하였다. 버전스훈련 프로그램은 후반 4주 동안 조절기능과 통합되는 타겟과 편광안경을 사용하여 훈련하였다. 위약 훈련그룹에게는 조절기능 및 버전스기능변화에 영향을 미치지 않는 동향프리즘이 장입된 플리퍼, 원거리 하트차트를 활용한 홱보기 안구운동을 위주로 하는 프로그램을 설정하였다.
(1) 단안 조절훈련
조절훈련그룹을 대상으로 훈련 초기 4주간은 단안 조절훈련을 중점으로 실시하였다. 단안 훈련 프로그램은 조절력, 조절용이, 원-근 홱보기 안구운동으로 프로그램되었다. 훈련은 Fig. 4에 제시된 도구를 사용하였다.
단안 조절훈련으로 근거리 차트(BRHCSETB, Bernell, USA, Fig. 4A)를 사용하여 push-up 훈련을 진행하였다. 훈련은 먼저 좌안을 차폐하고 우안을 눈앞 40 cm에 위치한 근거리 차트를 읽으며 5~6 cm/sec 속도로 눈앞으로 차트를 당긴다. 이때 최초로 흐려짐이 나타나는 지점에서 움직임을 멈추고, 3초간 최대한 차트가 선명히 보이도록 조절긴장을 유지하는 훈련을 반복하였다. 훈련 시간은 좌 우안 각각 2분씩 2세트를 사무실에서 주 1회 가정에서 주 2회 실시하였다.
조절용이 훈련으로는 낱개 렌즈락(Loose lens rock)훈련을 실시하였다. 이 훈련은 20/80부터 20/30까지 여러 가지 크기의 글자로 구성된 조절락카드와 0.25 D 단위의 (−)렌즈와 (+)렌즈를 활용해서 수행하였다. 먼저 좌안을 가리고 낮은 +/−렌즈를 눈앞에 교대로 대고 눈앞 40 cm에 있는 차트를 선명하게 보도록 하였다. 훈련은 조절력의 1/2 –렌즈와 +2.50 렌즈까지 1분에 20회 반복하는 것을 목표로 하였다. 우안을 가리고 좌안도 같은 절차를 반복하였다. 훈련 시간은 좌 우안 각각 3분씩 2세트를 사무실과 가정에서 시행하였다.
원-근 조절용이 및 홱보기 안구운동으로 원-근거리 하트차트 훈련을 실시하였다. 훈련방법은 원거리 3 m와 근거리 40 cm에 적당한 크기의 차트를 위치한 후 좌안을 가리고, 근거리 차트를 최대한 선명하게 유지하며 서서히 눈앞으로 당기게 하였다. 눈앞에 당겨진 차트가 흐려지면 시선을 원거리 차트(Fig. 4B)로 이동하여 최대한 빠르게 선명하게 보도록 하였다. 이때 근거리 차트는 눈앞 40 cm 위치로 이동시켰다. 원용 차트를 읽은 후 곧바로 근거리 차트로 시선을 홱보기 이동하며 위의 절차를 반복시켰다. 이 훈련은 조절긴장과 조절이완을 신속하게 하기 위해, 원-근홱보기안구운동능력 향상을 위해 실시하였다. 우안을 가리고 좌안도 같은 절차를 반복하였다. 훈련 시간은 좌우안 각각 2분씩 2세트를 사무실과 가정에서 시행하였다.
위약그룹을 대상으로 훈련 초기 4주간은 원거리 단안 안구운동을 중점으로 실시하였다. 원거리 단안 안구운동은 원거리 하트차트 홱보기훈련과, 4 Corner 홱보기 훈련으로 나누어 실시되었다. 두 훈련은 모두 조절반응을 배제한 시기능훈련이다. 원거리 하트차트 홱보기훈련은 5 m 거리에 원거리 차트를 고정하고, 한쪽 눈을 가린 후 서로 대칭된 위치의 문자를 읽게 하였다. 4 Corner 홱보기훈련은 1~2 m 떨어진 보드판이나, 벽의 4 모서리를 메트로놈의 박자에 맞추어 각각의 모퉁이를 순서대로 주시하는 홱보기안구운동을 실시하였다. 훈련은 한쪽 눈을 가린 상태에서 좌, 우안 각각 실시하였다. 훈련 시간은 3분씩 2세트로 진행하였다.
(2) 양안 조절훈련
4주간의 단안 조절기능 집중훈련을 마친 후 양쪽 눈을 개방한 상태에서 양안 조절, 버전스기능의 향상을 위해 나머지 4주간 훈련을 진행하였다. 양안 훈련 프로그램은 양안주시 상태에서(Biocular) Loose lens rock 조절훈련, 양안조절훈련, 조절과 버전스 통합훈련으로 프로그램을 진행하였다.
양안 주시상태에서(Biocular) Loose lens rock 조절훈련을 실시하였다. 양안을 개방한 상태이지만 양안이 융합하지 않은 상태를 유지하면서 좌안과 우안의 조절력 발달을 위한 훈련법이다. 훈련기구는 시험렌즈 조절락 플리퍼(Adjustable PD Trial Lens Holder/Flipper, Bernell, USA), 시험렌즈 세트(Fig. 5A), 그리고 좌우 독립된 편광 필름인 Vectogram #5(SOV5, Bernell, USA, Fig. 5B)를 활용하였다.
Tools for biocular training. A. Accommodative rock flipper/lenses, B. Vectogram #5, C. Polarized bar reader
훈련방법은 눈앞 40cm거리에 벡토그램 #5 카드의 우측용 필름을 거치대의 상측에, 좌측용 필름을 거치대 하측에 나란히 놓고, 양쪽 눈앞에 한쪽에는 (+)렌즈를 반대 측 눈에는 (−)렌즈를 부가하여 상측과 하측을 차례로 보며 선명하게 초점을 조절한다. 이 훈련은 선명하게 초점을 조절할 수 있는 좌 우안의 조절반응과 이완반응의 범위를 확장하고, 신속한 조절반응을 발달시키기 위하여 실시하였다. 부가하는 렌즈는 낮은 도수에서 점차 높은 도수로 높여가고, 플리퍼에 장입된 렌즈는 (+, −)렌즈가 서로 교차되게 하여 렌즈의 반전 시 조절과 이완이 좌우 번갈아 일어나게 하였다. 훈련 시간은 좌 우안 각각 5분씩 사무실과 가정에서 시행하였다.
양안시 상태(Binocular)에서 양안조절훈련을 실시하여 조절반응의 속도를 향상 시키는 훈련을 하였다. 훈련기구는 0.25 D 단위의 조절플리퍼, 20/30 크기의 조절락카드, Polarized bar reader(BC1314, Bernell, USA, Fig. 5C) 편광안경을 이용하였다. 훈련은 양안을 굴절 교정한 상태에서 눈앞 40 cm 앞에 조절락카드를 고정하고, 그 위에 Polarized bar reader를 배치하고 낮은 도수의 조절플리퍼를 눈앞에 대고 bar reader가 놓여진 카드를 억제 없이 순서대로 1분에 20 cpm 속도로 읽으면 점차 도수를 높여 훈련하였다. 훈련 시간은 약 8분간 사무실과 가정에서 시행하였다.
벡토그램 #5 카드를 활용하여 조절과 버전스 통합훈련을 하였다. 편광안경을 교정 안경 위에 착용하고, 눈앞 40 cm거리에 벡토그램 #5 카드를 거치하고 영점에서 양안을 융합하게 한 후 카드 가운데에 있는 좌 우안 억제 확인용 3줄의 알파벳을 최대한 선명하게 유지하면서 주시하게 하였다. 3줄의 알파벳의 선명도를 최대한 선명하게 유지하면서 최대한 BO 방향과 BI 방향으로 카드를 이동시켜 훈련난이도를 증가시켰다. 훈련 시간은 약 8분간 사무실과 가정에서 시행하였다.
위약그룹을 대상으로 단안 안구운동을 마친 후 나머지 4주간은 양안 안구운동을 중점으로 실시하였다. 양안 안구운동은 원거리 하트차트 홱보기훈련과, 동향프리즘 홱보기훈련으로 나누어 실시되었다. 원거리 하트차트 홱보기훈련은 5 m 거리에 원거리 차트를 고정하고, 양쪽 눈을 개방한 후 서로 대칭된 위치의 문자를 순서대로 읽게 하였다. 훈련 시간은 3분씩 4세트로 진행하였다. 동향프리즘 홱보기훈련은 좌, 우안에 기저 방향이 같은 프리즘이 삽입된 플리퍼와 원거리 하트차트 를 사용하여 훈련을 진행하였다. 대상자에게 양안의 기저방향이 우측이 되게 플리퍼렌즈를 양안에 위치시킨 후 원거리 차트를 읽으면 플리퍼 기저방향이 좌측이 되게 반전하여 차트를 읽게 하였다. 훈련 시간은 3분씩 3세트로 진행하였다.
수집된 자료는 IBM SPSS ver.22 Windows를 사용하여 통계분석을 하였다.
각 치료군과 대조군에 대해 시행한 사전 측정값과 시기능훈련 후 시행한 사후측정값을 대응표본 t-test의 비모수 검정 방법인 Wilcoxon signed rank test를 시행하여 비교하였고, 유의 수준은 *: P<0.05, **: P<0.01, ***: P<0.001로 하였다.
결과 및 고찰
1. 대상자의 일반적인 특성
시기능훈련 그룹 20명과 위약 그룹 20명을 무작위로 선발하여 연구를 진행하였다.
시기능훈련을 통한 조절기능 변화와 버전스기능의 변화를 확인하고, 시기능훈련이 초기노안의 일부 장애를 극복 및/또는 지연할 수 있는지를 알아보고자 하였다.
또한 동일한 시기능훈련을 통한 연령대별 조절력, 단안 조절용이, 버전스용이, 눈모임근점의 변화 및 시기능훈련 효율을 분석하였다.
COVD-QOL 눈 불편 설문조사는 시기능훈련의 전과 후에 전체 연구대상자에게 실시하였으며 그 결과를 비교 분석하였다.
2. 조절력의 변화
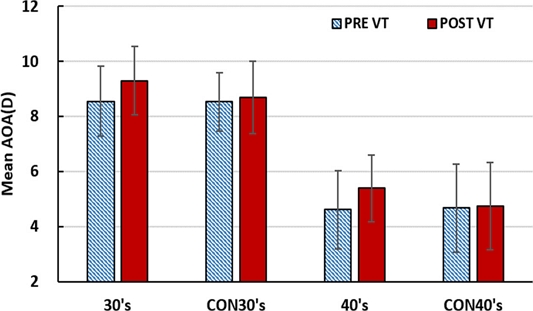
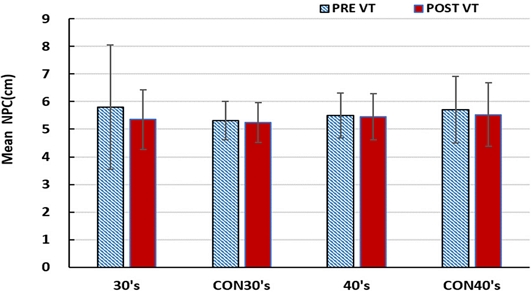
30대, 40대 시기능훈련 그룹과 위약 그룹에 대한 시기능 훈련 전후 조절력 측정값은 Fig. 6에 나타내었다.
시기능훈련을 실시하기 전의 조절력은 30대의 시기능훈련 그룹과 위약 훈련그룹, 그리고 40대의 시기능훈련 그룹과 위약 그룹이 각각 차이가 미미하였으나, 훈련 후에는 30대 시기능훈련 그룹과 40대 시기능훈련 그룹에서 모두 향상을 보였다.
시기능훈련을 완료한 후 대상자들의 조절력 변화량은 시기능훈련 그룹의 경우 30대에서는 평균 조절력이 0.74 D(Diopter) 증가하였고(p=0.002), 40대는 평균 조절력이 0.78 D 증가하여 통계적으로 유의한 향상을 보였다(p = 0.000).
또한, 시기능훈련을 완료한 후 대상자들의 조절력 변화율은 30대 시기능훈련 그룹이 평균 8.6% 향상되었고, 40대 시기능훈련 그룹이 평균 16.9% 향상되어 30대 그룹과 비교해서 40대 그룹의 조절력 향상률이 더 높았다. 하지만 30대와 40대 위약 훈련그룹의 조절력 변화율은 임상적으로 유의한 변화는 없었다.
3. 조절용이성 변화
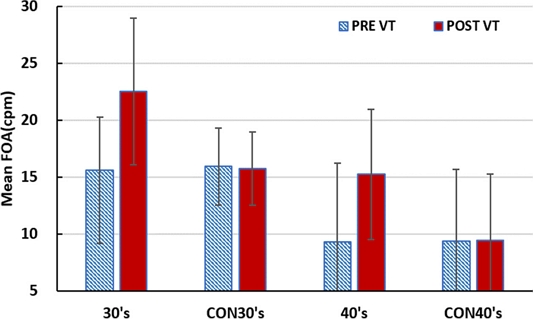
시기능훈련 전후 단안 조절용이성 측정값은 Fig. 7에 나타내었다. 시기능훈련을 실시하기 전의 조절용이성은 30대 시기능훈련 그룹과 30대 위약 훈련그룹, 40대 시기능훈련 그룹과 40대 위약 훈련그룹이 각각 유의미하게 차이를 보이지 않았으며 30대 그룹보다 40대 그룹의 평균 조절용이성이 더 낮았다.
시기능훈련을 완료한 후 30대 시기능훈련 그룹과 40대 시기능훈련 그룹에서 훈련 전과 비교해 훈련 후의 조절용이성이 두 그룹 모두 향상을 보였다.
시기능훈련 그룹의 경우 시기능훈련 후의 조절용이성 변화는 30대 평균 단안 조절용이성이 44% 증가하였고(p=0.001), 40대 평균 조절용이성이 64% 증가하여 유의한 향상을 보였다(p=0.000). 하지만, 위약 훈련그룹의 조절용이성 변화는 30대, 40대 모두 통계적으로나 임상적으로 유의한 변화를 보이지 않았다.
4. 버전스용이성의 변화
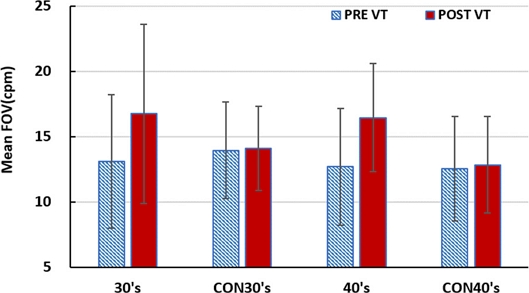
버전스용이성은 눈의 이향운동을 신속하고 정확하게 변화시킬 수 있는 능력을 의미하며 시기능훈련 전후의 버전스용이성 측정값은 Fig. 8에 나타내었다.
시기능훈련을 실시하기 전의 버전스용이성은 30대, 40대의 시기능훈련 그룹과 30대, 40대의 위약 훈련그룹이 각각 유의한 차이를 보이지 않았다.
시기능훈련 후에는 30대 시기능훈련 그룹과 40대 시기능훈련 그룹에서 훈련 전과 비교해 훈련 후의 버전스용이성이 두 그룹 모두 향상을 보였다.
시기능훈련 그룹의 경우 시기능훈련 후의 버전스용이성 변화는 30대 평균 버전스용이성이 3.65 cpm(27.9%) 증가하였고(p=0.012), 40대 평균 버전스용이성이 3.75 cpm(29.5%) 증가하여 유의한 향상을 보였다(p=0.025). 하지만 위약 훈련그룹의 버전스용이성 변화는 모두 유의한 변화를 보이지 않았다.
5. 눈모임근점의 변화
시기능훈련 전후의 눈모임근점 변화값을 Fig. 9에 나타내었다. 시기능훈련그룹과 위약그룹 모두 초기값과 훈련 후의 결과값의 유의한 차이가 없었다.
6. 시기능훈련 전후의 COVD-QOL 점수의 비교
조절기능 훈련그룹과 위약 훈련그룹의 시기능훈련 전후의 COVD-QOL 점수에 대한 비교를 Fig. 10에 나타내었다. 점수가 높을수록 눈불편 증상이 크다는 것을 의미한다.
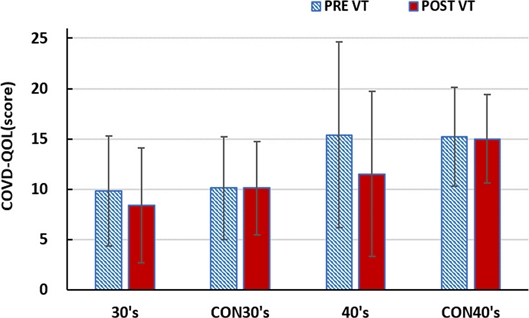
Comparison of visual symptom scores pre and post vision training for each training group (COVD-QOL). CON30s and CON40s represent control groups in their 30s and 40s, respectively.
시기능평가와 COVD-QOL 눈 증상 설문을 실시한 결과 조절기능과 버전스기능이 낮을수록 일반적으로 눈 증상 점수가 높았으나, 조절 및 버전스기능과 점수의 연관성이 절대적으로 일치하지는 않았다.
시기능훈련을 실시하기 전의 COVD-QOL 점수는 30대 시기능훈련 그룹과 30대 위약 훈련그룹, 40대 시기능훈련그룹과 40대 위약 훈련그룹이 각각 차이를 보이지 않았으나, 30대 그룹보다 40대 그룹의 점수가 모두 높았다.
시기능훈련을 완료한 후에는 시기능훈련 그룹의 경우 시기능훈련 후의 COVD-QOL 점수 변화는 30대, 40대 모두 감소세를 보였으며, 30대보다 40대 그룹의 증상 점수의 감소세가 높았다. 하지만 위약 훈련그룹의 COVD-QOL 점수는 두 그룹 모두 유의한 변화를 보이지 않았다.
초기 설문 점수에서는 훈련그룹과 위약그룹에서 30대는 9.8과 10.1이며 40대에서는 15.4와 15.2로 각각 나타났다. 이것으로 40대의 눈 불편 증상 평균 점수가 30대보다 높게 측정되었다. 시기능훈련 후 30대 시기능훈련 그룹의 평균 변화율은 11.2% 감소하였고, 40대 조절훈련그룹의 평균 변화율은 25.3% 감소세를 보임으로써 40대 조절훈련그룹의 눈 불편증상율이 크게 감소됨을 확인하였다. 하지만 30대와 40대 위약그룹의 증상점수는 유의한 변화를 보이지 않았다.
시기능훈련을 통해 30대 훈련그룹에 비해 40대 훈련그룹의 조절기능과 버전스기능의 향상률이 높았으며 눈 불편증상의 감소도 40대 훈련그룹이 30대 훈련그룹보다 많았다. 이는 부족했던 조절 및 버전스기능의 향상이 눈 증상의 감소에도 영향을 미쳤음을 보여 주었으며, 시각효율의 향상이 많을수록 눈 불편증상의 감소율이 높음을 나타내었다.
조절부족, 눈모임 부족, 조절부족과 눈모임 부족이 동반된 집단에 시기능훈련을 실시한 결과 조절부족 집단의 눈 불편 증상이 가장 많은 감소를 했고, 눈모임부족 집단, 그리고 조절부족과 눈모임부족 동반 집단 순으로 증상의 감소를 보고 하였다.[6] 하지만 본 연구에서, 일부 대상자들은 조절기능과 버전스기능이 양호함에도 눈 불편 증상점수가 높았으며, 반대로 조절기능 및/또는 버전스기능이 불량하였으나 눈 불편 증상점수가 낮은 경우도 일부 보였다. 초등학생과 그들의 어머니를 대상으로 실시한 설문조사연구에서 불편한 눈 증상이 장시간 습관화되면서 정상적인 것으로 받아들여질 수 있고, 불편함을 피하려고 지속적인 근거리 활동을 회피하면서 눈 증상이 감소할 수 있다는 연구가 있었다.[13]
7. 평균 조절력 기준 상위그룹과 하위그룹의 조절력 변화
시기능훈련 그룹 대상자 30대와 40대를 나이 평균 조절력(Hofstetter) 기준으로 30대(조절력 상위 10안, 하위 10안), 40대(조절력 상위 10안, 하위 10안)로 분류하여 시기능훈련 후 조절력 변화율을 Fig. 11에 나타내었다.
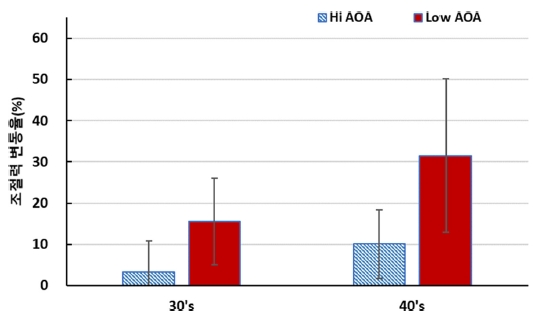
Comparison of changes in accommodation between upper and lower groups of average accommodation by age.
시기능훈련 그룹의 30대와 40대 대상자들의 훈련 전 초기 조절력 평가 결과, 동일한 나이에도 대상자 간 다양한 범위의 조절력을 보였다. 이에 시기능훈련 후 이들의 조절력 변화를 나이 기준 조절력이 비교적 높은 그룹과 낮은 그룹으로 30대와 40대를 각각 분류하여 변화량을 비교하였다.
훈련을 시작하기 전의 시기능에 비해 훈련 후의 시기능 변화율은 조절력, 조절용이성, 버전스용이성 모두 40대의 향상률이 현저하게 높았다. 이러한 연구 결과는 나이가 어릴수록 훈련효율이 높았던 기존 연구 결과와는 다른 양상을 보였으나,[6,14,15] 40대 연령을 대상으로 하는 조절기능 강화 시기능훈련이 초기노안의 부족한 조절반응을 상당 부분 개선할 수 있음을 보여주었다.
시기능훈련을 완료한 후에는 30대 시기능훈련 그룹 중 조절력 상위 안의 조절력 평균 변화율보다 하위 안의 조절력 평균 변화율이 더 높게 향상되었다. 40대 시기능훈련 그룹 또한 조절력 상위 안의 조절력 평균 변화율보다 하위 안의 조절력 평균 변화율이 더 많이 향상되었다. 나이대별 변화량을 비교하면, 30대보다 40대에서 초기 측정값과 비교해 시기능훈련 후 조절력의 향상률이 더 높았다.
조절훈련그룹에서 조절력은 Hofstetter의 평균 조절력(18.5-나이/3) 기준으로 조절력 편차를 보였다.[16] 따라서 8주간의 시기능훈련 후에 나이 평균 조절력을 기준으로 상위그룹과 하위그룹으로 분류하여 조절력을 분석하였다. 이들의 조절력 변화율을 분석한 결과, 30대의 하위그룹이 상위그룹보다 조절력 변화율이 많이 향상되었고, 40대도 30대와 마찬가지로 하위그룹의 평균 조절력 변화율이 더 높았다. 이러한 현상은 30대와 40대 모두 나이 평균 조절력을 기준으로 조절부족 경향을 보인 대상자가 시기능훈련에서 더 많은 효과가 있음을 확인하였다.
본 연구는 시기능훈련을 통해 근거리 조절 자극을 한계조절범위까지 반복적으로 가하여 조절계를 활성화하고, 부족해진 섬모체와 수정체의 조절반응을 일정 부분 강화시킬 수 있다는 가능성을 보여 주었다.
결 론
본 연구에서는 30대와 40대의 무작위 일반인을 대상으로 시기능훈련 전후의 조절기능 변화와 버전스기능의 변화, 그리고 눈 불편증상의 변화를 확인하였으며 조절 자극 시기능훈련이 초기노안의 일부 장애를 극복 및/또는 지연할 수 있는지를 알아보고자 하였다.
시기능훈련을 통해 30대, 40대 시기능훈련 그룹 모두 조절력, 조절용이성, 그리고 버전스용이성이 향상되었으며 40대의 향상률이 30대 보다 높았다.
조절력 변화는 나이 기준 조절력이 높은 그룹에 비해 조절력이 낮은 그룹의 향상률이 더 높았다.
불편 증상 점수는 훈련 전에 비해 훈련 후 30대에 비해 40대의 증상감소율이 더 높았다.
시기능훈련은 조절기능, 버전스기능을 향상시킬 뿐만 아니라 눈 불편 증상을 완화 또는 제거하는데 효과적인 방법임을 확인하였다. 또한 시기능훈련은 초기 노안 발생 전·후의 연령대에도 시기능의 강화를 통해 근거리 업무의 효율을 향상시키는데 기여함을 확인하였다.
Acknowledgments
본 연구는 2021년도 정부(교육부)의 재원으로 한국연구재단의 지원을 받아 수행된 기초연구 사업 (No. 2021R1F1A106332211)으로 연구되었습니다
References
-
Katz JA, Karpecki PM, Dorca A, et al. Presbyopia- a review of current treatment options and emerging therapies. Clin Ophthalmol. 2021;15:2167-2178.
[https://doi.org/10.2147/OPTH.S259011]

-
Wolffsohn JS, Davies LN. Presbyopia: effectiveness of correction strategies. Prog Retin Eye Res. 2019;68:124-143.
[https://doi.org/10.1016/j.preteyeres.2018.09.004]

-
Pointer JS. The presbyopic add. II. age related trend and a gender difference. Ophthalmic Phsiol Opt. 1995;15(4):241-248.
[https://doi.org/10.1046/j.1475-1313.1995.9400022r.x]

- Benjamin WJ. Borish’s clinical refraction, 2nd Ed. Philadelphia: Butterworth-Heinemann, 2006;93-144.
-
Fricke TR, Tahhan N, Resnikoff S, et al. Global prevalence of presbyopia and vision impairment from uncorrected presbyopia: systematic review, meta-analysis, and modelling. Ophthalmology. 2018;125(10):1492–1499.
[https://doi.org/10.1016/j.ophtha.2018.04.013]

- Shin HS. The effectiveness of vision therapy for symptomatic accommodative infacility in children. J Korean Ophthalmic Opt Soc. 2009;14(3):75-81.
-
Allen PM, Charman WN, Radhakrishnan H. Changes in dynamics of accommodation after accommodative facility training in myopes and emmetropes. Vision Res. 2010;50(10):947-955.
[https://doi.org/10.1016/j.visres.2010.03.007]

-
Liza SJ, Choe S, Kwon OS. Testing the efficacy of vision training for presbyopia: alternating-distance training does not facilitate vision improvement compared to fixed-distance training. Graefes Arch Clin Exp Ophthalmol. 2022;260(5):1551-1563.
[https://doi.org/10.1007/s00417-021-05548-8]

-
Gualdi L, Gualdi F, Rusciano D, et al. Ciliary muscle electrostimulation to restore accommodation in patients with early presbyopia: preliminary results. J Refract Surg. 2017;33(9): 578-583.
[https://doi.org/10.3928/1081597X-20170621-05]

-
Wick B. Vision training for presbyopic nonstrabismic patients. Optom Vis Sci. 1977;54(4):244-247.
[https://doi.org/10.1097/00006324-197704000-00009]

-
Tsuneyoshi Y, Negishi K, Tsubota K. Multifaceted assessment of the effects of an eye exercise for presbyopia. Rejuvenation Res. 2021;24(6):417-423.
[https://doi.org/10.1089/rej.2021.0011]

- Maples WC, Bither M. Efficacy of vision therapy as assessed by the COVD quality of life checklist. Optometry. 2002;73(8):492-498.
-
Vaughn W, Maples WC, Hoenes R. The association between vision quality of life and academics as measured by the College of Optometrists in Vision Development Quality of Life questionnaire. J Am Optom Assoc. 2006;77(3):116-123.
[https://doi.org/10.1016/j.optm.2006.01.004]

-
Sterkin A, Levy Y, Pokroy R. et al. Vision improvement in pilots with presbyopia following perceptual learning. Vision Res. 2018;152:61-73.
[https://doi.org/10.1016/j.visres.2017.09.003]

-
Hwang HY, Cho HG. Changes of addition by accommodative training on early presbyopia. Journal of the Korea Academia-Industrial Cooperation Society. 2010;11(6):2190-2195.
[https://doi.org/10.5762/KAIS.2010.11.6.2190]

-
Hofstetter HW. A useful age-amplitude formula. Optom Vis Sci. 1947;24(4):201-202.
[https://doi.org/10.1097/00006324-194704000-00030]